引用本文: 吳敏, 官建中, 陳笑天, 王曉盼, 趙培帥, 李仁杰, 陳家強, 劉樂予. 髖臼下螺釘植入技術在髖臼骨折手術中的應用體會. 中國修復重建外科雜志, 2024, 38(9): 1040-1046. doi: 10.7507/1002-1892.202405036 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
髖臼骨折多由交通事故、高處墜落等高能量損傷所致,隨著交通運輸、建筑業的快速發展以及人口老齡化,其發生率也呈逐步增加趨勢[1-2]。此類骨折屬關節內骨折,需要解剖恢復髖臼形態和堅強固定,但髖臼解剖位置深在,周圍組織結構復雜,鄰近分布重要神經、血管及盆腔臟器,術中術野顯露、骨折復位及固定困難。即使骨折復位滿意,若不能獲得穩定固定,術后仍可能發生復位丟失、骨折不愈合或畸形愈合、創傷性關節炎[3]。2011年,Culemann等[4]提出在髂恥隆起內側沿閉孔后緣平行于四邊區指向坐骨結節附近存在一狹窄松質骨通道,通過該通道可以植入1枚3.5 mm螺釘來固定分離的前、后柱,與髂腹股溝鋼板、髖臼上方后柱螺釘共同構成髖臼周圍的固定“框架”結構,能顯著提高內固定穩定性,他們將該枚螺釘命名為“髖臼下螺釘(infra-acetabular screw,IAS)”。但由于髖臼骨折位置深在,IAS通道狹窄且毗鄰重要解剖結構,IAS植入對術者手術技術要求高、術中透視螺釘通道困難、醫源性神經血管損傷風險大、學習曲線長,限制了該技術在臨床的推廣應用[5]。我們于2019年1月開始在前、后柱分離的復雜髖臼骨折患者治療中應用IAS植入技術,現回顧分析患者臨床資料,探討IAS固定優勢、可行性及存在的技術難題。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 年齡≥18歲;② 髖臼骨折根據Letournel-Judet分型標準,為前柱骨折、T型骨折、前柱伴后半橫型骨折或雙柱骨折;③ 手術采用單一前方入路。排除標準:① 開放性骨折;② 骨折至手術時間>3周;③ 同側髖關節有骨關節炎或人工全髖關節置換術史;④ 重度骨質疏松(T值≤?2.5);⑤ 術前有下肢神經損傷表現;⑥ 影像資料不全或隨訪時間<6個月。
2019年1月—2023年10月,共34例髖臼骨折患者符合選擇標準納入研究。其中,男23例,女11例;年齡18~78歲,平均55.3歲。致傷原因:交通事故傷20例,高處墜落傷12例,擠壓傷1例,重物砸傷1例。髖臼骨折Letournel-Judet分型:前柱骨折7例,前柱伴后半橫型骨折8例,T型骨折2例,雙柱骨折17例。受傷至手術時間4~21 d,平均8.6 d。
1.2 術前處理
術前常規攝骨盆前后位、出口位、入口位及髖臼閉孔斜位、髂骨斜位X線片。骨盆CT薄層(0.625 mm)掃描并三維重建,采用溶融沉積成型按 1∶1 比例打印三維模型,觀察并參照健側髖臼下方通道寬度,規劃患側IAS入針點、角度、方向及出針點。術前30 min預防性使用抗生素1次。
1.3 手術方法
靜-吸復合全身麻醉后,患者仰臥于可透視手術床,常規消毒、鋪巾、貼護膚膜,患側膝關節后方用無菌軟布墊高10~20 cm,以減少術中髂腰肌及髂外血管張力。采用髂腹股溝入路(21例)或腹直肌旁入路(13例),參照本課題組既往報道方法[3, 6-7]進行顯露。涉及雙柱骨折者先解剖復位前柱,選取易塑形的12~14孔重建弧形鋼板,由恥骨上支跨髖臼弧向骶髂關節外側,放置于弓狀緣上方,固定前柱;再牽引下肢并利用球頭頂棒、不對稱復位鉗、點式復位鉗、骨鉤等工具復位后柱,復位滿意后用復位鉗和/或克氏針臨時固定,用電鉆于髖臼上方通過已安放鋼板的螺釘孔鉆孔,擰入髖臼上螺釘固定后柱。
完成以上步驟后,C臂X線機入口位透視找出位于髖臼內下方髂恥隆起附近的“淚滴”,以確定IAS路徑。選擇距“淚滴”最接近的鋼板螺釘孔,電鉆連接2.5 mm克氏針,套筒保護下指向坐骨結節方向,振蕩模式下緩慢鉆入;同時術者另一只手觸摸四邊區內板及閉孔外側緣,感受克氏針在骨性通道內振動,反饋鉆孔軌跡,以防穿透四邊區或穿入閉孔內。若鉆孔過程中遇較大阻力,退出克氏針,改用鈍頭細探針(直徑2.0 mm)順骨性通道插入推進探尋;行閉孔斜位-出口位(C臂X線機向患側旋轉,再向尾側傾斜30°)透視,觀測鉆孔路徑是否位于髖臼內側緣與閉孔外側緣間;1/3髂骨斜位-出口位(C臂X線機向健側旋轉15°,再向尾側傾斜30°)透視,觀測克氏針軸線是否位于四邊區邊緣外側;及時調整克氏針路徑于骨性通道內,穿過骨折線后,進入坐骨結節;退出克氏針,測深,選擇合適長度的3.5 mm皮質螺釘并擰入。再次透視驗證骨折復位固定滿意后,放置引流管1根,逐層縫合關閉切口。
1.4 術后處理
術后24 h內預防性使用抗生素;常規12 h后開始應用抗凝藥物至術后5周,以預防下肢深靜脈血栓形成;待引流量<30 mL/d后拔除引流管。患者麻醉清醒后,鼓勵行股四頭肌收縮練習及髖、膝關節屈伸活動;6~8周開始下床扶雙拐部分負重行走,待10~12周影像學復查示骨折愈合后再完全負重。
1.5 療效評價指標
記錄IAS植入時間及術中出血量。術后1周內攝骨盆前后位、出口位、入口位及髖臼閉孔斜位、髂骨斜位X線片,參照改良Matta評分[8]評價骨折復位質量,其中骨折移位<1 mm為優(解剖復位)、移位1~3 mm為良(滿意復位)、移位>3 mm為差(不滿意復位);同時行骨盆CT掃描及三維重建,進一步評估IAS在通道內軌跡,分為全程位于通道內、切入髖臼窩或切出骨質外[9],同時測量螺釘長度。對螺釘切入髖臼窩或切出骨質外患者,注意觀察有無關節活動障礙、閉孔神經麻痹等并發癥發生。術后6、12、24周及之后每6個月隨訪1次。影像學復查骨折愈合情況并記錄愈合時間;髖關節功能評定采用改良Merle d’Aubigné-Postel評分系統[10],包括疼痛、行走及關節活動范圍,總分18分,其中18分為優、15~17分為良、13~14分為可,<13分為差。
2 結果
本組34例患者術中均順利植入IAS;IAS長度為70~100 mm,平均86.2 mm;植入時間10~40 min,平均20.7 min。術中出血量520~820 mL,平均716.8 mL。患者均獲隨訪,隨訪時間8~62個月,平均21.8個月。術后4例患者(均為髂腹股溝入路)出現大腿外側皮膚麻木、感覺減退等股外側皮神經損傷表現,囑口服甲鈷胺4周,末次隨訪時2例癥狀消失、2例癥狀減輕;2例發生下肢腘靜脈血栓形成,給予抗凝治療18周后血栓吸收;3例發生切口感染,經清創及積極換藥處理后3、4、6周切口愈合。本組均無下肢動靜脈損傷、閉孔神經麻痹、腹股溝疝等手術并發癥發生。末次隨訪時,髖關節功能根據改良Merle d’Aubigné-Postel評分系統,獲優14例、良13例、可4例、差3例,優良率79.41%。
術后影像學復查示,骨折復位質量根據改良Matta評分達優9例、良19例、差6例,優良率82.35%;25枚(73.53%)IAS軌跡全程位于通道內,6枚切入髖臼窩,3枚切出骨質外。術后12周隨訪時均見骨折端骨痂生長;骨折均達骨性愈合,愈合時間12~24周,平均18周,無骨折再移位、延遲愈合或不愈合發生。隨訪期間無鋼板及螺釘松動、斷裂發生。見圖1、2。
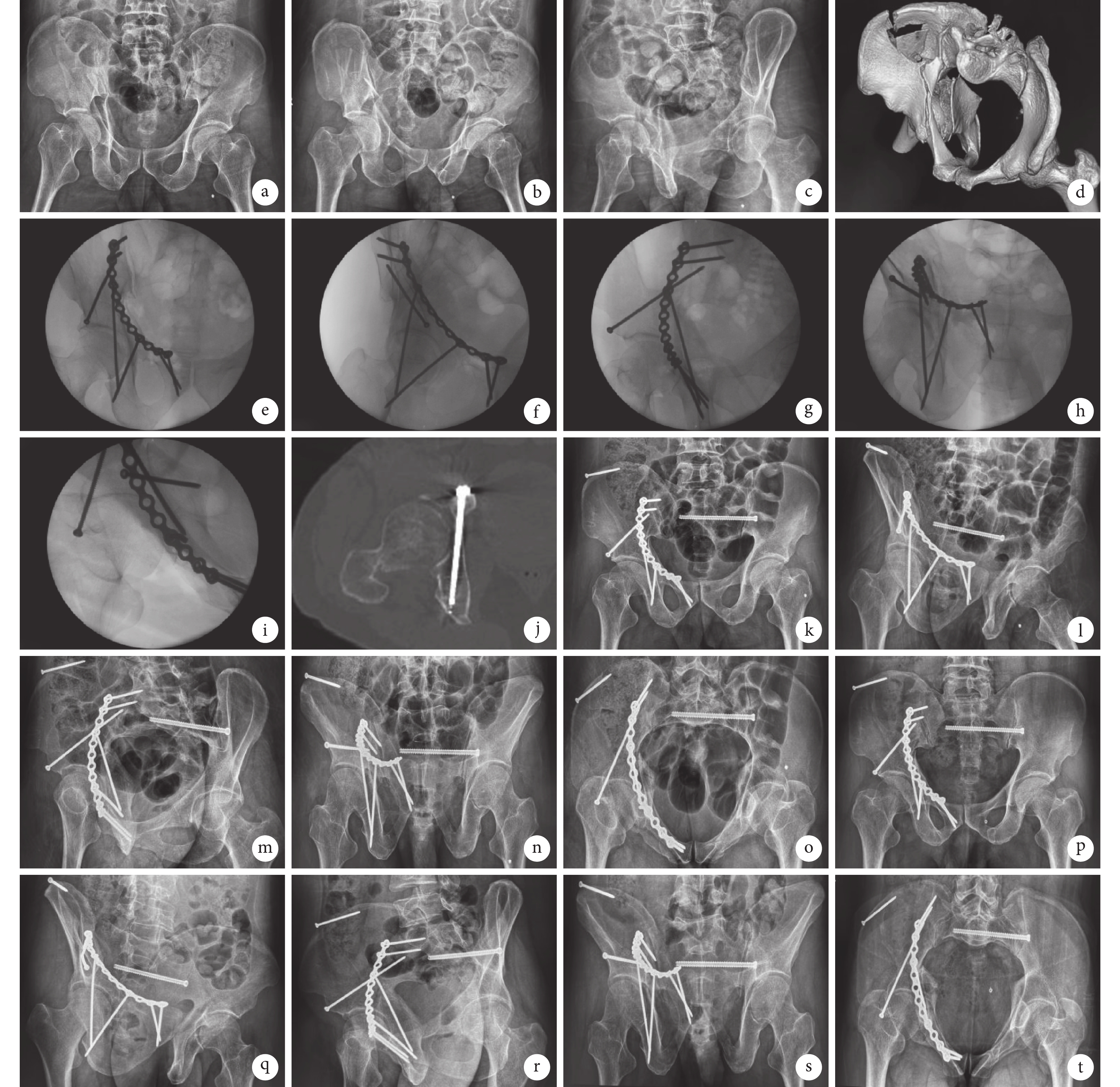
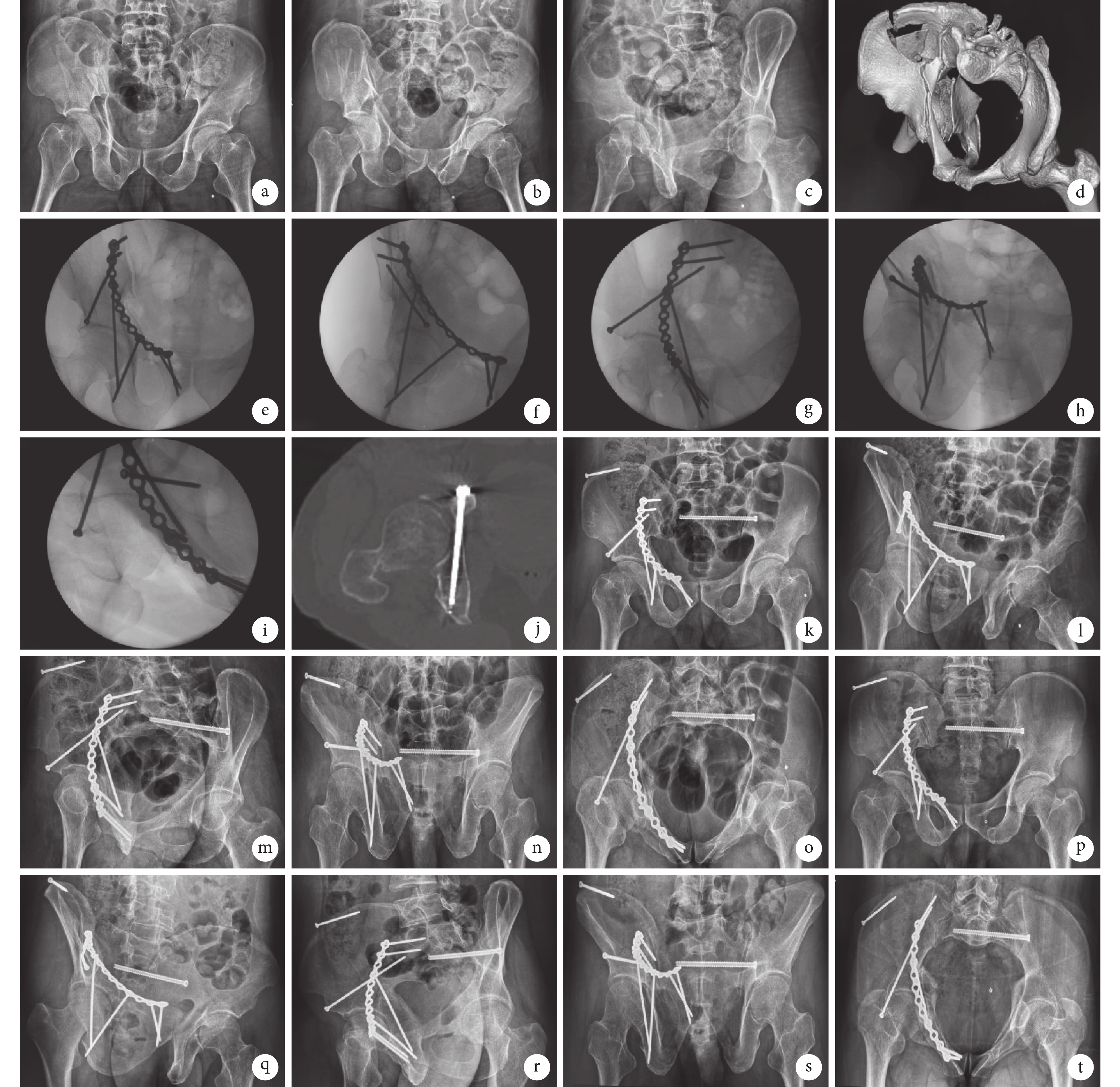 圖1
患者,男,50歲,右側髖臼骨折(Letournel-Judet分型為雙柱骨折)
圖1
患者,男,50歲,右側髖臼骨折(Letournel-Judet分型為雙柱骨折)
a~c. 術前骨盆前后位、右側閉孔斜位及右側髂骨斜位X線片;d. 術前骨盆CT三維重建;e~i. 術中骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示髖臼骨折復位滿意,IAS位置良好;j. 術后3 d CT示IAS全程位于通道內;k~o. 術后4 d骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示髖臼骨折復位滿意,IAS位置良好;p~t. 術后8個月骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示骨折愈合
Figure1. A 50-year-old male patient with right acetabular fracture (Letournel-Judet classifcation: both-column fracture)a-c. Preoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view; d. Preoperative three-dimensional reconstruction of pelvic CT scan; e-i. Intraoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory and the position of IAS was good; j. At 3 days after surgery, CT scan showed that the IAS trajectory was located in the channel; k-o. At 4 days after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory, and the position of IAS was good; p-t. At 8 months after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the fracture healed
 圖2
患者,女,56歲,右側髖臼骨折(Letournel-Judet分型為 T型骨折)
圖2
患者,女,56歲,右側髖臼骨折(Letournel-Judet分型為 T型骨折)
a~c. 術前骨盆前后位、右側閉孔斜位及右側髂骨斜位X線片;d、e. 術前骨盆CT三維重建;f、g. 術中IAS植入過程; h~j. 術中骨盆前后位、右側閉孔斜位、右側髂骨斜位透視示髖臼骨折復位滿意,IAS位置良好;k~o. 術后7 d骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示髖臼骨折復位滿意,IAS位置良好;p. 術后8 d CT示IAS全程位于通道內;q~u. 術后3個月骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示骨折愈合
Figure2. A 56-year-old female patient with right acetabular fracture (Letournel-Judet classifcation: T-shaped fracture)a-c. Preoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view; d, e. Preoperative three-dimensional reconstruction of pelvic CT scan; f, g. Intraoperative implantation of IAS; h-j. Intraoperative fluoroscopy of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view showed that the reduction of acetabular fracture was satisfactory and the position of IAS was good; k-o. At 7 days after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory, and the position of IAS was good; p. At 8 days after surgery, CT scan showed that the IAS trajectory was located in the channel; q-u. At 3 months after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the fracture healed
3 討論
3.1 IAS通道的解剖及生物力學研究
Arlt等[11]對124例正常成人骨盆CT掃描數據分析發現,97%男性和91%女性存在一個直徑3.5 mm以上的IAS通道,通道解剖結構呈雙圓錐狀,中間峽部為髖臼窩內側壁、四邊區和閉孔后緣圍成的狹窄區域。Gras等[12]基于523例正常成人骨盆CT測量數據,證實94%男性和90%女性存在一個直徑5 mm以上的髖臼下通道。若從入針點髂恥隆起向出針點坐骨結節方向行骨盆入口位透視,螺釘通道投影為一個近似“淚滴”形狀,植釘區域恰位于視圖的“淚滴”中[4]。
Gras等[13]基于高位前柱骨折模型的生物力學研究顯示,IAS植入能顯著提高骨折內固定強度、減少最大骨折移位。Marintschev等[14]采用髖臼前柱骨折骨盆模型比較植入和未植入IAS的生物力學強度,結果顯示植入螺釘能夠使固定強度加倍,并且該差異與所選用的鋼板系統不相關。Wang等[15]也對后柱骨折模擬分析了IAS固定的生物力學效果,結果表明IAS植入后可獲得良好力學穩定性,有效增加了內固定強度,可作為治療髖臼后柱骨折的有效輔助手段。
3.2 IAS入針點及入針方向
雖然生物力學研究證實了IAS固定前、后柱分離的骨折能顯著提高穩定性,但螺釘通道狹窄,又毗鄰閉孔、四邊區及髖臼窩,周圍有閉孔神經、血管等重要組織經過,植釘難度較大,影響了其臨床應用[16]。因此,術中需準確選擇入針點及通道方向,避免螺釘從骨皮質穿出。Culemann等[4]報道IAS入針點在髂恥隆起尾端1 cm、恥骨支橫徑1/2處。Baumann等[17]通過對骨盆CT圖像測量,確定入針點理想位置在髂恥隆起尾端10.2 mm、內側10.4 mm處。Fukuoka等[18]通過影像學測量提出入針點與恥骨聯合距離為(61.0±5.7)mm。Gras等[12]通過影像學測量提出入針點與恥骨聯合距離為54~91 mm,但考慮骨盆形狀、大小存在較大差異,又進一步計算出恥骨聯合距髂前上棘和恥骨聯合距入針點的距離比值為1.36。髂恥隆起及髂前上棘等骨性標志為局部突起而非孤立的骨性尖峰,個體之間也存在一定差異,因此上述研究測量值對指導術中精確植釘參照價值有限[19]。目前臨床入針點的確定仍采用定位于入口位圖像的“淚滴”中[4、17],本組34例均首先采用入口位透視尋找“淚滴”,然后選擇距“淚滴”最接近的鋼板螺釘孔(從恥骨聯合端數起,通常在鋼板第3~5孔);若患側髖臼內下方通道附近因骨折或鋼板遮擋,投影不能清晰顯示“淚滴”,我們通過參照健側“淚滴”位置判斷入針點。
關于入針方向,Gras等[12]通過測量成人骨盆CT掃描數據得出螺釘通道與骨盆前平面(雙側髂前上棘與恥骨聯合所在平面)夾角為54.8°,與骨盆矢狀面夾角為1.5°。Baumann等[17]測出在骨盆前平面與冠狀面重合情況下,螺釘通道方向與橫斷面夾角為(10.4±1.6)° ,與矢狀面夾角為(70.5±3.2)°。Fukuoka等[18]以骨盆入口平面為參照建立坐標系,計算螺釘通道方向與矢狀面夾角為(8.4±6.6)°,與出口平面夾角為(86.5±10.6)°,近乎垂直于骨盆出口平面。我們認為骨盆前平面及入口平面均是一個虛擬平面,術中以此虛擬面為參照仍無法準確測量入針角度,掌控入釘方向。
3.3 IAS植釘要點
Culemann等[4]建議在確定入釘點鋼板螺釘孔后,將保護鉆頭套筒放入,手指放在四邊區內表面,在振蕩鉆孔過程中感受鉆頭恰好位于四邊區下方,以防出現關節穿透或穿出骨面。呂剛等[20]提出采用“啄木鳥”技術鉆孔,手指觸摸四邊區閉孔緣的螺釘通道區域,使用直徑2.5 mm鉆頭,手指全程觸摸、感受鉆頭在狹窄通道內振動和熱量,以確保不穿透四邊區皮質。Lim等[21]報道應用閉孔鉤技術指導35例(36髖)IAS植入,以右側髖臼骨折為例,確定入針點后,左手示指由內側面沿閉孔溝向前外推進,示指中節尺側緣置于四邊區上,環繞鉤住恥骨支主干,示指末節尺側緣置于閉孔外表面的上外側肩部,再將左手示指中節尺側緣置于四邊區的上前緣,在植入過程中感受克氏針震蕩以控制入針軌跡,不但可以直接觸摸到閉孔外側緣以評估通道方向,還可以推開閉孔動脈和神經,植釘滿意率(全程位于通道內)達75 %(27/36)。
我們亦參照“啄木鳥”技術鉆孔,但選擇直徑2.5 mm克氏針替代鉆頭,其銳利尖端易于調控方向與軌跡,且不易折斷。采用振蕩模式下緩慢鉆入,若鉆孔過程中遇較大阻力時,不要盲目用力推進,而是退出克氏針,改用鈍頭細探針插入,利用“類圓錐”效應推動探針在通道松質骨內行進并可自我彈性微調[22],以此通過狹窄通道,并及時行透視驗證。本組植入IAS長度為70~100 mm,盡管術中透視未見IAS切入髖臼窩或切出骨質外,但術后CT檢測螺釘軌跡全程位于骨通道內僅達73.53%,17.65%螺釘切入髖臼窩, 8.82%螺釘遠端切出骨質外(四邊區表面)。螺釘切入髖臼窩患者中,5例為螺釘部分螺紋切出通道骨質外,但螺釘仍位于通道中;1例為螺釘完全切出通道外,進入髖臼窩內,發生“in-out-in”現象。末次隨訪時尚未對關節功能產生影響,分析原因可能是髖臼窩為關節內非關節面部分和非承重區,切入髖臼窩螺釘仍與股骨頭有一定距離,但遠期影響仍需密切隨訪觀察,尤其是“in-out-in”螺釘。分析螺釘切入髖臼窩或穿出骨質外因素包括:① IAS需要通過弓狀緣上鋼板螺釘孔植入,但鋼板螺釘孔偏離了投影“淚滴”入針點;② 進針方向不正確;③ 鉆孔技術操作方法不得當;④ 四邊區移位骨折未能實現解剖復位;⑤ 部分患者髖臼下通道狹窄不足以容納直徑3.5 mm的IAS通過[23]。
3.4 術中透視方法
有文獻報道應用計算機導航技術結合手術機器人輔助IAS植入[5],術中可精確規劃入針點、路徑、入針方向及角度,機器人植釘亦更穩定、安全和精準。然而,這項輔助技術應用對醫院硬件設備要求高、手術費用高,一段時間內尚難以普及推廣,借助C臂X線機透視引導徒手植入IAS仍是目前最主要方式。Culemann等[4]介紹術中通過C臂X線機透視3個平面圖來指導IAS的植入:入口位投影“淚滴”,即為IAS通道;閉孔斜位-出口位顯示髖臼邊緣和IAS的相對位置;1/3髂骨斜位-出口位顯示IAS和四邊區邊緣的距離。Lim等[21]統計分析了50例植入的IAS,發現基于出口位判斷IAS植入位置準確率最高(92.5%),其次是骨盆正位(87.5%)和入口位(85.0%),髂骨斜位最低(25.0%),因此建議術中使用出口位來判斷螺釘是否切入髖關節。呂剛等[20]建議以IAS軸位透視(把IAS透成一個點)來檢測IAS是否切入關節。盡管螺釘軸位透視是判斷IAS是否植入準確的關鍵[4],但我們在實踐中發現術中將IAS變為“淚滴”中的一個點,往往需要多次嘗試并不斷調整C臂X線機投照角度才可能實現,與出口位相比,明顯增加了透視次數與輻射量、延長了手術時間。
綜上述,前、后柱分離的復雜髖臼骨折治療中聯合IAS植入固定,能夠有效提高內固定強度,防止骨折再移位,是有效的輔助固定手段。但本研究作為回顧性病例分析,納入病例數較少,同時缺少對照觀察,需要大樣本隨機對照來進一步深入總結;術后隨訪時間短,遠期療效亦有待進一步觀察。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經蚌埠醫科大學第一附屬醫院臨床技術應用倫理委員會批準(倫科批字[2021]第290號)
作者貢獻聲明 吳敏:手術方案設計、手術實施及論文撰寫;官建中:手術實施及對文章的知識性內容作批評性審閱;陳笑天、王曉盼:參與手術及數據統計分析;趙培帥、李仁杰、劉樂予、陳家強:影像學資料收集整理
髖臼骨折多由交通事故、高處墜落等高能量損傷所致,隨著交通運輸、建筑業的快速發展以及人口老齡化,其發生率也呈逐步增加趨勢[1-2]。此類骨折屬關節內骨折,需要解剖恢復髖臼形態和堅強固定,但髖臼解剖位置深在,周圍組織結構復雜,鄰近分布重要神經、血管及盆腔臟器,術中術野顯露、骨折復位及固定困難。即使骨折復位滿意,若不能獲得穩定固定,術后仍可能發生復位丟失、骨折不愈合或畸形愈合、創傷性關節炎[3]。2011年,Culemann等[4]提出在髂恥隆起內側沿閉孔后緣平行于四邊區指向坐骨結節附近存在一狹窄松質骨通道,通過該通道可以植入1枚3.5 mm螺釘來固定分離的前、后柱,與髂腹股溝鋼板、髖臼上方后柱螺釘共同構成髖臼周圍的固定“框架”結構,能顯著提高內固定穩定性,他們將該枚螺釘命名為“髖臼下螺釘(infra-acetabular screw,IAS)”。但由于髖臼骨折位置深在,IAS通道狹窄且毗鄰重要解剖結構,IAS植入對術者手術技術要求高、術中透視螺釘通道困難、醫源性神經血管損傷風險大、學習曲線長,限制了該技術在臨床的推廣應用[5]。我們于2019年1月開始在前、后柱分離的復雜髖臼骨折患者治療中應用IAS植入技術,現回顧分析患者臨床資料,探討IAS固定優勢、可行性及存在的技術難題。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 年齡≥18歲;② 髖臼骨折根據Letournel-Judet分型標準,為前柱骨折、T型骨折、前柱伴后半橫型骨折或雙柱骨折;③ 手術采用單一前方入路。排除標準:① 開放性骨折;② 骨折至手術時間>3周;③ 同側髖關節有骨關節炎或人工全髖關節置換術史;④ 重度骨質疏松(T值≤?2.5);⑤ 術前有下肢神經損傷表現;⑥ 影像資料不全或隨訪時間<6個月。
2019年1月—2023年10月,共34例髖臼骨折患者符合選擇標準納入研究。其中,男23例,女11例;年齡18~78歲,平均55.3歲。致傷原因:交通事故傷20例,高處墜落傷12例,擠壓傷1例,重物砸傷1例。髖臼骨折Letournel-Judet分型:前柱骨折7例,前柱伴后半橫型骨折8例,T型骨折2例,雙柱骨折17例。受傷至手術時間4~21 d,平均8.6 d。
1.2 術前處理
術前常規攝骨盆前后位、出口位、入口位及髖臼閉孔斜位、髂骨斜位X線片。骨盆CT薄層(0.625 mm)掃描并三維重建,采用溶融沉積成型按 1∶1 比例打印三維模型,觀察并參照健側髖臼下方通道寬度,規劃患側IAS入針點、角度、方向及出針點。術前30 min預防性使用抗生素1次。
1.3 手術方法
靜-吸復合全身麻醉后,患者仰臥于可透視手術床,常規消毒、鋪巾、貼護膚膜,患側膝關節后方用無菌軟布墊高10~20 cm,以減少術中髂腰肌及髂外血管張力。采用髂腹股溝入路(21例)或腹直肌旁入路(13例),參照本課題組既往報道方法[3, 6-7]進行顯露。涉及雙柱骨折者先解剖復位前柱,選取易塑形的12~14孔重建弧形鋼板,由恥骨上支跨髖臼弧向骶髂關節外側,放置于弓狀緣上方,固定前柱;再牽引下肢并利用球頭頂棒、不對稱復位鉗、點式復位鉗、骨鉤等工具復位后柱,復位滿意后用復位鉗和/或克氏針臨時固定,用電鉆于髖臼上方通過已安放鋼板的螺釘孔鉆孔,擰入髖臼上螺釘固定后柱。
完成以上步驟后,C臂X線機入口位透視找出位于髖臼內下方髂恥隆起附近的“淚滴”,以確定IAS路徑。選擇距“淚滴”最接近的鋼板螺釘孔,電鉆連接2.5 mm克氏針,套筒保護下指向坐骨結節方向,振蕩模式下緩慢鉆入;同時術者另一只手觸摸四邊區內板及閉孔外側緣,感受克氏針在骨性通道內振動,反饋鉆孔軌跡,以防穿透四邊區或穿入閉孔內。若鉆孔過程中遇較大阻力,退出克氏針,改用鈍頭細探針(直徑2.0 mm)順骨性通道插入推進探尋;行閉孔斜位-出口位(C臂X線機向患側旋轉,再向尾側傾斜30°)透視,觀測鉆孔路徑是否位于髖臼內側緣與閉孔外側緣間;1/3髂骨斜位-出口位(C臂X線機向健側旋轉15°,再向尾側傾斜30°)透視,觀測克氏針軸線是否位于四邊區邊緣外側;及時調整克氏針路徑于骨性通道內,穿過骨折線后,進入坐骨結節;退出克氏針,測深,選擇合適長度的3.5 mm皮質螺釘并擰入。再次透視驗證骨折復位固定滿意后,放置引流管1根,逐層縫合關閉切口。
1.4 術后處理
術后24 h內預防性使用抗生素;常規12 h后開始應用抗凝藥物至術后5周,以預防下肢深靜脈血栓形成;待引流量<30 mL/d后拔除引流管。患者麻醉清醒后,鼓勵行股四頭肌收縮練習及髖、膝關節屈伸活動;6~8周開始下床扶雙拐部分負重行走,待10~12周影像學復查示骨折愈合后再完全負重。
1.5 療效評價指標
記錄IAS植入時間及術中出血量。術后1周內攝骨盆前后位、出口位、入口位及髖臼閉孔斜位、髂骨斜位X線片,參照改良Matta評分[8]評價骨折復位質量,其中骨折移位<1 mm為優(解剖復位)、移位1~3 mm為良(滿意復位)、移位>3 mm為差(不滿意復位);同時行骨盆CT掃描及三維重建,進一步評估IAS在通道內軌跡,分為全程位于通道內、切入髖臼窩或切出骨質外[9],同時測量螺釘長度。對螺釘切入髖臼窩或切出骨質外患者,注意觀察有無關節活動障礙、閉孔神經麻痹等并發癥發生。術后6、12、24周及之后每6個月隨訪1次。影像學復查骨折愈合情況并記錄愈合時間;髖關節功能評定采用改良Merle d’Aubigné-Postel評分系統[10],包括疼痛、行走及關節活動范圍,總分18分,其中18分為優、15~17分為良、13~14分為可,<13分為差。
2 結果
本組34例患者術中均順利植入IAS;IAS長度為70~100 mm,平均86.2 mm;植入時間10~40 min,平均20.7 min。術中出血量520~820 mL,平均716.8 mL。患者均獲隨訪,隨訪時間8~62個月,平均21.8個月。術后4例患者(均為髂腹股溝入路)出現大腿外側皮膚麻木、感覺減退等股外側皮神經損傷表現,囑口服甲鈷胺4周,末次隨訪時2例癥狀消失、2例癥狀減輕;2例發生下肢腘靜脈血栓形成,給予抗凝治療18周后血栓吸收;3例發生切口感染,經清創及積極換藥處理后3、4、6周切口愈合。本組均無下肢動靜脈損傷、閉孔神經麻痹、腹股溝疝等手術并發癥發生。末次隨訪時,髖關節功能根據改良Merle d’Aubigné-Postel評分系統,獲優14例、良13例、可4例、差3例,優良率79.41%。
術后影像學復查示,骨折復位質量根據改良Matta評分達優9例、良19例、差6例,優良率82.35%;25枚(73.53%)IAS軌跡全程位于通道內,6枚切入髖臼窩,3枚切出骨質外。術后12周隨訪時均見骨折端骨痂生長;骨折均達骨性愈合,愈合時間12~24周,平均18周,無骨折再移位、延遲愈合或不愈合發生。隨訪期間無鋼板及螺釘松動、斷裂發生。見圖1、2。
 圖1
患者,男,50歲,右側髖臼骨折(Letournel-Judet分型為雙柱骨折)
圖1
患者,男,50歲,右側髖臼骨折(Letournel-Judet分型為雙柱骨折)
a~c. 術前骨盆前后位、右側閉孔斜位及右側髂骨斜位X線片;d. 術前骨盆CT三維重建;e~i. 術中骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示髖臼骨折復位滿意,IAS位置良好;j. 術后3 d CT示IAS全程位于通道內;k~o. 術后4 d骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示髖臼骨折復位滿意,IAS位置良好;p~t. 術后8個月骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示骨折愈合
Figure1. A 50-year-old male patient with right acetabular fracture (Letournel-Judet classifcation: both-column fracture)a-c. Preoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view; d. Preoperative three-dimensional reconstruction of pelvic CT scan; e-i. Intraoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory and the position of IAS was good; j. At 3 days after surgery, CT scan showed that the IAS trajectory was located in the channel; k-o. At 4 days after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory, and the position of IAS was good; p-t. At 8 months after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the fracture healed
 圖2
患者,女,56歲,右側髖臼骨折(Letournel-Judet分型為 T型骨折)
圖2
患者,女,56歲,右側髖臼骨折(Letournel-Judet分型為 T型骨折)
a~c. 術前骨盆前后位、右側閉孔斜位及右側髂骨斜位X線片;d、e. 術前骨盆CT三維重建;f、g. 術中IAS植入過程; h~j. 術中骨盆前后位、右側閉孔斜位、右側髂骨斜位透視示髖臼骨折復位滿意,IAS位置良好;k~o. 術后7 d骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示髖臼骨折復位滿意,IAS位置良好;p. 術后8 d CT示IAS全程位于通道內;q~u. 術后3個月骨盆前后位、右側閉孔斜位、右側髂骨斜位、出口位及入口位X線片示骨折愈合
Figure2. A 56-year-old female patient with right acetabular fracture (Letournel-Judet classifcation: T-shaped fracture)a-c. Preoperative X-ray films of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view; d, e. Preoperative three-dimensional reconstruction of pelvic CT scan; f, g. Intraoperative implantation of IAS; h-j. Intraoperative fluoroscopy of pelvic anteroposterior view, right obturator oblique view, and right iliac oblique view showed that the reduction of acetabular fracture was satisfactory and the position of IAS was good; k-o. At 7 days after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the reduction of acetabular fracture was satisfactory, and the position of IAS was good; p. At 8 days after surgery, CT scan showed that the IAS trajectory was located in the channel; q-u. At 3 months after surgery, X-ray films of pelvic anteroposterior view, right obturator oblique view, right iliac oblique view, outlet view, and inlet view showed that the fracture healed
3 討論
3.1 IAS通道的解剖及生物力學研究
Arlt等[11]對124例正常成人骨盆CT掃描數據分析發現,97%男性和91%女性存在一個直徑3.5 mm以上的IAS通道,通道解剖結構呈雙圓錐狀,中間峽部為髖臼窩內側壁、四邊區和閉孔后緣圍成的狹窄區域。Gras等[12]基于523例正常成人骨盆CT測量數據,證實94%男性和90%女性存在一個直徑5 mm以上的髖臼下通道。若從入針點髂恥隆起向出針點坐骨結節方向行骨盆入口位透視,螺釘通道投影為一個近似“淚滴”形狀,植釘區域恰位于視圖的“淚滴”中[4]。
Gras等[13]基于高位前柱骨折模型的生物力學研究顯示,IAS植入能顯著提高骨折內固定強度、減少最大骨折移位。Marintschev等[14]采用髖臼前柱骨折骨盆模型比較植入和未植入IAS的生物力學強度,結果顯示植入螺釘能夠使固定強度加倍,并且該差異與所選用的鋼板系統不相關。Wang等[15]也對后柱骨折模擬分析了IAS固定的生物力學效果,結果表明IAS植入后可獲得良好力學穩定性,有效增加了內固定強度,可作為治療髖臼后柱骨折的有效輔助手段。
3.2 IAS入針點及入針方向
雖然生物力學研究證實了IAS固定前、后柱分離的骨折能顯著提高穩定性,但螺釘通道狹窄,又毗鄰閉孔、四邊區及髖臼窩,周圍有閉孔神經、血管等重要組織經過,植釘難度較大,影響了其臨床應用[16]。因此,術中需準確選擇入針點及通道方向,避免螺釘從骨皮質穿出。Culemann等[4]報道IAS入針點在髂恥隆起尾端1 cm、恥骨支橫徑1/2處。Baumann等[17]通過對骨盆CT圖像測量,確定入針點理想位置在髂恥隆起尾端10.2 mm、內側10.4 mm處。Fukuoka等[18]通過影像學測量提出入針點與恥骨聯合距離為(61.0±5.7)mm。Gras等[12]通過影像學測量提出入針點與恥骨聯合距離為54~91 mm,但考慮骨盆形狀、大小存在較大差異,又進一步計算出恥骨聯合距髂前上棘和恥骨聯合距入針點的距離比值為1.36。髂恥隆起及髂前上棘等骨性標志為局部突起而非孤立的骨性尖峰,個體之間也存在一定差異,因此上述研究測量值對指導術中精確植釘參照價值有限[19]。目前臨床入針點的確定仍采用定位于入口位圖像的“淚滴”中[4、17],本組34例均首先采用入口位透視尋找“淚滴”,然后選擇距“淚滴”最接近的鋼板螺釘孔(從恥骨聯合端數起,通常在鋼板第3~5孔);若患側髖臼內下方通道附近因骨折或鋼板遮擋,投影不能清晰顯示“淚滴”,我們通過參照健側“淚滴”位置判斷入針點。
關于入針方向,Gras等[12]通過測量成人骨盆CT掃描數據得出螺釘通道與骨盆前平面(雙側髂前上棘與恥骨聯合所在平面)夾角為54.8°,與骨盆矢狀面夾角為1.5°。Baumann等[17]測出在骨盆前平面與冠狀面重合情況下,螺釘通道方向與橫斷面夾角為(10.4±1.6)° ,與矢狀面夾角為(70.5±3.2)°。Fukuoka等[18]以骨盆入口平面為參照建立坐標系,計算螺釘通道方向與矢狀面夾角為(8.4±6.6)°,與出口平面夾角為(86.5±10.6)°,近乎垂直于骨盆出口平面。我們認為骨盆前平面及入口平面均是一個虛擬平面,術中以此虛擬面為參照仍無法準確測量入針角度,掌控入釘方向。
3.3 IAS植釘要點
Culemann等[4]建議在確定入釘點鋼板螺釘孔后,將保護鉆頭套筒放入,手指放在四邊區內表面,在振蕩鉆孔過程中感受鉆頭恰好位于四邊區下方,以防出現關節穿透或穿出骨面。呂剛等[20]提出采用“啄木鳥”技術鉆孔,手指觸摸四邊區閉孔緣的螺釘通道區域,使用直徑2.5 mm鉆頭,手指全程觸摸、感受鉆頭在狹窄通道內振動和熱量,以確保不穿透四邊區皮質。Lim等[21]報道應用閉孔鉤技術指導35例(36髖)IAS植入,以右側髖臼骨折為例,確定入針點后,左手示指由內側面沿閉孔溝向前外推進,示指中節尺側緣置于四邊區上,環繞鉤住恥骨支主干,示指末節尺側緣置于閉孔外表面的上外側肩部,再將左手示指中節尺側緣置于四邊區的上前緣,在植入過程中感受克氏針震蕩以控制入針軌跡,不但可以直接觸摸到閉孔外側緣以評估通道方向,還可以推開閉孔動脈和神經,植釘滿意率(全程位于通道內)達75 %(27/36)。
我們亦參照“啄木鳥”技術鉆孔,但選擇直徑2.5 mm克氏針替代鉆頭,其銳利尖端易于調控方向與軌跡,且不易折斷。采用振蕩模式下緩慢鉆入,若鉆孔過程中遇較大阻力時,不要盲目用力推進,而是退出克氏針,改用鈍頭細探針插入,利用“類圓錐”效應推動探針在通道松質骨內行進并可自我彈性微調[22],以此通過狹窄通道,并及時行透視驗證。本組植入IAS長度為70~100 mm,盡管術中透視未見IAS切入髖臼窩或切出骨質外,但術后CT檢測螺釘軌跡全程位于骨通道內僅達73.53%,17.65%螺釘切入髖臼窩, 8.82%螺釘遠端切出骨質外(四邊區表面)。螺釘切入髖臼窩患者中,5例為螺釘部分螺紋切出通道骨質外,但螺釘仍位于通道中;1例為螺釘完全切出通道外,進入髖臼窩內,發生“in-out-in”現象。末次隨訪時尚未對關節功能產生影響,分析原因可能是髖臼窩為關節內非關節面部分和非承重區,切入髖臼窩螺釘仍與股骨頭有一定距離,但遠期影響仍需密切隨訪觀察,尤其是“in-out-in”螺釘。分析螺釘切入髖臼窩或穿出骨質外因素包括:① IAS需要通過弓狀緣上鋼板螺釘孔植入,但鋼板螺釘孔偏離了投影“淚滴”入針點;② 進針方向不正確;③ 鉆孔技術操作方法不得當;④ 四邊區移位骨折未能實現解剖復位;⑤ 部分患者髖臼下通道狹窄不足以容納直徑3.5 mm的IAS通過[23]。
3.4 術中透視方法
有文獻報道應用計算機導航技術結合手術機器人輔助IAS植入[5],術中可精確規劃入針點、路徑、入針方向及角度,機器人植釘亦更穩定、安全和精準。然而,這項輔助技術應用對醫院硬件設備要求高、手術費用高,一段時間內尚難以普及推廣,借助C臂X線機透視引導徒手植入IAS仍是目前最主要方式。Culemann等[4]介紹術中通過C臂X線機透視3個平面圖來指導IAS的植入:入口位投影“淚滴”,即為IAS通道;閉孔斜位-出口位顯示髖臼邊緣和IAS的相對位置;1/3髂骨斜位-出口位顯示IAS和四邊區邊緣的距離。Lim等[21]統計分析了50例植入的IAS,發現基于出口位判斷IAS植入位置準確率最高(92.5%),其次是骨盆正位(87.5%)和入口位(85.0%),髂骨斜位最低(25.0%),因此建議術中使用出口位來判斷螺釘是否切入髖關節。呂剛等[20]建議以IAS軸位透視(把IAS透成一個點)來檢測IAS是否切入關節。盡管螺釘軸位透視是判斷IAS是否植入準確的關鍵[4],但我們在實踐中發現術中將IAS變為“淚滴”中的一個點,往往需要多次嘗試并不斷調整C臂X線機投照角度才可能實現,與出口位相比,明顯增加了透視次數與輻射量、延長了手術時間。
綜上述,前、后柱分離的復雜髖臼骨折治療中聯合IAS植入固定,能夠有效提高內固定強度,防止骨折再移位,是有效的輔助固定手段。但本研究作為回顧性病例分析,納入病例數較少,同時缺少對照觀察,需要大樣本隨機對照來進一步深入總結;術后隨訪時間短,遠期療效亦有待進一步觀察。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經蚌埠醫科大學第一附屬醫院臨床技術應用倫理委員會批準(倫科批字[2021]第290號)
作者貢獻聲明 吳敏:手術方案設計、手術實施及論文撰寫;官建中:手術實施及對文章的知識性內容作批評性審閱;陳笑天、王曉盼:參與手術及數據統計分析;趙培帥、李仁杰、劉樂予、陳家強:影像學資料收集整理