引用本文: 周維贇, 曾宇, 歐陽火牛, 張文川, 王智超, 吳祎煒. 多模態術中神經電生理監測技術在Ⅰ型神經纖維瘤病相關周圍神經腫瘤手術中的應用. 中國修復重建外科雜志, 2024, 38(10): 1202-1207. doi: 10.7507/1002-1892.202406065 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
Ⅰ型神經纖維瘤病(neurofibromatosis type 1,NF1)是NF1基因突變(17q11.2)引起的常染色體顯性遺傳病,NF1患者終身都面臨著發生周圍神經良、惡性腫瘤的風險。20%~50% NF1患者在幼年期就出現有明顯臨床癥狀的周圍神經腫瘤,在兒童期及青春期腫瘤生長速度最快,瘤體廣泛生長并侵襲周圍組織,可導致嚴重外觀及功能障礙。隨著年齡增長,瘤體轉化為惡性周圍神經鞘瘤(malignant peripheral nerve sheath tumor,MPNST)的風險也將增加,嚴重危害患者健康和生命[1-2]。許多研究表明采用以司美替尼為代表的一系列絲裂原活化蛋白激酶1/2抑制劑靶向藥物治療NF1能取得良好結果[3-4],但迄今為止手術仍是治療NF1相關周圍神經腫瘤最直接、最有效的手段[5-6]。
由于NF1相關周圍神經腫瘤起源于神經膠質細胞,腫瘤常毗鄰神經、血管等重要結構,加之神經纖維瘤本身出血風險高,導致手術過程中極易發生神經、血管損傷,造成嚴重并發癥。據統計,高達50%患者因評估可能發生嚴重并發癥而無法選擇手術治療[7-8]。多模態術中神經電生理監測是一項實時監測神經功能、提高手術安全性的輔助技術,已成熟用于傳統神經外科手術[9],自2019年1月我們將其用于輔助NF1患者相關周圍神經腫瘤切除。現回顧患者臨床資料,分析該技術輔助此類腫瘤切除的有效性,總結臨床經驗,以期為臨床應用提供參考。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 符合NF1診斷標準;② 影像學檢查確認手術目標腫瘤為周圍神經腫瘤;③ 接受多模態術中神經電生理監測下周圍神經腫瘤切除手術。排除皮膚型神經纖維瘤患者。2019年1月—2023年12月,共94例患者符合選擇標準納入研究。
本組男49例,女45例;年齡5~78歲,平均33.7歲。腫瘤形態學分型:結節型71例,彌漫型13例,混合型10例。手術目標腫瘤分布區域:顱面部47例,頸部11例,軀干12例,四肢24例。根據術前MRI測量手術目標腫瘤體積為1.5~2 575.2 mL,平均118.5 mL。術前44例無明顯神經系統相關癥狀;50例存在神經系統相關癥狀,包括視力障礙15例、聽力障礙5例、軀體運動障礙(眼球活動障礙、面癱、嗆咳、聲嘶、肢體無力)16例、軀體感覺障礙(疼痛、麻木、兩點辨別覺減退)31例,其中7例同時存在1項以上神經系統相關癥狀。
1.2 手術方法
1.2.1 手術方案及麻醉方法
本組均采用全身麻醉,誘導插管完成后給予肌松藥拮抗劑快速拮抗肌松作用,以丙泊酚與瑞芬太尼組合維持靜脈麻醉,吸入性麻醉劑濃度不超過0.5 MAC,手術完成前不再追加肌松藥。手術方案均由多學科診療團隊(整復外科、神經外科、眼科等)討論制定,根據腫瘤大小、部位以及侵及范圍選擇適當手術入路,并確認參與手術的科室。手術基本原則:在保護神經、血管及重要毗鄰結構功能前提下,盡可能廣泛切除腫瘤。術中腫瘤顯露及切除均在手術顯微鏡或頭戴式顯微鏡下完成。腫瘤切除后創面直接縫合91例,反取皮回植修復3例。
1.2.2 多模態術中神經電生理監測方法
根據目標腫瘤侵犯區域的相關神經及毗鄰重要結構,選擇相應神經電生理監測方案。采用的監測技術包括:視覺誘發電位(visual evoked potential,VEP)、體感誘發電位(somatosensory evoked potential,SEP)、運動誘發電位(motor evoked potential,MEP)、肌電圖(electromyogram,EMG),其中EMG包括自由描記EMG和誘發EMG(表1)。本組術中選擇VEP監測17例、SEP 44例、MEP 88例、EMG 94例。
① 腫瘤分布于顱面部的47例患者中,17例腫瘤與眼眶、眼球關系密切均行VEP監測,其中1例腫瘤位于眶內加用EMG監測,其余16例腫瘤位于眶周,為監測面神經功能加用EMG及MEP監測。30例腫瘤分布于面頰區域,為監測面神經及三叉神經功能,采用EMG及MEP監測。
② 腫瘤分布于頸部的11例患者中,6例腫瘤與頸動脈關系密切行SEP監測,其中2例腫瘤深達顱底,為監測三叉神經功能加用EMG及MEP監測;2例腫瘤與臂叢關系密切,加用EMG及MEP監測;2例腫瘤與迷走神經關系密切,加用EMG監測。2例腫瘤單純與臂叢關系密切,行EMG、MEP及SEP監測。3例腫瘤與副神經關系密切,采用EMG監測。
③ 腫瘤分布于軀干的12例患者均為椎管內外溝通性腫瘤,為監測脊髓傳導功能,均行EMG、MEP及SEP監測。
④ 腫瘤分布于四肢的24例患者,分別與正中神經(4例)、橈神經(5例)、尺神經(4例)、股神經(3例)、坐骨神經(3例)、脛神經(5例)關系密切,為監測相應神經功能,均行EMG、MEP及SEP監測。
⑤ 本組5例聽力障礙患者,考慮為傳導性耳聾而非神經性耳聾,且手術區域不涉及聽神經,故術中不采用腦干聽覺誘發電位監測。
2 結果
本組94例患者均順利完成手術;除1例患者接受姑息性切除(<腫瘤體積50%)外,其余93例均按術前計劃行全/近全切除目標腫瘤(>90%)。術后病理檢查示神經纖維瘤80例,MPNST 14例。術后發生術區血腫2例、切口感染3例,均經清創處理后愈合;無其他嚴重并發癥發生。患者均獲隨訪,隨訪時間3~61個月,中位時間15個月。隨訪期間均未發現明顯神經癥狀改變或腫瘤復發(局部腫瘤體積達初次術前10%以上)。術中39例SEP、65例MEP、80例EMG一過性監測變化,經術者減輕對神經騷擾后,監測波形恢復至基線水平,術后患者未出現相應神經的運動功能障礙;5例MEP、6例EMG監測加重且未恢復。術后神經功能相關癥狀評估詳見表2,總體治療效果滿意。
① 15例術前存在視力障礙者,術中VEP監測發現P100潛伏期延長及波幅降低。其中1例眶內神經纖維瘤患者,術中切除腫瘤后VEP P100波幅即改善,術后及隨訪時查體確認患側眼視力改善,考慮是因手術解除了眶內腫瘤對視神經的壓迫;其余14例術中未觀察到VEP變化,術后視力狀況也與術前持平。另2例術前視力正常者,術中監測VEP無變化,術后視力狀況正常。
② 16例術前存在軀體運動障礙患者中,術中6例SEP改善,均為椎管內外溝通性腫瘤患者,術中切除腫瘤后即刻觀察到SEP改善,其中4例同時觀察到MEP和EMG改善,考慮改善原因為椎管內腫瘤切除后脊髓壓迫得到緩解;其中3例SEP、MEP、EMG均改善患者術后明確觀察到肢體肌力改善>1級,其余3例患者肌力情況與術前持平。術中5例MEP及EMG惡化(2例術前存在面癱、3例術前無面癱),均為面神經相關腫瘤,MEP及EMG監測發現腫瘤中包含面神經纖維,切除腫瘤后相應面神經分支的電生理監測提示神經損傷加重,術后患者均出現相應面神經分支區域的面癱加重,但因術前面部腫瘤影響外觀,腫瘤切除后面部外觀改善,患者均自覺面癱不影響生活。1例面頰部神經纖維瘤患者,術中MEP及EMG監測發現部分腫瘤中包含面神經纖維(圖1),與患者家屬溝通后不接受術后面癱,遂變更手術方案為姑息性切除其余“安全”部分腫瘤,術后患者無面癱表現。1例頸部迷走神經來源的MPNST患者,術中分離腫瘤過程中EMG監測示神經受到嚴重激惹,但考慮惡性腫瘤無法分塊切除,因而在完整切除腫瘤過程中監測示發生神經損傷且始終未恢復;術后患者即出現聲音嘶啞、發聲低弱及進食嗆咳,喉鏡檢查可見患側聲帶固定。經神經康復及發音訓練后,發音障礙明顯改善,但飲水時仍有嗆咳,患者自覺對生活有影響。其余術前存在運動障礙患者,術后神經癥狀與術前一致。
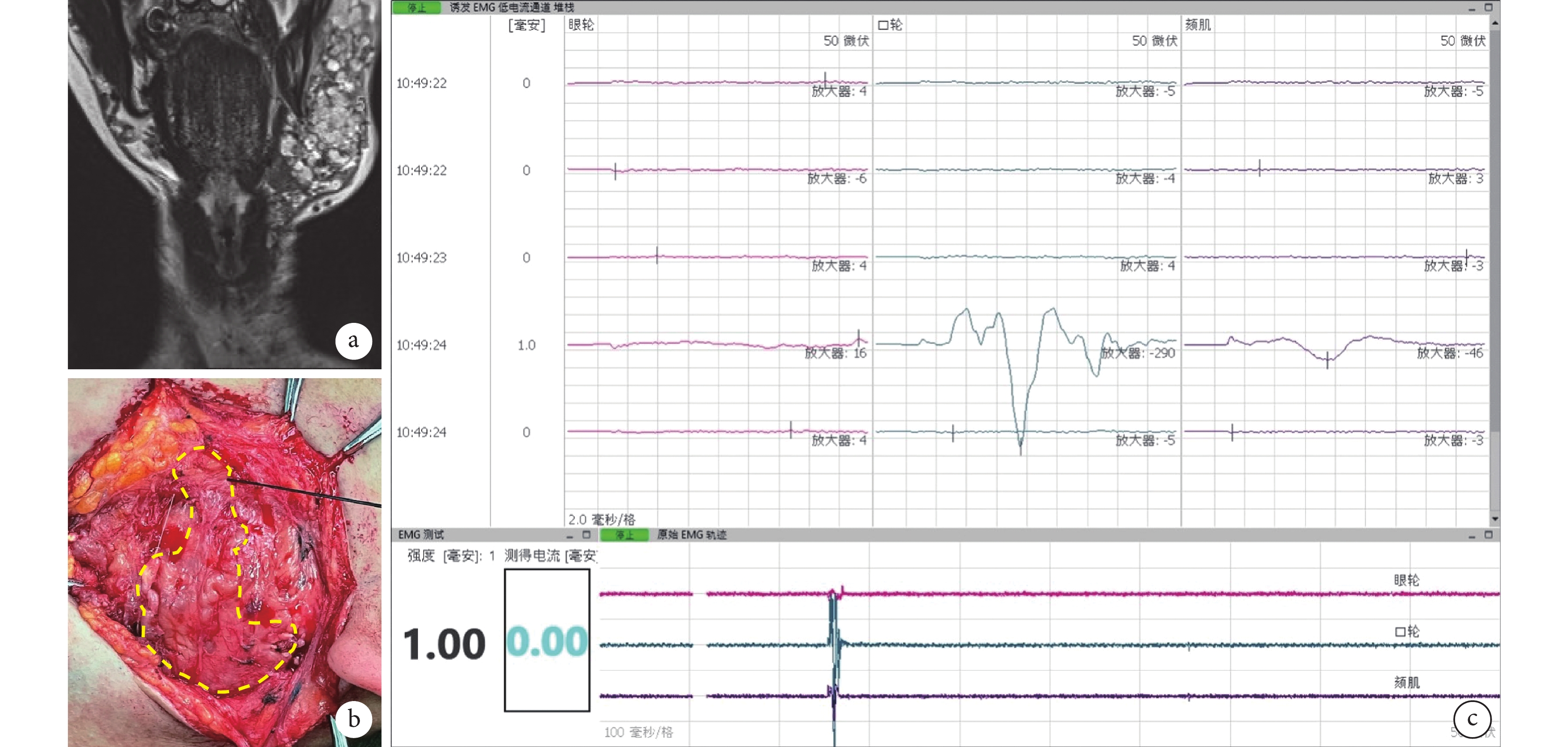
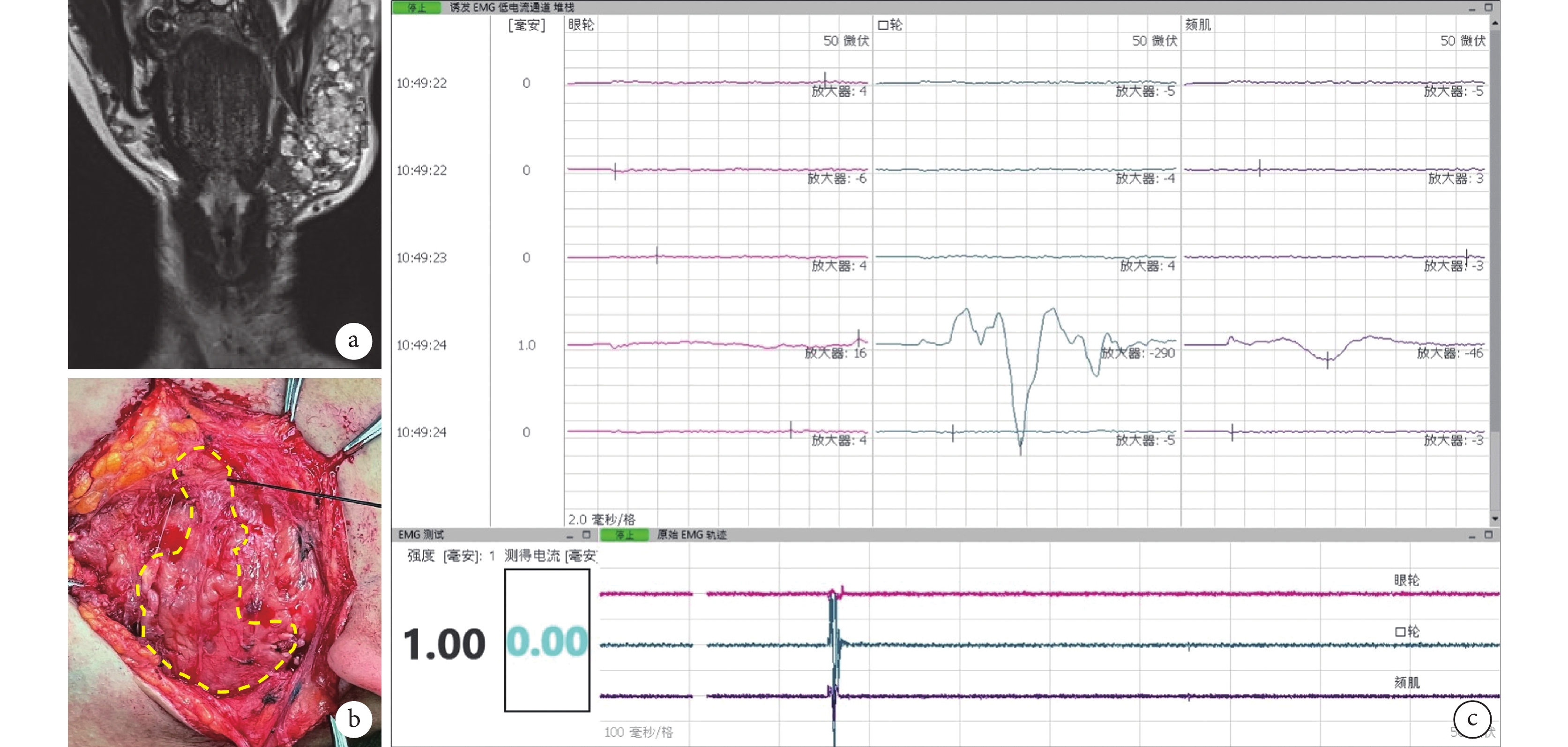 圖1
患者,男,18歲,左側面頰部神經纖維瘤
圖1
患者,男,18歲,左側面頰部神經纖維瘤
a. 術前MRI示左側面頰部混合型叢狀神經纖維瘤侵入肌層;b、c. 術中EMG及MEP監測示部分腫瘤中包含面神經纖維(黃色虛線內區域),探針刺激瘤體可誘發出口輪匝肌及頦肌的誘發EMG波形
Figure1. An 18-year-old male patient with left facial neurofibromaa. Preoperative MRI showed that the left facial mixed plexiform neurofibroma invaded the muscular layer; b, c. Intraoperative probe stimulation of certain part of the tumor could induce triggered electromyogram waveforms of the orbicularis muscle and chin muscle (yellow dashed line circled), revealing the presence of facial nerve fibers within the tumor
③ 31例術前存在軀體感覺障礙者中,14例以疼痛為術前表現者術后均改善,其中2例手術切除腫瘤后疼痛即緩解,12例術后疼痛緩解但出現手術相關區域局部皮膚輕觸覺減退及兩點辨別覺減弱,該12例患者均表示術后神經癥狀程度低于術前疼痛癥狀。17例以皮膚感覺麻木為術前表現者,術后麻木范圍及程度與術前類似。術后新增13例軀體感覺障礙患者,均表現為皮膚輕觸覺及兩點辨別覺減弱。因感覺障礙范圍大多局限,且并不累及手掌、腳掌等有精細觸覺需求的區域,患者自覺對生活無明顯影響。
④ 5例聽力障礙患者術中未行神經電生理監測,經切除腫瘤解除壓迫并將垂耳復位錨固,外耳道恢復通暢,聽力障礙獲得改善。
3 討論
NF1相關的周圍神經腫瘤主要包括良性神經纖維瘤以及MPNST。周圍神經腫瘤可以累及全身各處神經,由于生長部位和受累神經不同,臨床表現也多種多樣,導致患者就診科室相當廣泛,包括整復外科、神經外科、皮膚科、骨科、眼科等。由于周圍神經腫瘤發病率較低,醫生對該類腫瘤以及NF1的診療經驗也不相同,導致患者的診治、管理和預后差異性很大[10]。NF1相關周圍神經腫瘤手術策略通常是盡可能廣泛地切除腫瘤,達到改善局部外觀、根治局部腫瘤、降低腫瘤復發率等目的。但廣泛切除腫瘤必將增加手術出血、局部神經和毗鄰組織損傷的風險,導致為了規避手術風險,部分患者放棄有效手術治療。
為了提高手術安全性,我們采用了多模態術中神經電生理監測技術。目前,該技術已經在神經、脊柱及耳鼻咽喉頭頸外科等領域廣泛應用。其能全面監測患者在全身麻醉狀態下的神經系統功能,通過電生理信號變化評估手術操作對相關神經功能的影響并及時調整操作,在監測神經功能、避免神經損傷、保障手術安全方面的作用已經得到充分肯定[11-12]。在NF1相關周圍神經腫瘤的手術中,這一技術的上述作用同樣具有十分重要的價值[10, 13]。
① 識別目標神經:周圍神經腫瘤載瘤神經的判斷通常依靠術者經驗和參考毗鄰解剖結構。但NF1患者腫瘤負荷一般都較大,腫瘤生長范圍廣,可能與多根神經關系密切,加之術中顯露有限,術者很難通過常規手段判斷載瘤神經。術中誘發EMG技術是以微小電流刺激載瘤神經,根據靶肌肉接受的電信號來協助確認載瘤神經。神經纖維瘤通常表現為載瘤神經干整體增粗,很難從瘤內清晰解剖出貫穿其中的神經纖維。經監測如果術中確認載瘤神經不具有重要功能,可以直接離斷神經對腫瘤進行整體切除;如載瘤神經功能重要,只能通過“削薄”腫瘤,甚至不再切除該處腫瘤,以減少術后嚴重神經功能障礙的發生。
② 鑒別難以明確的組織:常見的神經鞘瘤其瘤體與載瘤神經大多存在解剖界限,載瘤神經纖維常呈“網兜”狀包繞腫瘤。但如瘤體較大、載瘤神經纖維被牽拉菲薄或者瘤體較小、載瘤神經分布密集時,術者通過肉眼辨別神經纖維及其間隙十分困難。通過誘發EMG刺激探針的重復探測,可以在組織表面如“探雷”一般識別出神經纖維的分布情況,幫助術者選擇從無神經纖維走行的區域切開并切除腫瘤。
③ 實時反映神經功能:自由描記EMG出現任何形式的肌電反應都提示神經受到一定程度激惹或者損傷。單個爆發的肌肉收縮反應通常與直接神經激惹有關,而連續爆發的肌肉收縮反應通常與神經受到持續牽拉或者壓迫有關,提示術者要盡快尋找原因,避免對神經產生永久性損傷。SEP是通過刺激周圍神經并在大腦皮層進行記錄而反映軀體感覺傳導通路。由于周圍神經大多是混合神經,因此感覺傳入通路的功能也一定程度上反映了整體神經傳導通路的完整性。一般將SEP波幅降低50%或潛伏期延長10%以上作為報警閾值。MEP是反映運動通路功能最可靠的手段,復合肌肉動作電位較基線降低50%是術中報警閾值,往往預示著神經損傷的發生。VEP能夠反映從視網膜、視神經直到視覺皮層的整個視覺通路功能完整性。對于眶周、眶內周圍神經腫瘤,可以通過VEP的P100潛伏期和波幅變化來預警視神經相關損傷的發生。本研究中VEP監測發現異常的患者有15例,但僅1例改善,分析原因為其余14例患者眶內及視神經周邊不存在腫瘤,其視力障礙可能與蝶骨缺損腦膜腦膨出、青光眼、眼球脫出等因素相關[14],切除腫瘤過程中并未引起VEP波動,術后視力障礙雖未改善但也無加重。
④ 反映腦灌注情況:頸部巨大周圍神經腫瘤或深部腫瘤手術,頸部血管尤其是頸內動脈的管理都是重中之重,術中預防性頸內動脈臨時阻斷或者血管牽拉等操作,都會引起頸動脈血流改變,進而存在顱內灌注不足風險[15-16]。當大腦半球血流量降低時SEP傳導時間會延長,并隨著缺血時間延長,SEP電位受到抑制直至消失。因此通過SEP的變化可以反映血管操作引起的血流變化,預警潛在的顱內缺血風險。本研究中1例頸部MPNST患者,顱底卵圓孔外的1枚腫瘤嚴重推擠頸內動脈,手術分離腫瘤邊界過程中監測發現SEP波幅進行性降低,考慮是術中為減少出血進行了控制性降壓,而手術操作又進一步加重了頸內動脈受壓,兩者疊加導致了顱內灌注不足。術者立即改變腫瘤牽拉方向以減輕頸內動脈受壓,麻醉醫生升高患者血壓,SEP波形逐漸恢復正常。本例患者得益于SEP監測,及時發現了隱匿的顱內缺血,避免了腦梗死等嚴重并發癥的發生。
我們通過臨床應用,發現NF1患者多模態術中神經電生理監測異常發生率相當高,同一臺手術過程中可能多次出現監測異常,提示術中神經受到明顯激惹,存在損傷風險。只要及時解除激惹因素,監測波形能夠恢復到基線水平,術后通常不會產生神經功能障礙。但如果波形異常加重且不能恢復,術后能觀察到相應的神經功能障礙。
綜上述,在NF1相關周圍神經腫瘤手術治療中應用多模態術中神經電生理監測技術,能夠多維度地為術者提供關鍵信息,協助術者辨識關鍵神經結構,為手術決策提供參考;實時敏感地反映神經功能,為手術過程保駕護航,使患者獲得良好治療效果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經上海交通大學醫學院附屬第九人民醫院倫理委員會批準(SH9H-2019-T163-5)
作者貢獻聲明 周維贇:論文撰寫、術中神經電生理監測、資料收集及整理;曾宇:患者隨訪、數據收集及整理;歐陽火牛、張文川、王智超:數據收集及分析、手術操作;吳祎煒:研究設計、手術操作、論文撰寫指導及修改
Ⅰ型神經纖維瘤病(neurofibromatosis type 1,NF1)是NF1基因突變(17q11.2)引起的常染色體顯性遺傳病,NF1患者終身都面臨著發生周圍神經良、惡性腫瘤的風險。20%~50% NF1患者在幼年期就出現有明顯臨床癥狀的周圍神經腫瘤,在兒童期及青春期腫瘤生長速度最快,瘤體廣泛生長并侵襲周圍組織,可導致嚴重外觀及功能障礙。隨著年齡增長,瘤體轉化為惡性周圍神經鞘瘤(malignant peripheral nerve sheath tumor,MPNST)的風險也將增加,嚴重危害患者健康和生命[1-2]。許多研究表明采用以司美替尼為代表的一系列絲裂原活化蛋白激酶1/2抑制劑靶向藥物治療NF1能取得良好結果[3-4],但迄今為止手術仍是治療NF1相關周圍神經腫瘤最直接、最有效的手段[5-6]。
由于NF1相關周圍神經腫瘤起源于神經膠質細胞,腫瘤常毗鄰神經、血管等重要結構,加之神經纖維瘤本身出血風險高,導致手術過程中極易發生神經、血管損傷,造成嚴重并發癥。據統計,高達50%患者因評估可能發生嚴重并發癥而無法選擇手術治療[7-8]。多模態術中神經電生理監測是一項實時監測神經功能、提高手術安全性的輔助技術,已成熟用于傳統神經外科手術[9],自2019年1月我們將其用于輔助NF1患者相關周圍神經腫瘤切除。現回顧患者臨床資料,分析該技術輔助此類腫瘤切除的有效性,總結臨床經驗,以期為臨床應用提供參考。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 符合NF1診斷標準;② 影像學檢查確認手術目標腫瘤為周圍神經腫瘤;③ 接受多模態術中神經電生理監測下周圍神經腫瘤切除手術。排除皮膚型神經纖維瘤患者。2019年1月—2023年12月,共94例患者符合選擇標準納入研究。
本組男49例,女45例;年齡5~78歲,平均33.7歲。腫瘤形態學分型:結節型71例,彌漫型13例,混合型10例。手術目標腫瘤分布區域:顱面部47例,頸部11例,軀干12例,四肢24例。根據術前MRI測量手術目標腫瘤體積為1.5~2 575.2 mL,平均118.5 mL。術前44例無明顯神經系統相關癥狀;50例存在神經系統相關癥狀,包括視力障礙15例、聽力障礙5例、軀體運動障礙(眼球活動障礙、面癱、嗆咳、聲嘶、肢體無力)16例、軀體感覺障礙(疼痛、麻木、兩點辨別覺減退)31例,其中7例同時存在1項以上神經系統相關癥狀。
1.2 手術方法
1.2.1 手術方案及麻醉方法
本組均采用全身麻醉,誘導插管完成后給予肌松藥拮抗劑快速拮抗肌松作用,以丙泊酚與瑞芬太尼組合維持靜脈麻醉,吸入性麻醉劑濃度不超過0.5 MAC,手術完成前不再追加肌松藥。手術方案均由多學科診療團隊(整復外科、神經外科、眼科等)討論制定,根據腫瘤大小、部位以及侵及范圍選擇適當手術入路,并確認參與手術的科室。手術基本原則:在保護神經、血管及重要毗鄰結構功能前提下,盡可能廣泛切除腫瘤。術中腫瘤顯露及切除均在手術顯微鏡或頭戴式顯微鏡下完成。腫瘤切除后創面直接縫合91例,反取皮回植修復3例。
1.2.2 多模態術中神經電生理監測方法
根據目標腫瘤侵犯區域的相關神經及毗鄰重要結構,選擇相應神經電生理監測方案。采用的監測技術包括:視覺誘發電位(visual evoked potential,VEP)、體感誘發電位(somatosensory evoked potential,SEP)、運動誘發電位(motor evoked potential,MEP)、肌電圖(electromyogram,EMG),其中EMG包括自由描記EMG和誘發EMG(表1)。本組術中選擇VEP監測17例、SEP 44例、MEP 88例、EMG 94例。
① 腫瘤分布于顱面部的47例患者中,17例腫瘤與眼眶、眼球關系密切均行VEP監測,其中1例腫瘤位于眶內加用EMG監測,其余16例腫瘤位于眶周,為監測面神經功能加用EMG及MEP監測。30例腫瘤分布于面頰區域,為監測面神經及三叉神經功能,采用EMG及MEP監測。
② 腫瘤分布于頸部的11例患者中,6例腫瘤與頸動脈關系密切行SEP監測,其中2例腫瘤深達顱底,為監測三叉神經功能加用EMG及MEP監測;2例腫瘤與臂叢關系密切,加用EMG及MEP監測;2例腫瘤與迷走神經關系密切,加用EMG監測。2例腫瘤單純與臂叢關系密切,行EMG、MEP及SEP監測。3例腫瘤與副神經關系密切,采用EMG監測。
③ 腫瘤分布于軀干的12例患者均為椎管內外溝通性腫瘤,為監測脊髓傳導功能,均行EMG、MEP及SEP監測。
④ 腫瘤分布于四肢的24例患者,分別與正中神經(4例)、橈神經(5例)、尺神經(4例)、股神經(3例)、坐骨神經(3例)、脛神經(5例)關系密切,為監測相應神經功能,均行EMG、MEP及SEP監測。
⑤ 本組5例聽力障礙患者,考慮為傳導性耳聾而非神經性耳聾,且手術區域不涉及聽神經,故術中不采用腦干聽覺誘發電位監測。
2 結果
本組94例患者均順利完成手術;除1例患者接受姑息性切除(<腫瘤體積50%)外,其余93例均按術前計劃行全/近全切除目標腫瘤(>90%)。術后病理檢查示神經纖維瘤80例,MPNST 14例。術后發生術區血腫2例、切口感染3例,均經清創處理后愈合;無其他嚴重并發癥發生。患者均獲隨訪,隨訪時間3~61個月,中位時間15個月。隨訪期間均未發現明顯神經癥狀改變或腫瘤復發(局部腫瘤體積達初次術前10%以上)。術中39例SEP、65例MEP、80例EMG一過性監測變化,經術者減輕對神經騷擾后,監測波形恢復至基線水平,術后患者未出現相應神經的運動功能障礙;5例MEP、6例EMG監測加重且未恢復。術后神經功能相關癥狀評估詳見表2,總體治療效果滿意。
① 15例術前存在視力障礙者,術中VEP監測發現P100潛伏期延長及波幅降低。其中1例眶內神經纖維瘤患者,術中切除腫瘤后VEP P100波幅即改善,術后及隨訪時查體確認患側眼視力改善,考慮是因手術解除了眶內腫瘤對視神經的壓迫;其余14例術中未觀察到VEP變化,術后視力狀況也與術前持平。另2例術前視力正常者,術中監測VEP無變化,術后視力狀況正常。
② 16例術前存在軀體運動障礙患者中,術中6例SEP改善,均為椎管內外溝通性腫瘤患者,術中切除腫瘤后即刻觀察到SEP改善,其中4例同時觀察到MEP和EMG改善,考慮改善原因為椎管內腫瘤切除后脊髓壓迫得到緩解;其中3例SEP、MEP、EMG均改善患者術后明確觀察到肢體肌力改善>1級,其余3例患者肌力情況與術前持平。術中5例MEP及EMG惡化(2例術前存在面癱、3例術前無面癱),均為面神經相關腫瘤,MEP及EMG監測發現腫瘤中包含面神經纖維,切除腫瘤后相應面神經分支的電生理監測提示神經損傷加重,術后患者均出現相應面神經分支區域的面癱加重,但因術前面部腫瘤影響外觀,腫瘤切除后面部外觀改善,患者均自覺面癱不影響生活。1例面頰部神經纖維瘤患者,術中MEP及EMG監測發現部分腫瘤中包含面神經纖維(圖1),與患者家屬溝通后不接受術后面癱,遂變更手術方案為姑息性切除其余“安全”部分腫瘤,術后患者無面癱表現。1例頸部迷走神經來源的MPNST患者,術中分離腫瘤過程中EMG監測示神經受到嚴重激惹,但考慮惡性腫瘤無法分塊切除,因而在完整切除腫瘤過程中監測示發生神經損傷且始終未恢復;術后患者即出現聲音嘶啞、發聲低弱及進食嗆咳,喉鏡檢查可見患側聲帶固定。經神經康復及發音訓練后,發音障礙明顯改善,但飲水時仍有嗆咳,患者自覺對生活有影響。其余術前存在運動障礙患者,術后神經癥狀與術前一致。
 圖1
患者,男,18歲,左側面頰部神經纖維瘤
圖1
患者,男,18歲,左側面頰部神經纖維瘤
a. 術前MRI示左側面頰部混合型叢狀神經纖維瘤侵入肌層;b、c. 術中EMG及MEP監測示部分腫瘤中包含面神經纖維(黃色虛線內區域),探針刺激瘤體可誘發出口輪匝肌及頦肌的誘發EMG波形
Figure1. An 18-year-old male patient with left facial neurofibromaa. Preoperative MRI showed that the left facial mixed plexiform neurofibroma invaded the muscular layer; b, c. Intraoperative probe stimulation of certain part of the tumor could induce triggered electromyogram waveforms of the orbicularis muscle and chin muscle (yellow dashed line circled), revealing the presence of facial nerve fibers within the tumor
③ 31例術前存在軀體感覺障礙者中,14例以疼痛為術前表現者術后均改善,其中2例手術切除腫瘤后疼痛即緩解,12例術后疼痛緩解但出現手術相關區域局部皮膚輕觸覺減退及兩點辨別覺減弱,該12例患者均表示術后神經癥狀程度低于術前疼痛癥狀。17例以皮膚感覺麻木為術前表現者,術后麻木范圍及程度與術前類似。術后新增13例軀體感覺障礙患者,均表現為皮膚輕觸覺及兩點辨別覺減弱。因感覺障礙范圍大多局限,且并不累及手掌、腳掌等有精細觸覺需求的區域,患者自覺對生活無明顯影響。
④ 5例聽力障礙患者術中未行神經電生理監測,經切除腫瘤解除壓迫并將垂耳復位錨固,外耳道恢復通暢,聽力障礙獲得改善。
3 討論
NF1相關的周圍神經腫瘤主要包括良性神經纖維瘤以及MPNST。周圍神經腫瘤可以累及全身各處神經,由于生長部位和受累神經不同,臨床表現也多種多樣,導致患者就診科室相當廣泛,包括整復外科、神經外科、皮膚科、骨科、眼科等。由于周圍神經腫瘤發病率較低,醫生對該類腫瘤以及NF1的診療經驗也不相同,導致患者的診治、管理和預后差異性很大[10]。NF1相關周圍神經腫瘤手術策略通常是盡可能廣泛地切除腫瘤,達到改善局部外觀、根治局部腫瘤、降低腫瘤復發率等目的。但廣泛切除腫瘤必將增加手術出血、局部神經和毗鄰組織損傷的風險,導致為了規避手術風險,部分患者放棄有效手術治療。
為了提高手術安全性,我們采用了多模態術中神經電生理監測技術。目前,該技術已經在神經、脊柱及耳鼻咽喉頭頸外科等領域廣泛應用。其能全面監測患者在全身麻醉狀態下的神經系統功能,通過電生理信號變化評估手術操作對相關神經功能的影響并及時調整操作,在監測神經功能、避免神經損傷、保障手術安全方面的作用已經得到充分肯定[11-12]。在NF1相關周圍神經腫瘤的手術中,這一技術的上述作用同樣具有十分重要的價值[10, 13]。
① 識別目標神經:周圍神經腫瘤載瘤神經的判斷通常依靠術者經驗和參考毗鄰解剖結構。但NF1患者腫瘤負荷一般都較大,腫瘤生長范圍廣,可能與多根神經關系密切,加之術中顯露有限,術者很難通過常規手段判斷載瘤神經。術中誘發EMG技術是以微小電流刺激載瘤神經,根據靶肌肉接受的電信號來協助確認載瘤神經。神經纖維瘤通常表現為載瘤神經干整體增粗,很難從瘤內清晰解剖出貫穿其中的神經纖維。經監測如果術中確認載瘤神經不具有重要功能,可以直接離斷神經對腫瘤進行整體切除;如載瘤神經功能重要,只能通過“削薄”腫瘤,甚至不再切除該處腫瘤,以減少術后嚴重神經功能障礙的發生。
② 鑒別難以明確的組織:常見的神經鞘瘤其瘤體與載瘤神經大多存在解剖界限,載瘤神經纖維常呈“網兜”狀包繞腫瘤。但如瘤體較大、載瘤神經纖維被牽拉菲薄或者瘤體較小、載瘤神經分布密集時,術者通過肉眼辨別神經纖維及其間隙十分困難。通過誘發EMG刺激探針的重復探測,可以在組織表面如“探雷”一般識別出神經纖維的分布情況,幫助術者選擇從無神經纖維走行的區域切開并切除腫瘤。
③ 實時反映神經功能:自由描記EMG出現任何形式的肌電反應都提示神經受到一定程度激惹或者損傷。單個爆發的肌肉收縮反應通常與直接神經激惹有關,而連續爆發的肌肉收縮反應通常與神經受到持續牽拉或者壓迫有關,提示術者要盡快尋找原因,避免對神經產生永久性損傷。SEP是通過刺激周圍神經并在大腦皮層進行記錄而反映軀體感覺傳導通路。由于周圍神經大多是混合神經,因此感覺傳入通路的功能也一定程度上反映了整體神經傳導通路的完整性。一般將SEP波幅降低50%或潛伏期延長10%以上作為報警閾值。MEP是反映運動通路功能最可靠的手段,復合肌肉動作電位較基線降低50%是術中報警閾值,往往預示著神經損傷的發生。VEP能夠反映從視網膜、視神經直到視覺皮層的整個視覺通路功能完整性。對于眶周、眶內周圍神經腫瘤,可以通過VEP的P100潛伏期和波幅變化來預警視神經相關損傷的發生。本研究中VEP監測發現異常的患者有15例,但僅1例改善,分析原因為其余14例患者眶內及視神經周邊不存在腫瘤,其視力障礙可能與蝶骨缺損腦膜腦膨出、青光眼、眼球脫出等因素相關[14],切除腫瘤過程中并未引起VEP波動,術后視力障礙雖未改善但也無加重。
④ 反映腦灌注情況:頸部巨大周圍神經腫瘤或深部腫瘤手術,頸部血管尤其是頸內動脈的管理都是重中之重,術中預防性頸內動脈臨時阻斷或者血管牽拉等操作,都會引起頸動脈血流改變,進而存在顱內灌注不足風險[15-16]。當大腦半球血流量降低時SEP傳導時間會延長,并隨著缺血時間延長,SEP電位受到抑制直至消失。因此通過SEP的變化可以反映血管操作引起的血流變化,預警潛在的顱內缺血風險。本研究中1例頸部MPNST患者,顱底卵圓孔外的1枚腫瘤嚴重推擠頸內動脈,手術分離腫瘤邊界過程中監測發現SEP波幅進行性降低,考慮是術中為減少出血進行了控制性降壓,而手術操作又進一步加重了頸內動脈受壓,兩者疊加導致了顱內灌注不足。術者立即改變腫瘤牽拉方向以減輕頸內動脈受壓,麻醉醫生升高患者血壓,SEP波形逐漸恢復正常。本例患者得益于SEP監測,及時發現了隱匿的顱內缺血,避免了腦梗死等嚴重并發癥的發生。
我們通過臨床應用,發現NF1患者多模態術中神經電生理監測異常發生率相當高,同一臺手術過程中可能多次出現監測異常,提示術中神經受到明顯激惹,存在損傷風險。只要及時解除激惹因素,監測波形能夠恢復到基線水平,術后通常不會產生神經功能障礙。但如果波形異常加重且不能恢復,術后能觀察到相應的神經功能障礙。
綜上述,在NF1相關周圍神經腫瘤手術治療中應用多模態術中神經電生理監測技術,能夠多維度地為術者提供關鍵信息,協助術者辨識關鍵神經結構,為手術決策提供參考;實時敏感地反映神經功能,為手術過程保駕護航,使患者獲得良好治療效果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經上海交通大學醫學院附屬第九人民醫院倫理委員會批準(SH9H-2019-T163-5)
作者貢獻聲明 周維贇:論文撰寫、術中神經電生理監測、資料收集及整理;曾宇:患者隨訪、數據收集及整理;歐陽火牛、張文川、王智超:數據收集及分析、手術操作;吳祎煒:研究設計、手術操作、論文撰寫指導及修改