引用本文: 劉漢杰, 喻樂保, 王博, 劉丕楠, 劉松, 李德志. Ⅰ型神經纖維瘤病相關神經纖維瘤的臨床特點與手術治療. 中國修復重建外科雜志, 2024, 38(10): 1186-1192. doi: 10.7507/1002-1892.202407007 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
Ⅰ型神經纖維瘤病(neurofibromatosis type 1,NF1)是NF1 基因突變引起的常染色體顯性遺傳性腫瘤性疾病[1]。神經纖維瘤是NF1最常見和具有特征性的癥狀之一,NF1患者伴發的神經纖維瘤常為多發、表現多樣,依據腫瘤部位和大體形態可分為皮膚型神經纖維瘤(cutaneous neurofibroma,CNF)、局限結節型神經纖維瘤、彌漫型神經纖維瘤和叢狀神經纖維瘤(plexiform neurofibroma,PNF)[2-4]。其中,CNF最常見,表現為皮膚和皮下組織多發質軟、小結節性腫瘤;彌漫型神經纖維瘤表現為皮下組織彌漫性整塊增大,可導致區域性或單個肢體腫大;上述兩類常嚴重影響患者外觀。局限結節型神經纖維瘤是位于皮下深層組織中界限清楚的腫塊,可累及神經干、神經叢或周圍神經;PNF則是NF1特征性表現,表現為沿神經生長的多結節腫塊,可延伸至周圍神經分支,常累及主要神經造成神經功能障礙;上述兩類可以惡變為惡性周圍神經鞘瘤(malignant peripheral nerve sheath tumor,MPNST),患者生存期極短。
NF1伴發的各種類型神經纖維瘤因臨床癥狀不同,其治療目的、方法以及預后也不同[5-6]。手術是治療此類神經纖維瘤的主要方法,手術方案取決于腫瘤類型及其對相鄰組織的影響,治療原則為在保留神經功能基礎上最大程度切除腫瘤,但存在腫瘤不能全切除、術后復發和發生術后并發癥的風險,因此該病治療仍然是研究熱點[5,7-8]。2018年12月—2024年4月,我們對41例NF1患者不同類型神經纖維瘤選擇恰當術式進行治療,獲得較好療效。現回顧患者臨床資料,總結臨床特點、手術治療策略及療效,以期為NF1相關神經纖維瘤的治療提供參考。報告如下。
1 臨床資料
1.1 一般資料
本組男15例,女26例;年齡5~61歲,平均27.5歲;其中≤30歲29例、>30歲12例。患者均符合NF1診斷標準[9-10],其中17例存在NF1家族史。3例患者僅存在1種類型神經纖維瘤,其中CNF、局限結節型神經纖維瘤和PNF各1例;其余患者存在2種及以上類型神經纖維瘤。本組14例CNF表現為多發、增大且邊界清晰的皮膚、皮下腫物,部分瘤體較大,最大徑達2~5 cm。18例彌漫型神經纖維瘤表現為局部皮膚、皮下組織彌漫性緩慢增大,瘤體最大徑達10~50 cm,其中1例累及耳部的患者聽力下降。13例局限結節型神經纖維瘤患者表現為局部腫物增大,5例伴局部壓痛及肢體放射痛,1例為體檢行腹部影像學檢查時發現腹部多發腫物。15例PNF患者表現為肢體或軀干增大的腫物,10例伴局部壓痛及放射痛。
1.2 治療原則及方法
本組3例采用局部麻醉,其余患者均選擇經口氣管插管全身麻醉。根據神經纖維瘤類型選擇不同手術策略。本組18例患者一次手術僅切除1個部位神經纖維瘤;其余23例因多個部位存在較大腫瘤,應患者要求一次性切除不同部位多個腫瘤,包括不同類型神經纖維瘤。根據腫瘤切除程度,手術分為全切除(≥95%)、近全切除(80%~95%)、次全切除(50%~80%)、部分切除(<50%)。
1.2.1 CNF
CNF數量多、瘤體較大時影響患者容貌和生活,應患者要求選擇切除1個或多個CNF。本組14例患者共完成15次手術,其中1例患者2次住院手術;除1例患者手術僅切除多個CNF外,其余患者均為切除其他類型神經纖維瘤的同時切除CNF。術中沿腫瘤邊界切開皮膚和皮下組織,完整切除CNF。所有CNF均獲得全切除。
1.2.2 彌漫型神經纖維瘤
彌漫型神經纖維瘤為良性病變,體積大、血運豐富,手術創面大,止血困難、出血多,手術目標是盡量切除腫瘤,改善其對功能和外形的影響。對于位于肢體、基底寬、出血較易控制的腫瘤,沿其邊緣全切除或近全切除后,取腹部或股部游離皮瓣移植修復皮膚缺損;對較大腫瘤則選擇近全切除或次全切除,通過縮小腫瘤以恢復外觀。同時,通過術中血回收、設計鄰近皮瓣、直接縫合創面以及局部加壓包扎,盡量減少出血及輸血。
本組18例患者共完成19次手術切除19個腫瘤,其中1例患者2次住院手術。3個腫瘤位于肢體,均沿腫瘤邊緣近全切除后,取游離皮瓣移植修復缺損;6個腫瘤位于軀干部,3個次全切除、3個近全切除,保留腫瘤基底皮膚,設計鄰近皮瓣修復后直接縫合;10個腫瘤位于頭面部,3個次全切除、7個近全切除,減少腫瘤容積,保留腫瘤基底皮膚并直接縫合。
1.2.3 局限結節型神經纖維瘤
局限結節型神經纖維瘤如瘤體較大、伴疼痛、進展性神經功能障礙或不能排除腫瘤惡變時,選擇手術切除,注意保留神經功能。術中采用包膜下切除技術,首先充分暴露腫瘤,通過顯微外科技術及術中持續神經電刺激,在腫瘤表面無神經束區沿神經縱向切開腫瘤包膜,分離包膜及神經束,逐步暴露瘤體并將其與神經束分離,包膜下剝除腫瘤,找到載瘤神經,明確電刺激無反應后,離斷載瘤神經,完整切除腫瘤。
本組13例患者共完成14次手術,其中1例患者2次住院手術。9例為良性神經纖維瘤,切除腫瘤中位于軀干脊神經2個、肢體主要神經9個、臂叢2個、頭頸部3個,均在神經電生理監測下應用包膜下切除技術行腫瘤全切除。4例為MPNST,其中1例肩背皮下深部孤立結節病灶行擴大切除,術后未行放、化療。3例位于頸部病灶因局部后組顱神經、頸部大血管限制,僅行包膜下腫瘤全切除以及包膜大部切除,未能行擴大切除。其中1例上頸部MPNST位于后組顱神經和頸動脈鞘淺方,腫瘤全切除及包膜大部切除,術后未行放、化療;1例頸部MPNST為外院術后復發,再次手術治療,腫瘤侵犯后組顱神經和頸內動脈,手術近全切除腫瘤,術后行放療及4次化療(具體不詳);另1例下頸部MPNST,腫瘤侵犯頸內靜脈、鎖骨下靜脈,行包膜下腫瘤全切除,保護迷走神經,修復縫合鎖骨下靜脈、頸內靜脈,術后1個月復發并侵犯后組顱神經、頸動脈鞘,聲音嘶啞、吞咽困難,再次手術,術中頸動脈損傷縫合,術后患者病情重,未行放、化療。
1.2.4 PNF
PNF增大時因有惡變風險,需要手術切除,旨在切除腫瘤減壓,盡最大程度保留神經功能、改善癥狀。PNF廣泛累及多個神經束,手術均在神經電生理監測下進行。對于位于淺部感覺神經的腫瘤,充分暴露后行近全切除;對于位于深部累及主要神經的腫瘤,充分暴露后僅切除較大結節病變。
本組15例PNF患者中,5例同時切除位于淺部和深部感覺神經的PNF,2例僅切除淺部PNF,8例僅切除深部PNF較大結節病變。7例患者經9次手術(其中2例患者2次住院手術)切除淺部PNF,均為良性,在神經電生理監測下全切除。13例患者經17次手術(其中4例患者2次住院手術)切除深部PNF較大結節病變;其中7次手術切除深部良性PNF,病變分別位于臂叢(2例)、大腿坐骨神經(3例)、大腿股神經(1例)和迷走神經(1例),僅切除較大的孤立結節性病灶;10次手術切除深部惡性PNF,其中8例患者為MPNST,且2例為腫瘤復發,均接受2次手術治療。8例MPNST患者中,1例腫瘤位于頭頂部,作擴大切除后植皮,術后行輔助放療;其余4例位于坐骨神經、2例位于盆腔腹膜后股神經、1例位于大腿股神經,患者及家屬要求保留神經功能,在神經電生理監測下行包膜下腫瘤全切除和包膜大部切除。其中1例大腿坐骨神經患者術后未行放療,口服達爾西利靶向治療;1例腹膜后股神經患者術后未行放、化療;1例大腿股神經患者術后行質子刀治療;其余患者術后均接受普通放療。
2 結果
術后患者均獲隨訪,隨訪時間3~66個月,平均25.0個月。
14例CNF患者腫瘤全切除后愈合好,無感染、血腫等相關并發癥發生,獲得理想美容效果,隨訪期間無復發。
18例彌漫型神經纖維瘤患者中,3例術中、1例術后輸血。1例位于足部的巨大彌漫型神經纖維瘤,術后皮瓣發生局部壞死及感染,經反復換藥后愈合;因瘤體減小,術后外觀、功能改善。3例位于頭面部次全切除者隨訪期間復發,其余患者隨訪期間均無復發。見圖1。
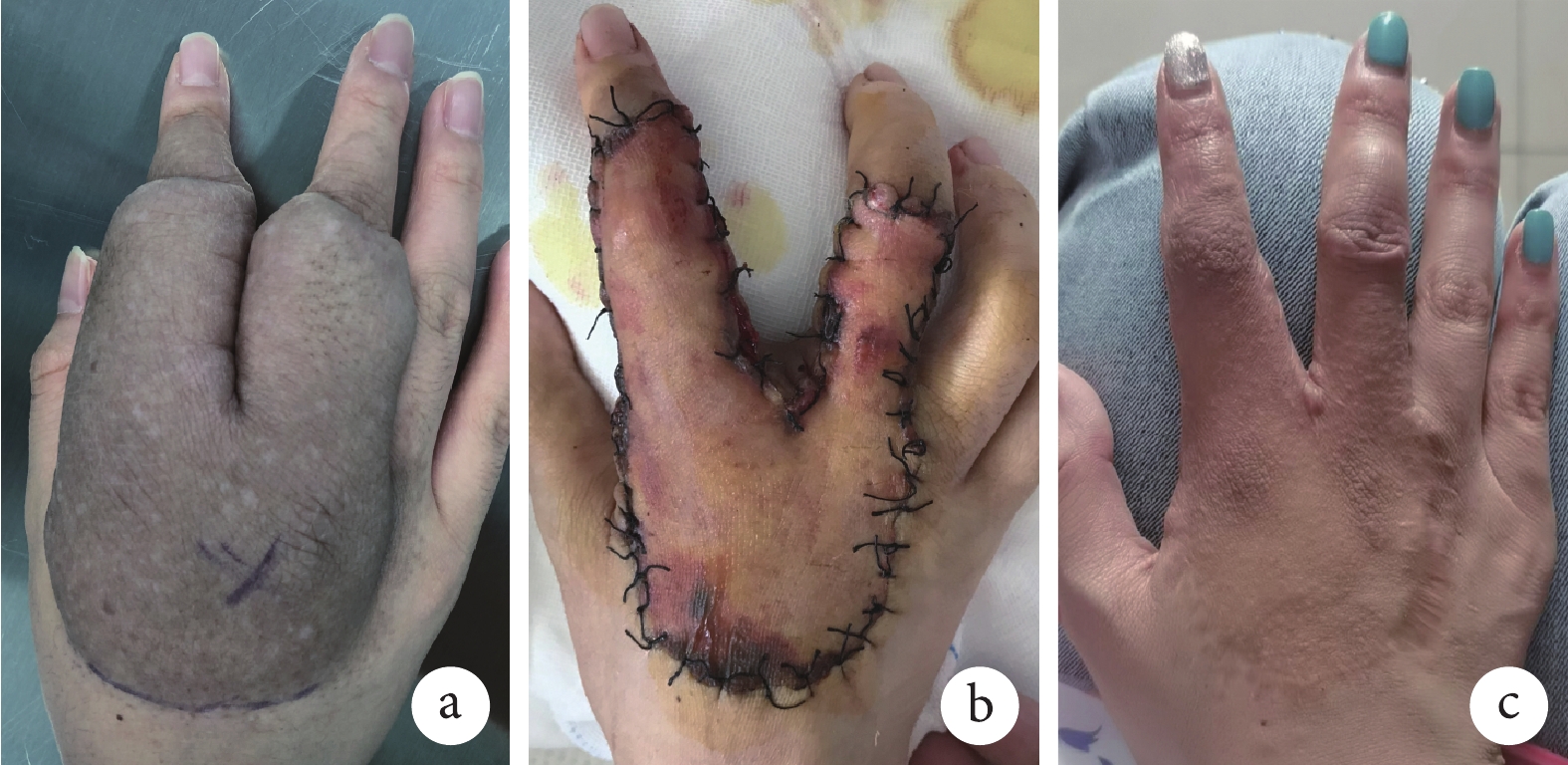
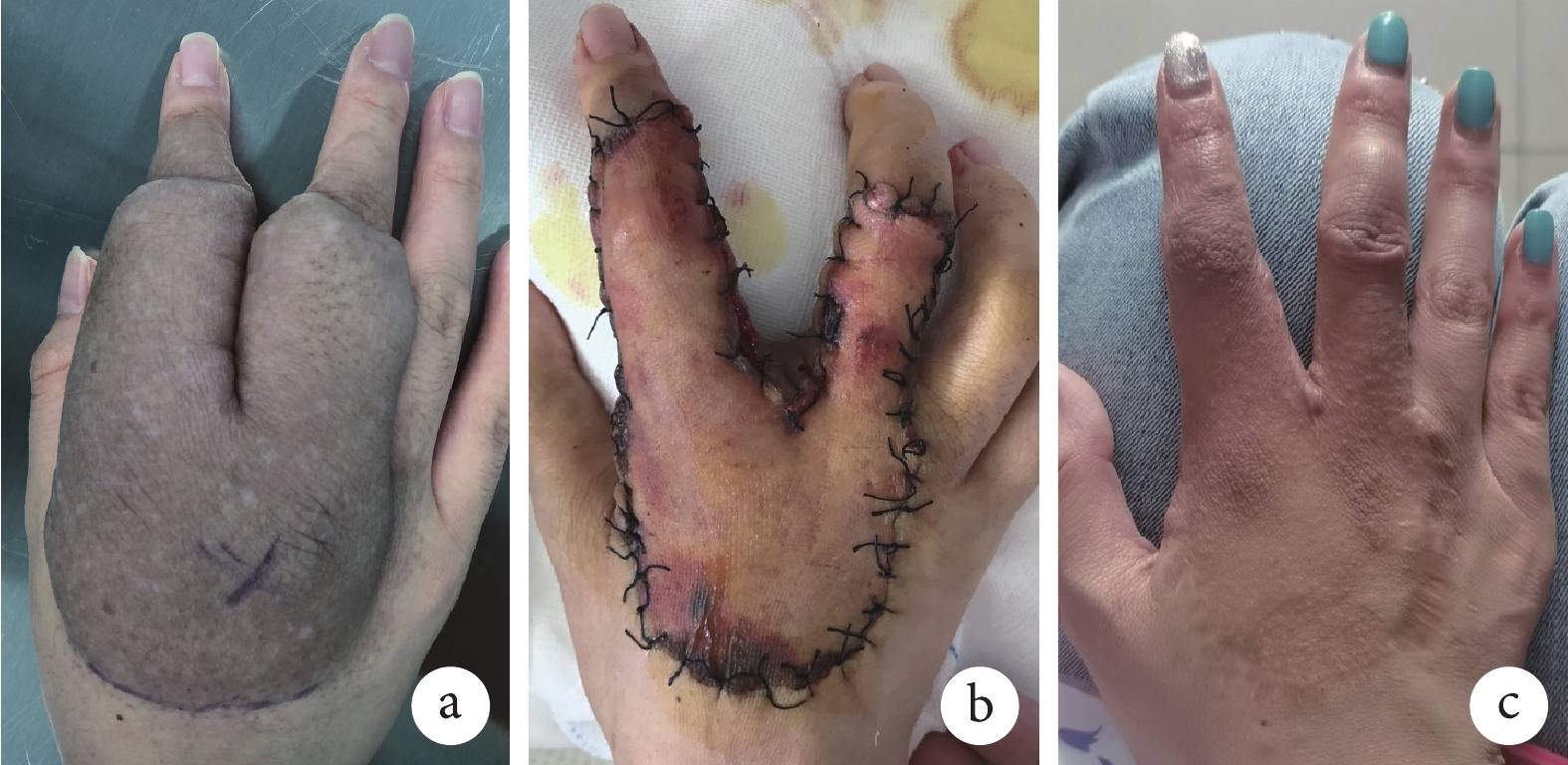 圖1
患者,女,17歲,右手彌漫型神經纖維瘤
圖1
患者,女,17歲,右手彌漫型神經纖維瘤
a. 術前外觀; b. 全切除腫瘤聯合腹部游離皮瓣移植修復皮膚缺損術后10 d;c. 術后2年外觀
Figure1. A 17-year-old female patient with diffuse neurofibroma of the right handa. Appearance before surgery; b. Appearance at 10 days after tumor total resection and free abdominal flap transplantation repairing; c. Appearance at 2 years after surgery
13例局限結節型神經纖維瘤患者,9例良性患者中4例術前腫物局部壓痛癥狀緩解;1例術前無明顯癥狀,術后出現局部神經痛,給予營養神經、止痛藥物對癥治療,術后1個月疼痛消失;其余4例手術前后均無不適;隨訪期間均無復發。4例MPNST患者,1例肩背部患者隨訪18個月無局部復發及遠處轉移。3例頸部患者術前局部疼痛癥狀緩解,其中1例術后未行放、化療的上頸部患者,3.5個月后原位復發伴肺部多發轉移死亡;1例下頸部患者術后1個月局部復發,再次手術切除,術后未行放、化療,于第1次術后5個月因肺部轉移死亡;1例頸部外院術后復發患者,再次手術后隨訪22個月復查MRI示腫瘤控制滿意,無進展。
15例PNF患者中,7例良性患者術前局部壓痛癥狀均全部消失,隨訪期間未見復發。淺部PNF患者術后無神經功能缺失。深部PNF患者中,2例累及臂叢患者術后出現肩外展困難,行康復鍛煉治療,1例隨訪4年肩外展肌力和活動度接近正常,1例隨訪4個月肩關節功能改善(肩外展45°、肌力Ⅳ級);1例累及迷走神經患者術后出現聲音嘶啞,隨訪5年無好轉。見圖2、3。8例MPNST患者中,1例腫瘤位于頭頂部患者隨訪期間無局部復發和轉移,因全身衰竭于術后2年3個月死亡。1例腫瘤位于坐骨神經且術后行靶向治療者,術后5個月因局部復發再次手術廣泛切除,術后局部放療,隨訪期間無局部復發,第2次術后1個月肺部轉移行安羅替尼靶向治療,第2次術后5個月因肺部廣泛轉移死亡。1例腫瘤位于腹膜后股神經且術后未行放、化療者,術后18個月復發,再次切除后行放療,隨訪46個月無腫瘤復發和轉移。其余5例隨訪期間未見腫瘤復發和轉移。
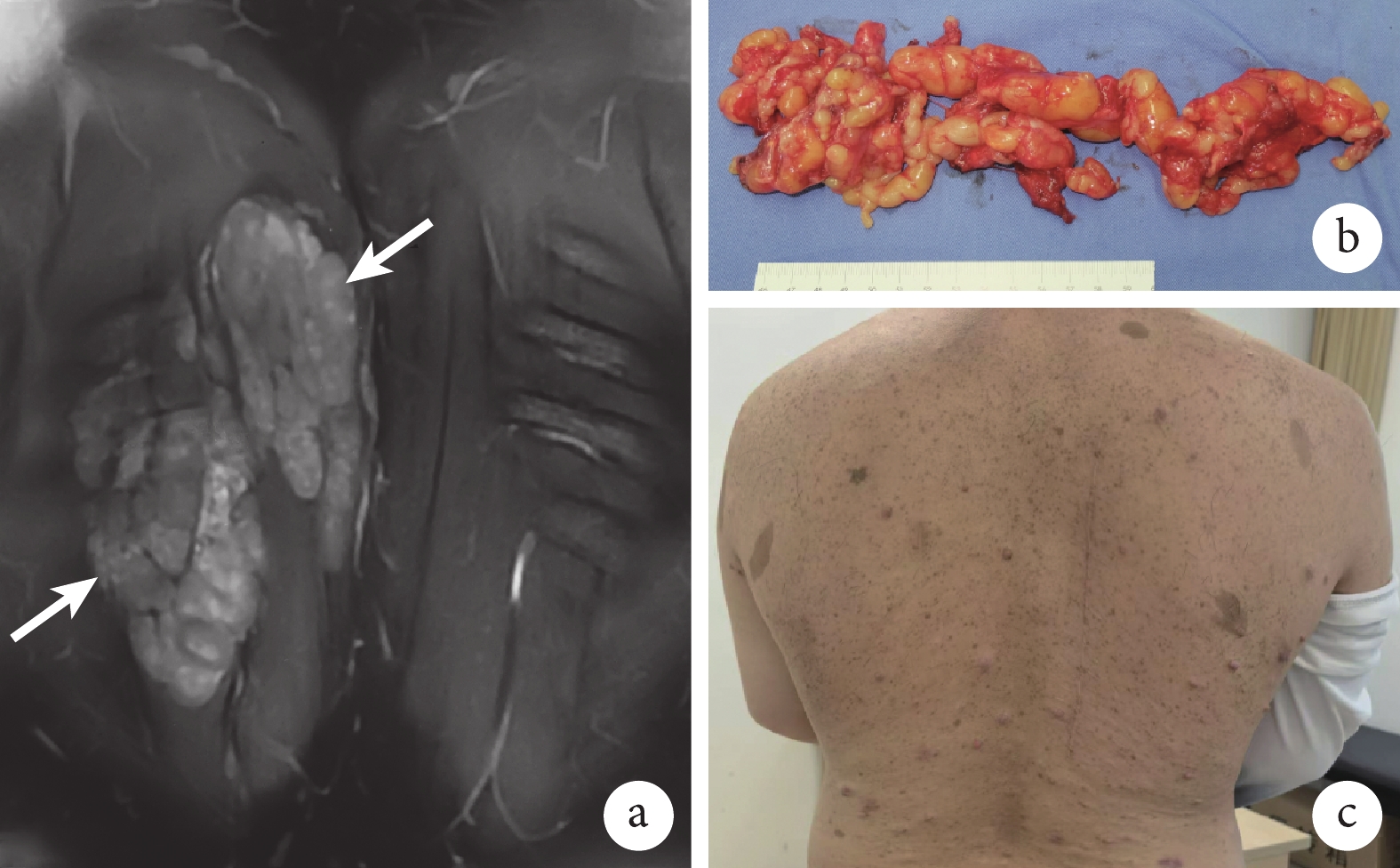
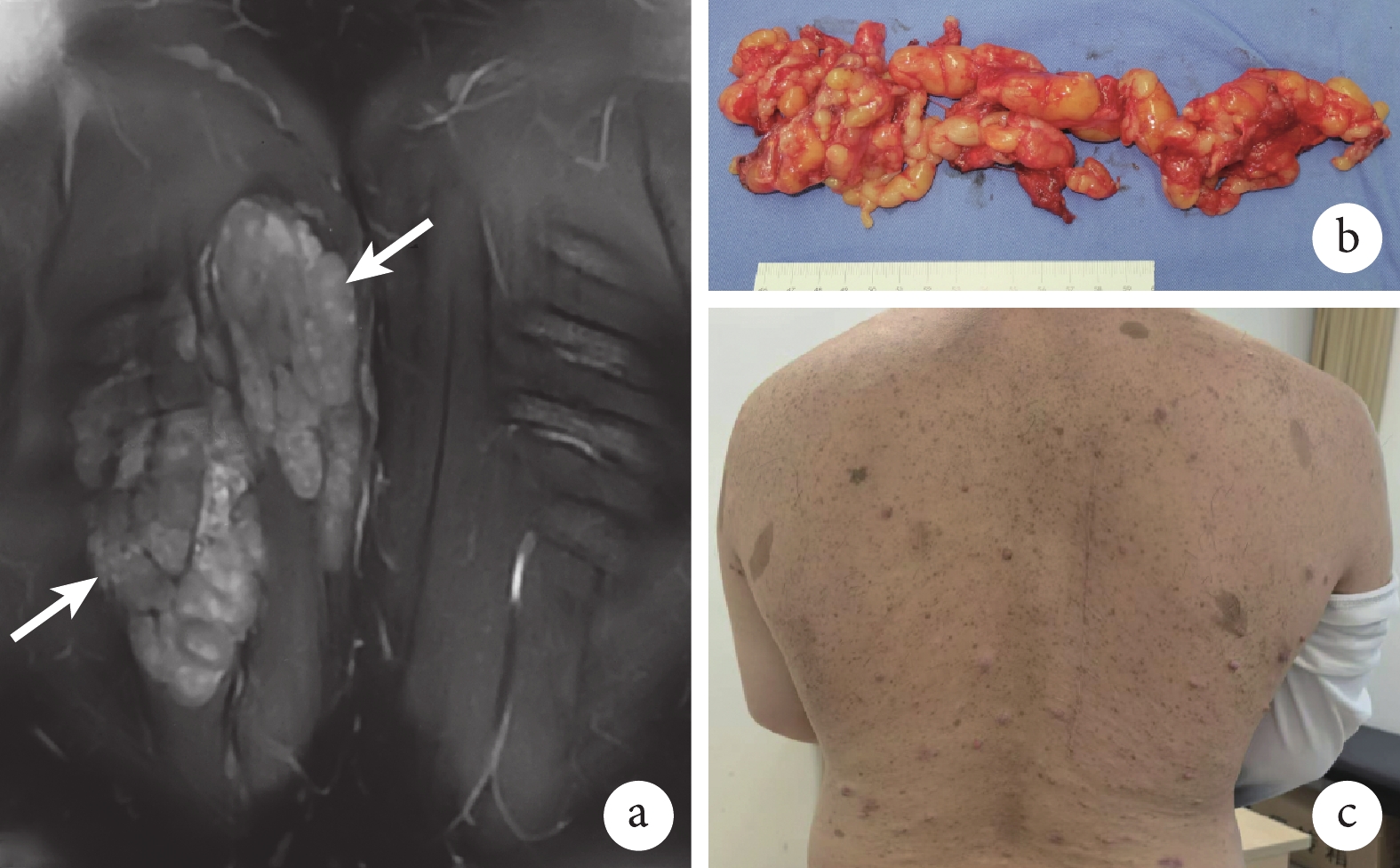 圖2
患者,男,23歲,右胸背部皮下廣泛PNF
圖2
患者,男,23歲,右胸背部皮下廣泛PNF
a. 術前冠狀位增強MRI示皮下廣泛PNF(箭頭);b. 術中在神經電生理監測下行腫瘤全切除;c. 術后3個月切口愈合良好
Figure2. A 23-year-old male patient with extensive subcutaneous PNF in the right chest and backa. Coronal enhanced MRI showed extensive subcutaneous PNF (arrow) before surgery; b. The tumor was completely removed under neurophysiological monitoring during surgery; c. The incision healed well at 3 months after surgery
 圖3
患者,女,30歲,左側坐骨神經PNF
圖3
患者,女,30歲,左側坐骨神經PNF
a. 術前MRI示PNF(箭頭);b、c. 神經電生理監測下包膜下全切除局灶腫瘤(箭頭)前、后;d. 術后3個月MRI
Figure3. A 30-year-old female patient with left sciatic PNFa. MRI showed the PNF (arrow) before surgery; b, c. Before and after total sub-capsular resection of focal tumor (arrow) under neurophysiological monitoring, resepectively; d. MRI at 3 months after surgery
3 討論
NF1患者伴發的各種類型神經纖維瘤因表現和臨床癥狀不同,其治療目的、方法和預后也不同[5-6]。CNF沒有惡變風險、生長慢,除非影響功能、容貌或出現疼痛、出血,一般不需要治療[11]。其治療方法較多,包括手術、激光切除或電干燥術等[12]。手術治療優勢是可以完全切除瘤體,獲得理想美容效果,并能留取組織樣本進行病理檢查[13]。本組14例CNF患者均因病變對外觀影響較大,選擇手術全切除多個CNF,術后愈合好,無并發癥發生,隨訪期間無復發。
彌漫型神經纖維瘤患者常因明顯影響外觀和生活而尋求治療。一線治療方式為手術切除,目標是盡量切除腫瘤,減少對功能和外觀的影響。但該類神經纖維瘤內部血運豐富,常呈血竇樣改變,血管彈性差,手術治療存在術中止血困難、出血多以及術后創面滲血多的問題[14-15]。本組此類患者中4例行術中或術后輸血。對于此類神經纖維瘤,我們總結了以下手術經驗:① 充分術前準備,進行多學科病例討論、充分備血,請相應科室協助手術。② 術中應用自體血回收技術,沿正常組織與腫瘤之間的間隙進行快速手術操作,連續縫扎止血,在切除腫瘤同時盡可能減少出血。③ 對于腫瘤基底較小病變,大部或近全切除后游離腫瘤基底皮瓣直接縫合;對基底較寬病變,沿腫瘤邊緣近全切除腫瘤,于腹部或股部取皮瓣移植修復皮膚缺損。皮瓣移植后需要注意避免發生缺血壞死,本組1例足部巨大彌漫型神經纖維瘤,術后發生移植皮瓣局部壞死及感染,經反復換藥后愈合。④ 彌漫型神經纖維瘤術后復發與腫瘤切除程度、部位相關[16]。本組5例頭面部患者因切除困難,次全切除術后3例復發;而位于軀干和肢體腫瘤經近全切除后,隨訪期間未見復發。
局限結節型神經纖維瘤常發生于NF1患者深部主要神經。如腫瘤較大、伴疼痛、存在進展性神經功能障礙或不能排除腫瘤惡變可能時,有必要進行手術切除[17-18]。手術切除腫瘤主要采用包膜下切除技術,主要風險是術后神經功能障礙。但通過包膜下切除技術切除神經纖維瘤很少有長期神經功能障礙。Kim等 [17]采用該技術治療99例NF1相關神經纖維瘤,大多數神經纖維瘤成功摘除且沒有嚴重神經功能障礙發生。我們采用術中充分暴露、神經電生理監測、包膜下切除、顯微神經外科操作等技術切除9例良性局限結節型神經纖維瘤,術后患者無嚴重神經功能缺損,隨訪期間無復發。
PNF是NF1特征性表現,30%~50% NF1患者體內有PNF[19-20]。對瘤體較大或增長快速、伴有疼痛等神經功能障礙以及不能排除腫瘤惡變可能的PNF,首選手術治療。由于PNF常廣泛累及多個重要神經,術后容易發生神經功能障礙等并發癥,因此手術切除腫瘤同時保留神經功能是治療目標[21]。淺部PNF因來源于感覺神經可以近全切除。而位于深部主要神經的PNF常影響到主要運動神經,手術切除困難。通過術前MRI、CT及PET等影像學檢查充分評估瘤體的生長模式、累及范圍、良惡性,術中充分暴露腫瘤以及采用顯微外科技術、持續神經電生理監測,可以降低手術風險。本組7例接受淺部PNF切除的患者,腫瘤起源于淺表脊神經末端和頸叢,手術風險小,近全切除病變,術后無明顯并發癥,隨訪無復發。而7次切除位于深部主要神經的良性PNF手術中,盡管在神經電生理監測下小心操作,術后3例仍出現神經功能缺損,包括2例臂叢PNF術后肩外展功能障礙,1例迷走神經神經來源的PNF留下永久聲音嘶啞。
NF1中的局限結節型神經纖維瘤和PNF均可發生惡變[22],NF1患者發生MPNST的終生風險為8%~13%[23],年齡越大,風險越高。惡性轉化通常表現為幾周或幾個月內快速增大的包塊,局部腫物伴有觸痛或叩擊痛,輕微功能障礙突然快速加重。MRI檢查顯示超過5 cm的大型腫瘤、腫物內出血、壞死、邊界不清、侵犯脂肪層面、腫瘤不均勻增強以及腫瘤周圍水腫均提示腫瘤為惡性可能性[24-25]。本組共發現MPNST12例,其中8例發生于PNF,4例出現在深部局限結節型神經纖維瘤;術前均表現為腫瘤增大,伴局部壓痛或肢體放射痛,其中2例表現為巨大腫物,伴肢體疼痛活動受限以及體質量下降、消瘦。為了避免腫瘤復發,完全切除是最有效治療方法[26],切除范圍包括起源神經、周圍軟組織、相鄰正常神經段[27]。但腫瘤廣泛切除會造成神經功能永久性喪失,因此切除程度需要取得患者及家屬知情同意。本組7例根據患者及家屬意愿為了保證患者肢體功能,未做腫瘤廣泛切除,僅行腫瘤全切除和腫瘤包膜大體切除、保留神經束的邊緣切除術[28]。位于頭頸部MPNST因局部重要器官的限制,易發生術中血管損傷和術后嚴重神經功能喪失,因此不能廣泛切除[29]。
MPNST預后差,5年生存率為34%~64%[27,30-31]。預后不良征象包括腫瘤>5 cm、級別較高、伴發于NF1、高齡、診斷時存在遠處轉移和無法達到無瘤切緣[30-31]。輔助放療在僅通過手術難以獲得廣泛切緣的情況下,可控制局部復發,可以在術前或術后使用[32-33]。輔助化療仍有爭議,大多建議對無法手術切除的腫瘤或者術后腫瘤殘留、復發者可行化療[34-35]。本組4例死亡患者中3例為肺部轉移死亡,1例因全身衰竭死亡。1例肩背部MPNST患者擴大切除術后未行放、化療,隨訪無復發及遠處轉移。2例頸部MPNST患者包膜下全切除,未行放療,分別于術后5個月和3.5個月原位復發轉移死亡;而1例接受放療患者隨訪22個月復查MRI腫瘤控制滿意,無進展。本組7例肢體和軀干MPNST患者中,2例術后未行放療,局部復發,再次手術后放療,1例長期隨訪無復發及轉移,另1例因肺部轉移術后5個月死亡。
綜上述,NF1患者神經纖維瘤常為多發,需根據神經纖維瘤類型采用不同手術方法。CNF可以沿腫瘤邊緣全切除較大腫瘤;巨大彌漫型神經纖維瘤可選擇近全切除或次全切除,通過縮小瘤體以恢復外觀,盡量減少出血,以防止出血相關并發癥的發生;孤立局限性神經纖維瘤和深部PNF中較大的孤立結合病變,在神經電生理監測下行包膜下切除;MPNST手術治療困難,術后并發癥多,預后最差,其治療仍然是一個重大挑戰,早期發現、早期治療,全切除手術后輔助放療可以減少局部復發。本研究為回顧性設計,另由于NF1為罕見病,納入患者有限且部分患者隨訪時間短,下一步我們擬根據回顧性研究結果,設計前瞻性隨機研究,進一步增加患者樣本量及隨訪時間,以期獲得更有參考價值的研究結果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經首都醫科大學附屬北京天壇醫院醫學倫理委員會批準(KY2020-095-02)
作者貢獻聲明 劉漢杰、李德志:研究實施、數據收集、論文撰寫;喻樂保、王博:數據整理;劉丕楠、劉松:論文修改、行政支持;李德志:研究設計、經費支持
Ⅰ型神經纖維瘤病(neurofibromatosis type 1,NF1)是NF1 基因突變引起的常染色體顯性遺傳性腫瘤性疾病[1]。神經纖維瘤是NF1最常見和具有特征性的癥狀之一,NF1患者伴發的神經纖維瘤常為多發、表現多樣,依據腫瘤部位和大體形態可分為皮膚型神經纖維瘤(cutaneous neurofibroma,CNF)、局限結節型神經纖維瘤、彌漫型神經纖維瘤和叢狀神經纖維瘤(plexiform neurofibroma,PNF)[2-4]。其中,CNF最常見,表現為皮膚和皮下組織多發質軟、小結節性腫瘤;彌漫型神經纖維瘤表現為皮下組織彌漫性整塊增大,可導致區域性或單個肢體腫大;上述兩類常嚴重影響患者外觀。局限結節型神經纖維瘤是位于皮下深層組織中界限清楚的腫塊,可累及神經干、神經叢或周圍神經;PNF則是NF1特征性表現,表現為沿神經生長的多結節腫塊,可延伸至周圍神經分支,常累及主要神經造成神經功能障礙;上述兩類可以惡變為惡性周圍神經鞘瘤(malignant peripheral nerve sheath tumor,MPNST),患者生存期極短。
NF1伴發的各種類型神經纖維瘤因臨床癥狀不同,其治療目的、方法以及預后也不同[5-6]。手術是治療此類神經纖維瘤的主要方法,手術方案取決于腫瘤類型及其對相鄰組織的影響,治療原則為在保留神經功能基礎上最大程度切除腫瘤,但存在腫瘤不能全切除、術后復發和發生術后并發癥的風險,因此該病治療仍然是研究熱點[5,7-8]。2018年12月—2024年4月,我們對41例NF1患者不同類型神經纖維瘤選擇恰當術式進行治療,獲得較好療效。現回顧患者臨床資料,總結臨床特點、手術治療策略及療效,以期為NF1相關神經纖維瘤的治療提供參考。報告如下。
1 臨床資料
1.1 一般資料
本組男15例,女26例;年齡5~61歲,平均27.5歲;其中≤30歲29例、>30歲12例。患者均符合NF1診斷標準[9-10],其中17例存在NF1家族史。3例患者僅存在1種類型神經纖維瘤,其中CNF、局限結節型神經纖維瘤和PNF各1例;其余患者存在2種及以上類型神經纖維瘤。本組14例CNF表現為多發、增大且邊界清晰的皮膚、皮下腫物,部分瘤體較大,最大徑達2~5 cm。18例彌漫型神經纖維瘤表現為局部皮膚、皮下組織彌漫性緩慢增大,瘤體最大徑達10~50 cm,其中1例累及耳部的患者聽力下降。13例局限結節型神經纖維瘤患者表現為局部腫物增大,5例伴局部壓痛及肢體放射痛,1例為體檢行腹部影像學檢查時發現腹部多發腫物。15例PNF患者表現為肢體或軀干增大的腫物,10例伴局部壓痛及放射痛。
1.2 治療原則及方法
本組3例采用局部麻醉,其余患者均選擇經口氣管插管全身麻醉。根據神經纖維瘤類型選擇不同手術策略。本組18例患者一次手術僅切除1個部位神經纖維瘤;其余23例因多個部位存在較大腫瘤,應患者要求一次性切除不同部位多個腫瘤,包括不同類型神經纖維瘤。根據腫瘤切除程度,手術分為全切除(≥95%)、近全切除(80%~95%)、次全切除(50%~80%)、部分切除(<50%)。
1.2.1 CNF
CNF數量多、瘤體較大時影響患者容貌和生活,應患者要求選擇切除1個或多個CNF。本組14例患者共完成15次手術,其中1例患者2次住院手術;除1例患者手術僅切除多個CNF外,其余患者均為切除其他類型神經纖維瘤的同時切除CNF。術中沿腫瘤邊界切開皮膚和皮下組織,完整切除CNF。所有CNF均獲得全切除。
1.2.2 彌漫型神經纖維瘤
彌漫型神經纖維瘤為良性病變,體積大、血運豐富,手術創面大,止血困難、出血多,手術目標是盡量切除腫瘤,改善其對功能和外形的影響。對于位于肢體、基底寬、出血較易控制的腫瘤,沿其邊緣全切除或近全切除后,取腹部或股部游離皮瓣移植修復皮膚缺損;對較大腫瘤則選擇近全切除或次全切除,通過縮小腫瘤以恢復外觀。同時,通過術中血回收、設計鄰近皮瓣、直接縫合創面以及局部加壓包扎,盡量減少出血及輸血。
本組18例患者共完成19次手術切除19個腫瘤,其中1例患者2次住院手術。3個腫瘤位于肢體,均沿腫瘤邊緣近全切除后,取游離皮瓣移植修復缺損;6個腫瘤位于軀干部,3個次全切除、3個近全切除,保留腫瘤基底皮膚,設計鄰近皮瓣修復后直接縫合;10個腫瘤位于頭面部,3個次全切除、7個近全切除,減少腫瘤容積,保留腫瘤基底皮膚并直接縫合。
1.2.3 局限結節型神經纖維瘤
局限結節型神經纖維瘤如瘤體較大、伴疼痛、進展性神經功能障礙或不能排除腫瘤惡變時,選擇手術切除,注意保留神經功能。術中采用包膜下切除技術,首先充分暴露腫瘤,通過顯微外科技術及術中持續神經電刺激,在腫瘤表面無神經束區沿神經縱向切開腫瘤包膜,分離包膜及神經束,逐步暴露瘤體并將其與神經束分離,包膜下剝除腫瘤,找到載瘤神經,明確電刺激無反應后,離斷載瘤神經,完整切除腫瘤。
本組13例患者共完成14次手術,其中1例患者2次住院手術。9例為良性神經纖維瘤,切除腫瘤中位于軀干脊神經2個、肢體主要神經9個、臂叢2個、頭頸部3個,均在神經電生理監測下應用包膜下切除技術行腫瘤全切除。4例為MPNST,其中1例肩背皮下深部孤立結節病灶行擴大切除,術后未行放、化療。3例位于頸部病灶因局部后組顱神經、頸部大血管限制,僅行包膜下腫瘤全切除以及包膜大部切除,未能行擴大切除。其中1例上頸部MPNST位于后組顱神經和頸動脈鞘淺方,腫瘤全切除及包膜大部切除,術后未行放、化療;1例頸部MPNST為外院術后復發,再次手術治療,腫瘤侵犯后組顱神經和頸內動脈,手術近全切除腫瘤,術后行放療及4次化療(具體不詳);另1例下頸部MPNST,腫瘤侵犯頸內靜脈、鎖骨下靜脈,行包膜下腫瘤全切除,保護迷走神經,修復縫合鎖骨下靜脈、頸內靜脈,術后1個月復發并侵犯后組顱神經、頸動脈鞘,聲音嘶啞、吞咽困難,再次手術,術中頸動脈損傷縫合,術后患者病情重,未行放、化療。
1.2.4 PNF
PNF增大時因有惡變風險,需要手術切除,旨在切除腫瘤減壓,盡最大程度保留神經功能、改善癥狀。PNF廣泛累及多個神經束,手術均在神經電生理監測下進行。對于位于淺部感覺神經的腫瘤,充分暴露后行近全切除;對于位于深部累及主要神經的腫瘤,充分暴露后僅切除較大結節病變。
本組15例PNF患者中,5例同時切除位于淺部和深部感覺神經的PNF,2例僅切除淺部PNF,8例僅切除深部PNF較大結節病變。7例患者經9次手術(其中2例患者2次住院手術)切除淺部PNF,均為良性,在神經電生理監測下全切除。13例患者經17次手術(其中4例患者2次住院手術)切除深部PNF較大結節病變;其中7次手術切除深部良性PNF,病變分別位于臂叢(2例)、大腿坐骨神經(3例)、大腿股神經(1例)和迷走神經(1例),僅切除較大的孤立結節性病灶;10次手術切除深部惡性PNF,其中8例患者為MPNST,且2例為腫瘤復發,均接受2次手術治療。8例MPNST患者中,1例腫瘤位于頭頂部,作擴大切除后植皮,術后行輔助放療;其余4例位于坐骨神經、2例位于盆腔腹膜后股神經、1例位于大腿股神經,患者及家屬要求保留神經功能,在神經電生理監測下行包膜下腫瘤全切除和包膜大部切除。其中1例大腿坐骨神經患者術后未行放療,口服達爾西利靶向治療;1例腹膜后股神經患者術后未行放、化療;1例大腿股神經患者術后行質子刀治療;其余患者術后均接受普通放療。
2 結果
術后患者均獲隨訪,隨訪時間3~66個月,平均25.0個月。
14例CNF患者腫瘤全切除后愈合好,無感染、血腫等相關并發癥發生,獲得理想美容效果,隨訪期間無復發。
18例彌漫型神經纖維瘤患者中,3例術中、1例術后輸血。1例位于足部的巨大彌漫型神經纖維瘤,術后皮瓣發生局部壞死及感染,經反復換藥后愈合;因瘤體減小,術后外觀、功能改善。3例位于頭面部次全切除者隨訪期間復發,其余患者隨訪期間均無復發。見圖1。
 圖1
患者,女,17歲,右手彌漫型神經纖維瘤
圖1
患者,女,17歲,右手彌漫型神經纖維瘤
a. 術前外觀; b. 全切除腫瘤聯合腹部游離皮瓣移植修復皮膚缺損術后10 d;c. 術后2年外觀
Figure1. A 17-year-old female patient with diffuse neurofibroma of the right handa. Appearance before surgery; b. Appearance at 10 days after tumor total resection and free abdominal flap transplantation repairing; c. Appearance at 2 years after surgery
13例局限結節型神經纖維瘤患者,9例良性患者中4例術前腫物局部壓痛癥狀緩解;1例術前無明顯癥狀,術后出現局部神經痛,給予營養神經、止痛藥物對癥治療,術后1個月疼痛消失;其余4例手術前后均無不適;隨訪期間均無復發。4例MPNST患者,1例肩背部患者隨訪18個月無局部復發及遠處轉移。3例頸部患者術前局部疼痛癥狀緩解,其中1例術后未行放、化療的上頸部患者,3.5個月后原位復發伴肺部多發轉移死亡;1例下頸部患者術后1個月局部復發,再次手術切除,術后未行放、化療,于第1次術后5個月因肺部轉移死亡;1例頸部外院術后復發患者,再次手術后隨訪22個月復查MRI示腫瘤控制滿意,無進展。
15例PNF患者中,7例良性患者術前局部壓痛癥狀均全部消失,隨訪期間未見復發。淺部PNF患者術后無神經功能缺失。深部PNF患者中,2例累及臂叢患者術后出現肩外展困難,行康復鍛煉治療,1例隨訪4年肩外展肌力和活動度接近正常,1例隨訪4個月肩關節功能改善(肩外展45°、肌力Ⅳ級);1例累及迷走神經患者術后出現聲音嘶啞,隨訪5年無好轉。見圖2、3。8例MPNST患者中,1例腫瘤位于頭頂部患者隨訪期間無局部復發和轉移,因全身衰竭于術后2年3個月死亡。1例腫瘤位于坐骨神經且術后行靶向治療者,術后5個月因局部復發再次手術廣泛切除,術后局部放療,隨訪期間無局部復發,第2次術后1個月肺部轉移行安羅替尼靶向治療,第2次術后5個月因肺部廣泛轉移死亡。1例腫瘤位于腹膜后股神經且術后未行放、化療者,術后18個月復發,再次切除后行放療,隨訪46個月無腫瘤復發和轉移。其余5例隨訪期間未見腫瘤復發和轉移。
 圖2
患者,男,23歲,右胸背部皮下廣泛PNF
圖2
患者,男,23歲,右胸背部皮下廣泛PNF
a. 術前冠狀位增強MRI示皮下廣泛PNF(箭頭);b. 術中在神經電生理監測下行腫瘤全切除;c. 術后3個月切口愈合良好
Figure2. A 23-year-old male patient with extensive subcutaneous PNF in the right chest and backa. Coronal enhanced MRI showed extensive subcutaneous PNF (arrow) before surgery; b. The tumor was completely removed under neurophysiological monitoring during surgery; c. The incision healed well at 3 months after surgery
 圖3
患者,女,30歲,左側坐骨神經PNF
圖3
患者,女,30歲,左側坐骨神經PNF
a. 術前MRI示PNF(箭頭);b、c. 神經電生理監測下包膜下全切除局灶腫瘤(箭頭)前、后;d. 術后3個月MRI
Figure3. A 30-year-old female patient with left sciatic PNFa. MRI showed the PNF (arrow) before surgery; b, c. Before and after total sub-capsular resection of focal tumor (arrow) under neurophysiological monitoring, resepectively; d. MRI at 3 months after surgery
3 討論
NF1患者伴發的各種類型神經纖維瘤因表現和臨床癥狀不同,其治療目的、方法和預后也不同[5-6]。CNF沒有惡變風險、生長慢,除非影響功能、容貌或出現疼痛、出血,一般不需要治療[11]。其治療方法較多,包括手術、激光切除或電干燥術等[12]。手術治療優勢是可以完全切除瘤體,獲得理想美容效果,并能留取組織樣本進行病理檢查[13]。本組14例CNF患者均因病變對外觀影響較大,選擇手術全切除多個CNF,術后愈合好,無并發癥發生,隨訪期間無復發。
彌漫型神經纖維瘤患者常因明顯影響外觀和生活而尋求治療。一線治療方式為手術切除,目標是盡量切除腫瘤,減少對功能和外觀的影響。但該類神經纖維瘤內部血運豐富,常呈血竇樣改變,血管彈性差,手術治療存在術中止血困難、出血多以及術后創面滲血多的問題[14-15]。本組此類患者中4例行術中或術后輸血。對于此類神經纖維瘤,我們總結了以下手術經驗:① 充分術前準備,進行多學科病例討論、充分備血,請相應科室協助手術。② 術中應用自體血回收技術,沿正常組織與腫瘤之間的間隙進行快速手術操作,連續縫扎止血,在切除腫瘤同時盡可能減少出血。③ 對于腫瘤基底較小病變,大部或近全切除后游離腫瘤基底皮瓣直接縫合;對基底較寬病變,沿腫瘤邊緣近全切除腫瘤,于腹部或股部取皮瓣移植修復皮膚缺損。皮瓣移植后需要注意避免發生缺血壞死,本組1例足部巨大彌漫型神經纖維瘤,術后發生移植皮瓣局部壞死及感染,經反復換藥后愈合。④ 彌漫型神經纖維瘤術后復發與腫瘤切除程度、部位相關[16]。本組5例頭面部患者因切除困難,次全切除術后3例復發;而位于軀干和肢體腫瘤經近全切除后,隨訪期間未見復發。
局限結節型神經纖維瘤常發生于NF1患者深部主要神經。如腫瘤較大、伴疼痛、存在進展性神經功能障礙或不能排除腫瘤惡變可能時,有必要進行手術切除[17-18]。手術切除腫瘤主要采用包膜下切除技術,主要風險是術后神經功能障礙。但通過包膜下切除技術切除神經纖維瘤很少有長期神經功能障礙。Kim等 [17]采用該技術治療99例NF1相關神經纖維瘤,大多數神經纖維瘤成功摘除且沒有嚴重神經功能障礙發生。我們采用術中充分暴露、神經電生理監測、包膜下切除、顯微神經外科操作等技術切除9例良性局限結節型神經纖維瘤,術后患者無嚴重神經功能缺損,隨訪期間無復發。
PNF是NF1特征性表現,30%~50% NF1患者體內有PNF[19-20]。對瘤體較大或增長快速、伴有疼痛等神經功能障礙以及不能排除腫瘤惡變可能的PNF,首選手術治療。由于PNF常廣泛累及多個重要神經,術后容易發生神經功能障礙等并發癥,因此手術切除腫瘤同時保留神經功能是治療目標[21]。淺部PNF因來源于感覺神經可以近全切除。而位于深部主要神經的PNF常影響到主要運動神經,手術切除困難。通過術前MRI、CT及PET等影像學檢查充分評估瘤體的生長模式、累及范圍、良惡性,術中充分暴露腫瘤以及采用顯微外科技術、持續神經電生理監測,可以降低手術風險。本組7例接受淺部PNF切除的患者,腫瘤起源于淺表脊神經末端和頸叢,手術風險小,近全切除病變,術后無明顯并發癥,隨訪無復發。而7次切除位于深部主要神經的良性PNF手術中,盡管在神經電生理監測下小心操作,術后3例仍出現神經功能缺損,包括2例臂叢PNF術后肩外展功能障礙,1例迷走神經神經來源的PNF留下永久聲音嘶啞。
NF1中的局限結節型神經纖維瘤和PNF均可發生惡變[22],NF1患者發生MPNST的終生風險為8%~13%[23],年齡越大,風險越高。惡性轉化通常表現為幾周或幾個月內快速增大的包塊,局部腫物伴有觸痛或叩擊痛,輕微功能障礙突然快速加重。MRI檢查顯示超過5 cm的大型腫瘤、腫物內出血、壞死、邊界不清、侵犯脂肪層面、腫瘤不均勻增強以及腫瘤周圍水腫均提示腫瘤為惡性可能性[24-25]。本組共發現MPNST12例,其中8例發生于PNF,4例出現在深部局限結節型神經纖維瘤;術前均表現為腫瘤增大,伴局部壓痛或肢體放射痛,其中2例表現為巨大腫物,伴肢體疼痛活動受限以及體質量下降、消瘦。為了避免腫瘤復發,完全切除是最有效治療方法[26],切除范圍包括起源神經、周圍軟組織、相鄰正常神經段[27]。但腫瘤廣泛切除會造成神經功能永久性喪失,因此切除程度需要取得患者及家屬知情同意。本組7例根據患者及家屬意愿為了保證患者肢體功能,未做腫瘤廣泛切除,僅行腫瘤全切除和腫瘤包膜大體切除、保留神經束的邊緣切除術[28]。位于頭頸部MPNST因局部重要器官的限制,易發生術中血管損傷和術后嚴重神經功能喪失,因此不能廣泛切除[29]。
MPNST預后差,5年生存率為34%~64%[27,30-31]。預后不良征象包括腫瘤>5 cm、級別較高、伴發于NF1、高齡、診斷時存在遠處轉移和無法達到無瘤切緣[30-31]。輔助放療在僅通過手術難以獲得廣泛切緣的情況下,可控制局部復發,可以在術前或術后使用[32-33]。輔助化療仍有爭議,大多建議對無法手術切除的腫瘤或者術后腫瘤殘留、復發者可行化療[34-35]。本組4例死亡患者中3例為肺部轉移死亡,1例因全身衰竭死亡。1例肩背部MPNST患者擴大切除術后未行放、化療,隨訪無復發及遠處轉移。2例頸部MPNST患者包膜下全切除,未行放療,分別于術后5個月和3.5個月原位復發轉移死亡;而1例接受放療患者隨訪22個月復查MRI腫瘤控制滿意,無進展。本組7例肢體和軀干MPNST患者中,2例術后未行放療,局部復發,再次手術后放療,1例長期隨訪無復發及轉移,另1例因肺部轉移術后5個月死亡。
綜上述,NF1患者神經纖維瘤常為多發,需根據神經纖維瘤類型采用不同手術方法。CNF可以沿腫瘤邊緣全切除較大腫瘤;巨大彌漫型神經纖維瘤可選擇近全切除或次全切除,通過縮小瘤體以恢復外觀,盡量減少出血,以防止出血相關并發癥的發生;孤立局限性神經纖維瘤和深部PNF中較大的孤立結合病變,在神經電生理監測下行包膜下切除;MPNST手術治療困難,術后并發癥多,預后最差,其治療仍然是一個重大挑戰,早期發現、早期治療,全切除手術后輔助放療可以減少局部復發。本研究為回顧性設計,另由于NF1為罕見病,納入患者有限且部分患者隨訪時間短,下一步我們擬根據回顧性研究結果,設計前瞻性隨機研究,進一步增加患者樣本量及隨訪時間,以期獲得更有參考價值的研究結果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經首都醫科大學附屬北京天壇醫院醫學倫理委員會批準(KY2020-095-02)
作者貢獻聲明 劉漢杰、李德志:研究實施、數據收集、論文撰寫;喻樂保、王博:數據整理;劉丕楠、劉松:論文修改、行政支持;李德志:研究設計、經費支持