引用本文: 顏明明, 宋璐玟, 馬正豪, 王濤, 胡愷, 王續紀, 李建成. 小腿后外側穿支皮瓣聯合游離腓骨修復上頜組織缺損. 中國修復重建外科雜志, 2025, 39(1): 88-94. doi: 10.7507/1002-1892.202410044 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
2018 年,美國國立綜合癌癥網絡(NCCN)根據2017年美國癌癥聯合委員會(AJCC)TNM分期明確提出口腔癌首選治療方法為手術,特別是中晚期口腔癌,強調以手術為主的綜合序列治療[1-3]。發生在上頜組織的口腔癌,手術會嚴重破壞患者面中1/3外形,影響咀嚼、吞咽等口腔生理功能,大大降低患者生存質量[4-5]。以往臨床主要采用贗復體、鄰近瓣修復口腔癌術后上頜組織缺損,存在佩戴后口腔不適、修復范圍有限、功能恢復不足等缺陷,不能滿足患者面部外形及口腔功能恢復要求。隨著計算機輔助外科及顯微外科相關技術的發展,臨床逐漸開始采用前臂皮瓣、股前外側皮瓣等修復此類缺損,但是遺留的骨缺損無法得到有效修復,對患者術后面部外形及咀嚼、吞咽等口腔功能有明顯影響[6]。近年,有報道采用游離腓骨加皮島修復口腔癌術后上頜組織缺損,雖然能達到頜骨重建目的,但由于口腔及口咽組織缺損范圍廣泛、解剖層次復雜,完整修復軟組織缺損難度較大,從而影響了修復效果[7-9]。我們自2018年開始采用小腿后外側穿支皮瓣聯合游離腓骨修復口腔癌術后上頜組織缺損。該術式不僅能延長血管蒂長度,還可以制備分葉穿支皮瓣,采用不同連接方式達到上頜組織完整修復,取得良好療效。現回顧分析2018年12月—2023年12月采用該術式治療的16例上頜部惡性腫瘤患者的臨床資料,總結治療經驗。報告如下。
1 臨床資料
1.1 一般資料
本組男10例,女6例;年齡54~75歲,平均64.3歲。一側上頜牙齦癌7例,硬腭癌5例(位于腭中線一側3例、腭中線兩側2例),一側上頜竇癌4例。16例患者術前病理檢查均為鱗狀細胞癌。根據2017年AJCC的TNM分期標準,本組T3N0M0 8例、T4aN0M0 5例、T4aN2bM0 1例、T4bN0M0 1例、T4bN1M0 1例,Ⅲ期8例、Ⅳa期6例、Ⅳb期2例。
1.2 手術方法
1.2.1 腫瘤切除
患者取仰臥位,經鼻氣管插管全身麻醉后,局部墊起,頭偏向健側;左側臀部墊高,髖關節屈曲、內收,膝關節屈曲、內旋,使小腿后外側組織充分顯露。依據術前腫瘤病灶大小、影像學檢查及TNM分期進行手術根治。首先行頸淋巴結清掃術,術中行前哨淋巴結活檢,若結果為陰性則行Ⅰ~Ⅲ區功能性頸淋巴結清掃,若陽性則行Ⅰ~Ⅴ區功能性頸淋巴結清掃;對于淋巴結外侵犯陽性患者一般選擇根治性頸淋巴結清掃;病灶位于中線兩側患者均行雙側選擇性功能性頸淋巴結清掃。本組6例一側上頜牙齦癌、3例一側硬腭癌、3例一側上頜竇癌前哨淋巴結活檢陰性,1例一側上頜牙齦癌、1例一側上頜竇癌為陽性,均行同側功能性頸淋巴結清掃術,清掃范圍分別為Ⅰ~Ⅲ區及Ⅰ~Ⅴ區;2例雙側硬腭癌前哨淋巴結活檢陰性,行雙側功能性頸淋巴結清掃術,清掃范圍為Ⅰ~Ⅲ區。然后,采用下唇正中切口或上唇剖開切口,翻起唇頰瓣,在距腫瘤組織2 cm的正常組織內行腫瘤擴大切除;再參照術前影像學檢查結果明確骨質破壞范圍,進行一側(6例)或雙側(2例)上頜骨次全切除,一側上頜骨切除(6例)或擴大切除(2例)。嚴格遵守無瘤原則,病灶擴大切除后行病灶四周及底切緣冰凍病理活檢,明確切緣陰性。本組腫瘤病灶切除后,遺留軟組織缺損范圍為4 cm×3 cm~8 cm×6 cm;上頜骨缺損依據Brown分類[10]為Ⅱa類3例、Ⅱb類5例、Ⅲb類8例。
1.2.2 小腿后外側穿支皮瓣制備
① 皮瓣設計:術前對患者雙下肢血管行彩色多普勒超聲及紅外熱成像檢查, 選擇一側具有優勢穿支血管的腓動脈,并精確定位優勢穿支血管起點及其走行路徑、標記體表穿支點。本組16例患者均選擇左側小腿。術中標記腓骨在小腿后外側體表投影,作腓骨小頭后緣與外踝后緣連線,重新核對優勢穿支血管走行路徑、體表穿支點及供血范圍。根據腫瘤切除后軟組織缺損范圍和特點,以穿支點為中心設計小腿后外側穿支皮瓣,要求皮瓣縱向與腓骨長軸平行,橫向前頂端位于腓骨小頭后緣和外踝后緣的連線。
② 皮瓣制備:沿設計皮瓣四周和腓骨小頭后緣和外踝后緣的連線作切口,切開皮膚、皮下組織至比目魚肌、腓腸肌肌筋膜表面,適當翻起周圍組織,以顯露比目魚肌和腓腸肌之間穿支血管的肌間穿出點及其在比目魚肌肌筋膜內側的走行路徑。沿肌筋膜表面由四周向穿支血管皮下穿支點分離,并在穿支點周圍1 cm處打開肌筋膜,然后在肌深筋膜內側將穿支血管及剩余皮瓣一同翻起至穿支點處。
③ 穿支血管制備:采用逆行分離方法,首先分離比目魚肌-腓腸肌表面段,在穿支血管兩側約1 cm處平行于穿支血管切斷肌深筋膜,將穿支血管連同切斷的肌深筋膜翻開至腓骨肌后緣;然后分離肌間隔段, 打開比目魚肌與腓骨長肌之間的肌間隔,游離走行于兩肌之間的穿支血管,結扎沿途發出的細小分支,直至腓骨后內側緣;最后分離腓骨后內段,切斷比目魚肌在腓骨后緣的肌腱附著,游離行走于踇長屈肌與腓骨后內側的穿支血管,直到腓動、靜脈發出及匯入點。本組小腿后外側穿支皮瓣切取范圍為5 cm×4 cm~9 cm×7 cm,其中單葉穿支皮瓣10例、雙葉穿支皮瓣6例。
1.2.3 游離腓骨制備
首先,暴露需要截取的腓骨段,其最下方截骨端位于外踝上8 cm;將腓骨表面的腓骨長肌由后向前銳性分離,保護走行于腓骨長肌內側、腓骨前外側的脛后動脈,切斷腓骨與脛骨之間的骨間韌帶,并切斷踇長屈肌在腓骨后緣的附著韌帶。然后使用來復鋸將所需的腓骨段切斷并牽出,并在腓動、靜脈后外側面切斷脛骨后深肌群,注意保護腓動、靜脈,游離包含腓動、靜脈的腓骨段。
最后,游離所需長度腓動、靜脈血管蒂,該血管蒂由1條動脈和2條伴行靜脈組成,于腓動、靜脈匯入點將血管蒂結扎切斷。本組制備的腓動、靜脈血管蒂長度為6~10 cm,平均8.3 cm;腓骨長度為6~11 cm,平均8.5 cm。供區小腿缺損采取直接拉攏縫合(6例)或游離植皮修復(10例)。
1.2.4 上頜組織缺損修復
將制備的小腿后外側穿支皮瓣和游離腓骨擺放在組織缺損區,理順皮瓣、腓骨及血管蒂三者位置關系,使用小鈦板、鈦釘將塑形的腓骨固定于缺損區。受區選擇合適的供血動脈(面動脈10例、甲狀腺上動脈4例、頸外動脈遠心端主干2例)及回流靜脈(面總靜脈分支12例、頸外靜脈4例),采用肝素生理鹽水灌注沖洗后在顯微鏡下進行端-端吻合,先吻合靜脈,再吻合動脈,均為一動脈一靜脈;然后松開動靜脈夾,觀察血流是否通暢,確認通暢后對術區徹底止血,最后嚴密分層對位縫合創口。
1.3 術后處理及療效評價指標
患者術后均行預防性氣管切開,取靜臥狀態,頭部制動48~72 h。密切觀察皮瓣顏色、質地以及皮紋等情況,如出現血管危象,及時手術探查。密切觀察患者生命體征7~14 d,待安全拔除氣管套管后出院。術后均采取鼻飼營養2周,然后改為經口流質飲食。本組6例術后病理檢查示淋巴結陽性,患者于35~40 d后行預防性放療。術后1、3、6、12個月定期門診隨訪,了解患者面部外形及口腔功能恢復情況,術后1、3、5年定期跟蹤隨訪,了解患者生存狀況,定期隨訪截止日期為2024年2月。
術前及術后6、12個月,采用華盛頓大學生存質量調查問卷(QUW-4)進行患者自我評價,包括面部外形、吞咽功能、咀嚼功能、語言功能及張口度五方面;采用洼田飲水試驗[11]評價患者吞咽功能,分為正常、可疑、異常。
1.4 統計學方法
采用SPSS22.0統計軟件進行分析。計量資料經Shapiro-Wilk檢驗均符合正態分布,以均數±標準差表示,手術前后多時間點間比較采用重復測量方差分析,若不滿足球形檢驗,采用Greenhouse-Geisser法校正,不同時間點間兩兩比較采用 Bonferroni法;等級資料比較采用秩和檢驗。檢驗水準取雙側α=0.05。
2 結果
本組患者術后病理檢查均為鱗狀細胞癌。術后放療患者中5例腓骨愈合良好,1例出現骨髓炎,予以骨髓炎刮治術后愈合;其余10例未行放療患者腓骨均愈合良好,無骨髓炎癥狀發生。1例皮瓣術后32 h發生靜脈危象,經及時手術探查后成活;其余皮瓣均順利成活。供區小腿植皮均順利成活,創面Ⅰ期愈合。
16例患者均獲隨訪,隨訪時間1~5年,平均2.8年;其中隨訪時間≤3年8例,3~5年5例,>5年3例。隨訪期間2例因腫瘤局部復發分別于術后第4、5年死亡。術后QUW-4評分除6個月咀嚼功能評分及總分與術前差異有統計學意義(P<0.05)外,其余評分與術前差異均無統計學意義(P>0.05)。見表1。術后6個月患者吞咽功能洼田飲水試驗評價達正常4例、可疑9例、異常3例,12個月分別為10、6、0例;12個月時吞咽功能優于6個月,差異有統計學意義(Z=–2.382,P=0.017)。
3 典型病例
患者 男,61歲。因“右上頜牙齦疼痛性腫物1月余”就診。專科檢查:右上頜14~18之間有大小為3.0 cm×3.0 cm腫塊,表面呈菜花狀,周圍呈蠶食性浸潤,侵及頰黏膜,內側侵及腭黏膜未到腭中線;CT檢查腫瘤侵及上頜竇。術前病理檢查診斷為鱗狀細胞癌。臨床診斷為右上頜鱗狀細胞癌(T4aN0M0、Ⅳa期)。患者QUW-4評分面部外形100分、吞咽功能70分、咀嚼功能100分、語言功能100分、張口度100分、總分470分。
手術采用右側功能性頸淋巴結清掃術(Ⅰ~Ⅲ區)+右上頜惡性腫瘤擴大切除術+左小腿后外側雙葉穿支皮瓣聯合游離腓骨重建。腫瘤擴大切除后遺留軟組織缺損面積為7 cm×5 cm,上頜骨缺損為Brown Ⅲb類,皮瓣切取面積為8 cm×6 cm、血管蒂長度8 cm,腓骨長度7 cm。小腿供區采取游離皮片移植修復。術后病理檢查結果為鱗狀細胞癌,侵及肌層,局部累及骨質,前后內外底切緣均為陰性,右頸淋巴結陰性(0/43)。
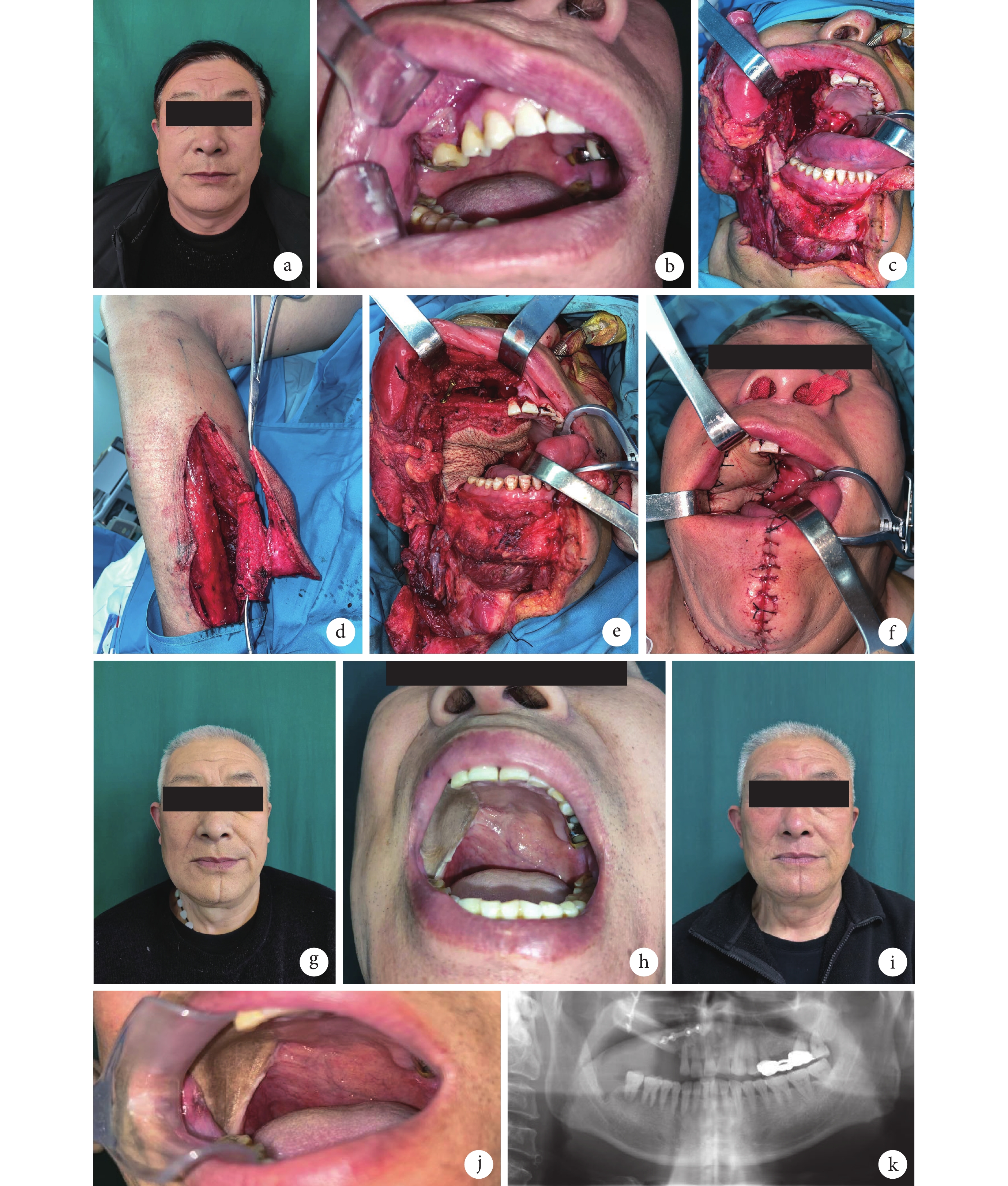
術后皮瓣及植皮均愈合,切口Ⅰ期愈合。獲隨訪2年11個月。術后6個月QUW-4評分面部外形50分、吞咽功能100分、咀嚼功能50分、語言功能100分、張口度75分、總分375分,術后12個月時分別為100、100、70、100、100、470分。術后6個月患者洼田飲水試驗吞咽功能結果為可疑,術后12個月為正常。見圖1。
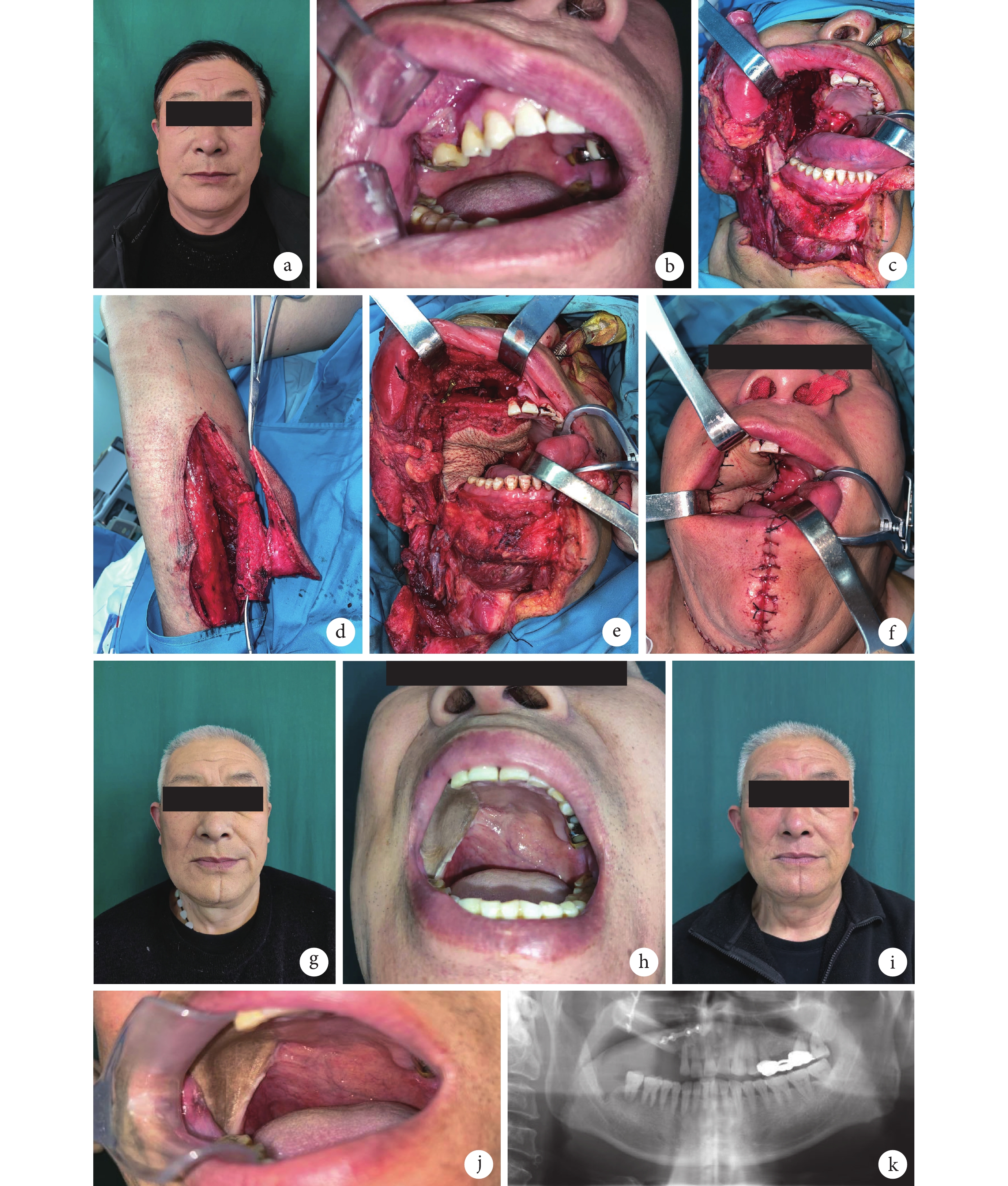 圖1
典型病例
圖1
典型病例
a、b. 術前面部外形及右上頜牙齦癌病灶;c. 術中病灶切除后遺留缺損;d、e. 術中制備小腿后外側穿支皮瓣聯合游離腓骨并修復缺損;f. 術后即刻面部外形;g. 術后6個月面部外形;h. 術后6個月口內皮瓣情況;i. 術后12個月面部外形;j. 術后12個月口內皮瓣情況;k. 術后12個月曲面體層片示移植腓骨愈合情況
Figure1. A typical casea, b. Preoperative facial appearance and the lesion of right maxillary; c. The defect after lesion resection during operation; d, e. The posterior lateral perforator flap in the lower limb combined with free fibula was prepared and used to repair the defect during operation; f. Facial appearance at immediate after operation; g. Facial appearance at 6 months after operation; h. Intraoral flap at 6 months after operation; i. Facial appearance at 12 months after operation; j. Intraoral flap at 12 months after operation; k. Panoramic radiography showed that the fibula healed at 12 months after operation
4 討論
上頜部惡性腫瘤主要為鱗狀細胞癌[12],主要表現為上頜牙齦癌、硬腭癌及上頜竇癌。上頜鱗狀細胞癌首選手術治療,根據術前臨床檢查和影像學輔助檢查結果,需行上頜骨次全切除、全切除或擴大切除,選擇性功能性頸淋巴結清掃術(Ⅰ~Ⅲ區),若術中前哨淋巴結活檢結果陽性則行Ⅰ~Ⅴ區功能性頸淋巴結清掃術,淋巴結外侵犯陽性時一般選擇根治性頸淋巴結清掃術。由于上頜結構及毗鄰關系較為特殊,上頜腫瘤擴大切除后,不僅導致上頜骨組織、牙齒及周圍軟組織缺失,而且缺失組織位于不同解剖空間。因此,上頜腫瘤切除術后組織修復較下頜腫瘤復雜。
攜帶腓骨的小腿后外側穿支皮瓣是基于穿支皮瓣理念對游離腓骨皮瓣的改良。解剖研究表明腓動脈從脛后動脈發出后,走行于腓骨后內側面與踇長屈肌之間,是小腿后外側皮膚及皮下組織的主要供血動脈,每支腓動脈通常存在3~5支穿支動脈,且穿支動脈主要集中于腓骨頭下方10~25 cm腓骨中1/3段,并可在肌間發出次穿支,營養小腿后外側中2/3的皮膚及皮下組織,因此小腿后外側中1/3是皮瓣理想供區[13-15]。經過本組臨床應用,我們對該皮瓣的制備及切取總結了以下經驗及體會。① 術前紅外熱成像技術[16]和彩色多普勒超聲檢查,尋找位于比目魚肌或腓腸肌表面的主要穿支點(1~3個)及穿支點供血范圍并標記。② 術中依據上頜軟組織缺損范圍和解剖層次,設計穿支皮瓣面積。首先切取皮瓣并逆行分離行走于腓腸肌、比目魚肌表面的穿支血管蒂,結扎沿途發出的肌穿支直到匯入腓動、靜脈部,因此可同時制備1~3個穿支皮瓣,制備的穿支血管蒂長度可達5~6 cm以上;其次,依據上頜骨缺損類型和修復要求切取一定長度含有腓動脈骨穿支的腓骨段;最后,游離所需長度腓動、靜脈血管蒂,本組血管蒂長度為6~10 cm。經上述操作后獲得具有“一蒂并連1~3個穿支皮瓣和腓骨”特征的復合瓣修復上頜部缺損。
前期我們采用攜帶腓骨的小腿后外側穿支皮瓣成功修復下頜骨腫瘤手術導致的面下1/3組織缺損,皮瓣類型包括單葉、雙葉、三葉等[17-20]。本組穿支皮瓣亦完整修復病灶切除后遺留的軟組織缺損,其中采用單葉穿支皮瓣10例,雙葉穿支皮瓣6例。我們認為小腿后外側穿支皮瓣聯合游離腓骨修復上頜組織缺損有以下優勢:① 小腿后外側組織豐富,質地、厚度均與口腔頜面部組織相似,同時腓骨可切取骨組織量多,能修復上頜軟、硬組織較大缺損;② 小腿后外側穿支血管解剖恒定,從上而下發出2~3個穿支血管,可制備單葉、雙葉、三葉穿支皮瓣,從不同解剖層面滿足上頜軟組織修復要求,從而使修復更精細;③ 基于保留和合理利用穿支血管理念制備穿支血管,可使穿支血管蒂長度增加,不受修復范圍限制;④ 利用腓骨種植修復技術,可更好地恢復患者咀嚼等口腔功能;⑤ 可攜帶部分感覺神經,有利于術區感覺恢復。但小腿后外側腓動脈穿支皮瓣亦存在不足之處,與前臂皮瓣、股前外側穿支皮瓣等臨床其他常用穿支皮瓣相比,腓動脈穿支血管存在一定變異,穿支點位置存在個體差異,因此術前穿支血管影像學檢查至關重要。
結合本組QUW-4量表評估結果,患者術后6、12個月面部外形、吞咽功能、語言功能、張口度方面與術前均無明顯差異,說明該修復方式恢復了患者面部外形及口腔生理功能。但患者術后6個月咀嚼功能與術前存在明顯差異,分析與以下原因有關:① 骨組織初步愈合,但還不足以提供穩定支撐,影響咀嚼力的傳導;② 軟組織彈性和協調性尚未完全恢復,在咀嚼時無法靈活配合;③ 尚未行義齒修復或義齒修復時間短,患者對義齒適應和磨合不足,影響咀嚼效率;④ 支配咀嚼肌的神經功能尚未完全恢復,咀嚼肌運動調控不夠精準,影響咀嚼功能。術后12個月患者咀嚼功能與術前已無明顯差異,提示患者術后咀嚼功能持續改進。結合洼田飲水試驗統計分析結果,術后12個月患者吞咽功能恢復優于6個月時,說明隨著時間推移,不同解剖層次組織恢復良好,患者吞咽功能不斷改善,中期生存質量滿意。
綜上述,采用小腿后外側腓動脈穿支皮瓣聯合游離腓骨修復上頜組織缺損,能同期修復軟、硬組織缺損,使患者面部外形以及吞咽、咀嚼、語言功能及張口度得到滿意恢復,中期修復效果良好。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;項目經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經蚌埠醫科大學倫理委員會批準[倫科批字(2024)第348號]
作者貢獻聲明 顏明明、宋璐玟:文獻檢索和文章撰寫;馬正豪、王濤:病例收集;胡愷、王續紀:數據整理;李建成:研究設計、文章審閱及指導修改
2018 年,美國國立綜合癌癥網絡(NCCN)根據2017年美國癌癥聯合委員會(AJCC)TNM分期明確提出口腔癌首選治療方法為手術,特別是中晚期口腔癌,強調以手術為主的綜合序列治療[1-3]。發生在上頜組織的口腔癌,手術會嚴重破壞患者面中1/3外形,影響咀嚼、吞咽等口腔生理功能,大大降低患者生存質量[4-5]。以往臨床主要采用贗復體、鄰近瓣修復口腔癌術后上頜組織缺損,存在佩戴后口腔不適、修復范圍有限、功能恢復不足等缺陷,不能滿足患者面部外形及口腔功能恢復要求。隨著計算機輔助外科及顯微外科相關技術的發展,臨床逐漸開始采用前臂皮瓣、股前外側皮瓣等修復此類缺損,但是遺留的骨缺損無法得到有效修復,對患者術后面部外形及咀嚼、吞咽等口腔功能有明顯影響[6]。近年,有報道采用游離腓骨加皮島修復口腔癌術后上頜組織缺損,雖然能達到頜骨重建目的,但由于口腔及口咽組織缺損范圍廣泛、解剖層次復雜,完整修復軟組織缺損難度較大,從而影響了修復效果[7-9]。我們自2018年開始采用小腿后外側穿支皮瓣聯合游離腓骨修復口腔癌術后上頜組織缺損。該術式不僅能延長血管蒂長度,還可以制備分葉穿支皮瓣,采用不同連接方式達到上頜組織完整修復,取得良好療效。現回顧分析2018年12月—2023年12月采用該術式治療的16例上頜部惡性腫瘤患者的臨床資料,總結治療經驗。報告如下。
1 臨床資料
1.1 一般資料
本組男10例,女6例;年齡54~75歲,平均64.3歲。一側上頜牙齦癌7例,硬腭癌5例(位于腭中線一側3例、腭中線兩側2例),一側上頜竇癌4例。16例患者術前病理檢查均為鱗狀細胞癌。根據2017年AJCC的TNM分期標準,本組T3N0M0 8例、T4aN0M0 5例、T4aN2bM0 1例、T4bN0M0 1例、T4bN1M0 1例,Ⅲ期8例、Ⅳa期6例、Ⅳb期2例。
1.2 手術方法
1.2.1 腫瘤切除
患者取仰臥位,經鼻氣管插管全身麻醉后,局部墊起,頭偏向健側;左側臀部墊高,髖關節屈曲、內收,膝關節屈曲、內旋,使小腿后外側組織充分顯露。依據術前腫瘤病灶大小、影像學檢查及TNM分期進行手術根治。首先行頸淋巴結清掃術,術中行前哨淋巴結活檢,若結果為陰性則行Ⅰ~Ⅲ區功能性頸淋巴結清掃,若陽性則行Ⅰ~Ⅴ區功能性頸淋巴結清掃;對于淋巴結外侵犯陽性患者一般選擇根治性頸淋巴結清掃;病灶位于中線兩側患者均行雙側選擇性功能性頸淋巴結清掃。本組6例一側上頜牙齦癌、3例一側硬腭癌、3例一側上頜竇癌前哨淋巴結活檢陰性,1例一側上頜牙齦癌、1例一側上頜竇癌為陽性,均行同側功能性頸淋巴結清掃術,清掃范圍分別為Ⅰ~Ⅲ區及Ⅰ~Ⅴ區;2例雙側硬腭癌前哨淋巴結活檢陰性,行雙側功能性頸淋巴結清掃術,清掃范圍為Ⅰ~Ⅲ區。然后,采用下唇正中切口或上唇剖開切口,翻起唇頰瓣,在距腫瘤組織2 cm的正常組織內行腫瘤擴大切除;再參照術前影像學檢查結果明確骨質破壞范圍,進行一側(6例)或雙側(2例)上頜骨次全切除,一側上頜骨切除(6例)或擴大切除(2例)。嚴格遵守無瘤原則,病灶擴大切除后行病灶四周及底切緣冰凍病理活檢,明確切緣陰性。本組腫瘤病灶切除后,遺留軟組織缺損范圍為4 cm×3 cm~8 cm×6 cm;上頜骨缺損依據Brown分類[10]為Ⅱa類3例、Ⅱb類5例、Ⅲb類8例。
1.2.2 小腿后外側穿支皮瓣制備
① 皮瓣設計:術前對患者雙下肢血管行彩色多普勒超聲及紅外熱成像檢查, 選擇一側具有優勢穿支血管的腓動脈,并精確定位優勢穿支血管起點及其走行路徑、標記體表穿支點。本組16例患者均選擇左側小腿。術中標記腓骨在小腿后外側體表投影,作腓骨小頭后緣與外踝后緣連線,重新核對優勢穿支血管走行路徑、體表穿支點及供血范圍。根據腫瘤切除后軟組織缺損范圍和特點,以穿支點為中心設計小腿后外側穿支皮瓣,要求皮瓣縱向與腓骨長軸平行,橫向前頂端位于腓骨小頭后緣和外踝后緣的連線。
② 皮瓣制備:沿設計皮瓣四周和腓骨小頭后緣和外踝后緣的連線作切口,切開皮膚、皮下組織至比目魚肌、腓腸肌肌筋膜表面,適當翻起周圍組織,以顯露比目魚肌和腓腸肌之間穿支血管的肌間穿出點及其在比目魚肌肌筋膜內側的走行路徑。沿肌筋膜表面由四周向穿支血管皮下穿支點分離,并在穿支點周圍1 cm處打開肌筋膜,然后在肌深筋膜內側將穿支血管及剩余皮瓣一同翻起至穿支點處。
③ 穿支血管制備:采用逆行分離方法,首先分離比目魚肌-腓腸肌表面段,在穿支血管兩側約1 cm處平行于穿支血管切斷肌深筋膜,將穿支血管連同切斷的肌深筋膜翻開至腓骨肌后緣;然后分離肌間隔段, 打開比目魚肌與腓骨長肌之間的肌間隔,游離走行于兩肌之間的穿支血管,結扎沿途發出的細小分支,直至腓骨后內側緣;最后分離腓骨后內段,切斷比目魚肌在腓骨后緣的肌腱附著,游離行走于踇長屈肌與腓骨后內側的穿支血管,直到腓動、靜脈發出及匯入點。本組小腿后外側穿支皮瓣切取范圍為5 cm×4 cm~9 cm×7 cm,其中單葉穿支皮瓣10例、雙葉穿支皮瓣6例。
1.2.3 游離腓骨制備
首先,暴露需要截取的腓骨段,其最下方截骨端位于外踝上8 cm;將腓骨表面的腓骨長肌由后向前銳性分離,保護走行于腓骨長肌內側、腓骨前外側的脛后動脈,切斷腓骨與脛骨之間的骨間韌帶,并切斷踇長屈肌在腓骨后緣的附著韌帶。然后使用來復鋸將所需的腓骨段切斷并牽出,并在腓動、靜脈后外側面切斷脛骨后深肌群,注意保護腓動、靜脈,游離包含腓動、靜脈的腓骨段。
最后,游離所需長度腓動、靜脈血管蒂,該血管蒂由1條動脈和2條伴行靜脈組成,于腓動、靜脈匯入點將血管蒂結扎切斷。本組制備的腓動、靜脈血管蒂長度為6~10 cm,平均8.3 cm;腓骨長度為6~11 cm,平均8.5 cm。供區小腿缺損采取直接拉攏縫合(6例)或游離植皮修復(10例)。
1.2.4 上頜組織缺損修復
將制備的小腿后外側穿支皮瓣和游離腓骨擺放在組織缺損區,理順皮瓣、腓骨及血管蒂三者位置關系,使用小鈦板、鈦釘將塑形的腓骨固定于缺損區。受區選擇合適的供血動脈(面動脈10例、甲狀腺上動脈4例、頸外動脈遠心端主干2例)及回流靜脈(面總靜脈分支12例、頸外靜脈4例),采用肝素生理鹽水灌注沖洗后在顯微鏡下進行端-端吻合,先吻合靜脈,再吻合動脈,均為一動脈一靜脈;然后松開動靜脈夾,觀察血流是否通暢,確認通暢后對術區徹底止血,最后嚴密分層對位縫合創口。
1.3 術后處理及療效評價指標
患者術后均行預防性氣管切開,取靜臥狀態,頭部制動48~72 h。密切觀察皮瓣顏色、質地以及皮紋等情況,如出現血管危象,及時手術探查。密切觀察患者生命體征7~14 d,待安全拔除氣管套管后出院。術后均采取鼻飼營養2周,然后改為經口流質飲食。本組6例術后病理檢查示淋巴結陽性,患者于35~40 d后行預防性放療。術后1、3、6、12個月定期門診隨訪,了解患者面部外形及口腔功能恢復情況,術后1、3、5年定期跟蹤隨訪,了解患者生存狀況,定期隨訪截止日期為2024年2月。
術前及術后6、12個月,采用華盛頓大學生存質量調查問卷(QUW-4)進行患者自我評價,包括面部外形、吞咽功能、咀嚼功能、語言功能及張口度五方面;采用洼田飲水試驗[11]評價患者吞咽功能,分為正常、可疑、異常。
1.4 統計學方法
采用SPSS22.0統計軟件進行分析。計量資料經Shapiro-Wilk檢驗均符合正態分布,以均數±標準差表示,手術前后多時間點間比較采用重復測量方差分析,若不滿足球形檢驗,采用Greenhouse-Geisser法校正,不同時間點間兩兩比較采用 Bonferroni法;等級資料比較采用秩和檢驗。檢驗水準取雙側α=0.05。
2 結果
本組患者術后病理檢查均為鱗狀細胞癌。術后放療患者中5例腓骨愈合良好,1例出現骨髓炎,予以骨髓炎刮治術后愈合;其余10例未行放療患者腓骨均愈合良好,無骨髓炎癥狀發生。1例皮瓣術后32 h發生靜脈危象,經及時手術探查后成活;其余皮瓣均順利成活。供區小腿植皮均順利成活,創面Ⅰ期愈合。
16例患者均獲隨訪,隨訪時間1~5年,平均2.8年;其中隨訪時間≤3年8例,3~5年5例,>5年3例。隨訪期間2例因腫瘤局部復發分別于術后第4、5年死亡。術后QUW-4評分除6個月咀嚼功能評分及總分與術前差異有統計學意義(P<0.05)外,其余評分與術前差異均無統計學意義(P>0.05)。見表1。術后6個月患者吞咽功能洼田飲水試驗評價達正常4例、可疑9例、異常3例,12個月分別為10、6、0例;12個月時吞咽功能優于6個月,差異有統計學意義(Z=–2.382,P=0.017)。
3 典型病例
患者 男,61歲。因“右上頜牙齦疼痛性腫物1月余”就診。專科檢查:右上頜14~18之間有大小為3.0 cm×3.0 cm腫塊,表面呈菜花狀,周圍呈蠶食性浸潤,侵及頰黏膜,內側侵及腭黏膜未到腭中線;CT檢查腫瘤侵及上頜竇。術前病理檢查診斷為鱗狀細胞癌。臨床診斷為右上頜鱗狀細胞癌(T4aN0M0、Ⅳa期)。患者QUW-4評分面部外形100分、吞咽功能70分、咀嚼功能100分、語言功能100分、張口度100分、總分470分。
手術采用右側功能性頸淋巴結清掃術(Ⅰ~Ⅲ區)+右上頜惡性腫瘤擴大切除術+左小腿后外側雙葉穿支皮瓣聯合游離腓骨重建。腫瘤擴大切除后遺留軟組織缺損面積為7 cm×5 cm,上頜骨缺損為Brown Ⅲb類,皮瓣切取面積為8 cm×6 cm、血管蒂長度8 cm,腓骨長度7 cm。小腿供區采取游離皮片移植修復。術后病理檢查結果為鱗狀細胞癌,侵及肌層,局部累及骨質,前后內外底切緣均為陰性,右頸淋巴結陰性(0/43)。
術后皮瓣及植皮均愈合,切口Ⅰ期愈合。獲隨訪2年11個月。術后6個月QUW-4評分面部外形50分、吞咽功能100分、咀嚼功能50分、語言功能100分、張口度75分、總分375分,術后12個月時分別為100、100、70、100、100、470分。術后6個月患者洼田飲水試驗吞咽功能結果為可疑,術后12個月為正常。見圖1。
 圖1
典型病例
圖1
典型病例
a、b. 術前面部外形及右上頜牙齦癌病灶;c. 術中病灶切除后遺留缺損;d、e. 術中制備小腿后外側穿支皮瓣聯合游離腓骨并修復缺損;f. 術后即刻面部外形;g. 術后6個月面部外形;h. 術后6個月口內皮瓣情況;i. 術后12個月面部外形;j. 術后12個月口內皮瓣情況;k. 術后12個月曲面體層片示移植腓骨愈合情況
Figure1. A typical casea, b. Preoperative facial appearance and the lesion of right maxillary; c. The defect after lesion resection during operation; d, e. The posterior lateral perforator flap in the lower limb combined with free fibula was prepared and used to repair the defect during operation; f. Facial appearance at immediate after operation; g. Facial appearance at 6 months after operation; h. Intraoral flap at 6 months after operation; i. Facial appearance at 12 months after operation; j. Intraoral flap at 12 months after operation; k. Panoramic radiography showed that the fibula healed at 12 months after operation
4 討論
上頜部惡性腫瘤主要為鱗狀細胞癌[12],主要表現為上頜牙齦癌、硬腭癌及上頜竇癌。上頜鱗狀細胞癌首選手術治療,根據術前臨床檢查和影像學輔助檢查結果,需行上頜骨次全切除、全切除或擴大切除,選擇性功能性頸淋巴結清掃術(Ⅰ~Ⅲ區),若術中前哨淋巴結活檢結果陽性則行Ⅰ~Ⅴ區功能性頸淋巴結清掃術,淋巴結外侵犯陽性時一般選擇根治性頸淋巴結清掃術。由于上頜結構及毗鄰關系較為特殊,上頜腫瘤擴大切除后,不僅導致上頜骨組織、牙齒及周圍軟組織缺失,而且缺失組織位于不同解剖空間。因此,上頜腫瘤切除術后組織修復較下頜腫瘤復雜。
攜帶腓骨的小腿后外側穿支皮瓣是基于穿支皮瓣理念對游離腓骨皮瓣的改良。解剖研究表明腓動脈從脛后動脈發出后,走行于腓骨后內側面與踇長屈肌之間,是小腿后外側皮膚及皮下組織的主要供血動脈,每支腓動脈通常存在3~5支穿支動脈,且穿支動脈主要集中于腓骨頭下方10~25 cm腓骨中1/3段,并可在肌間發出次穿支,營養小腿后外側中2/3的皮膚及皮下組織,因此小腿后外側中1/3是皮瓣理想供區[13-15]。經過本組臨床應用,我們對該皮瓣的制備及切取總結了以下經驗及體會。① 術前紅外熱成像技術[16]和彩色多普勒超聲檢查,尋找位于比目魚肌或腓腸肌表面的主要穿支點(1~3個)及穿支點供血范圍并標記。② 術中依據上頜軟組織缺損范圍和解剖層次,設計穿支皮瓣面積。首先切取皮瓣并逆行分離行走于腓腸肌、比目魚肌表面的穿支血管蒂,結扎沿途發出的肌穿支直到匯入腓動、靜脈部,因此可同時制備1~3個穿支皮瓣,制備的穿支血管蒂長度可達5~6 cm以上;其次,依據上頜骨缺損類型和修復要求切取一定長度含有腓動脈骨穿支的腓骨段;最后,游離所需長度腓動、靜脈血管蒂,本組血管蒂長度為6~10 cm。經上述操作后獲得具有“一蒂并連1~3個穿支皮瓣和腓骨”特征的復合瓣修復上頜部缺損。
前期我們采用攜帶腓骨的小腿后外側穿支皮瓣成功修復下頜骨腫瘤手術導致的面下1/3組織缺損,皮瓣類型包括單葉、雙葉、三葉等[17-20]。本組穿支皮瓣亦完整修復病灶切除后遺留的軟組織缺損,其中采用單葉穿支皮瓣10例,雙葉穿支皮瓣6例。我們認為小腿后外側穿支皮瓣聯合游離腓骨修復上頜組織缺損有以下優勢:① 小腿后外側組織豐富,質地、厚度均與口腔頜面部組織相似,同時腓骨可切取骨組織量多,能修復上頜軟、硬組織較大缺損;② 小腿后外側穿支血管解剖恒定,從上而下發出2~3個穿支血管,可制備單葉、雙葉、三葉穿支皮瓣,從不同解剖層面滿足上頜軟組織修復要求,從而使修復更精細;③ 基于保留和合理利用穿支血管理念制備穿支血管,可使穿支血管蒂長度增加,不受修復范圍限制;④ 利用腓骨種植修復技術,可更好地恢復患者咀嚼等口腔功能;⑤ 可攜帶部分感覺神經,有利于術區感覺恢復。但小腿后外側腓動脈穿支皮瓣亦存在不足之處,與前臂皮瓣、股前外側穿支皮瓣等臨床其他常用穿支皮瓣相比,腓動脈穿支血管存在一定變異,穿支點位置存在個體差異,因此術前穿支血管影像學檢查至關重要。
結合本組QUW-4量表評估結果,患者術后6、12個月面部外形、吞咽功能、語言功能、張口度方面與術前均無明顯差異,說明該修復方式恢復了患者面部外形及口腔生理功能。但患者術后6個月咀嚼功能與術前存在明顯差異,分析與以下原因有關:① 骨組織初步愈合,但還不足以提供穩定支撐,影響咀嚼力的傳導;② 軟組織彈性和協調性尚未完全恢復,在咀嚼時無法靈活配合;③ 尚未行義齒修復或義齒修復時間短,患者對義齒適應和磨合不足,影響咀嚼效率;④ 支配咀嚼肌的神經功能尚未完全恢復,咀嚼肌運動調控不夠精準,影響咀嚼功能。術后12個月患者咀嚼功能與術前已無明顯差異,提示患者術后咀嚼功能持續改進。結合洼田飲水試驗統計分析結果,術后12個月患者吞咽功能恢復優于6個月時,說明隨著時間推移,不同解剖層次組織恢復良好,患者吞咽功能不斷改善,中期生存質量滿意。
綜上述,采用小腿后外側腓動脈穿支皮瓣聯合游離腓骨修復上頜組織缺損,能同期修復軟、硬組織缺損,使患者面部外形以及吞咽、咀嚼、語言功能及張口度得到滿意恢復,中期修復效果良好。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;項目經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經蚌埠醫科大學倫理委員會批準[倫科批字(2024)第348號]
作者貢獻聲明 顏明明、宋璐玟:文獻檢索和文章撰寫;馬正豪、王濤:病例收集;胡愷、王續紀:數據整理;李建成:研究設計、文章審閱及指導修改