引用本文: 曹靜怡, 寧小平, 李寧, 喬帆, 楊帆, 李白翎, 周廣為, 韓林, 徐志云, 陸方林. 經導管三尖瓣置換術治療電極導線相關三尖瓣反流臨床療效的多中心回顧性隊列研究. 中國胸心血管外科臨床雜志, 2024, 31(6): 818-825. doi: 10.7507/1007-4848.202312041 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
隨著心力衰竭和心臟傳導系統疾病患者的逐年增加,植入式心臟電子裝置(cardiac implantable electronic device,CIED)的數量呈指數級上升[1]。在美國,每年大約有20萬例永久性起搏器(permanent pacemaker,PPM)和12萬例心律轉復除顫器被植入[2]。CIED術后的一個潛在并發癥是三尖瓣關閉不全(tricuspid regurgitation,TR),通常發生于裝置植入后的數月至數年,文獻[3]報道TR發生率為7.2%~39%。電極引發的TR有3種機制:電極穿透三尖瓣瓣葉、電極壓迫瓣葉影響啟閉、電極與瓣葉粘連影響其功能。與未接受裝置植入的患者相比,接受裝置植入的患者發生TR惡化的可能性顯著升高,并隨之增加了140%以上的死亡率[4]。因此CIED引起的TR開始受到人們的關注。
經導管三尖瓣介入治療已逐漸替代高危TR患者的外科治療。對于導線誘發的TR,優先考慮經導管三尖瓣修復(transcatheter tricuspid valve repair,TTVr),而對于三尖瓣環極度擴張和風濕性TR患者,以及其他無法介入修復的患者,可以考慮使用經導管三尖瓣置換術(transcatheter tricuspid valve replacement,TTVR)[5]。然而,由于導線與瓣膜小葉之間的直接相互作用,或者由于導線產生的超聲心動圖偽影,跨三尖瓣電極導線的存在可能會阻礙TTVR裝置植入,使手術期間瓣葉的可視化復雜化[6]。此外,導線的存在可能阻礙右心房內裝置和輸送系統的操作,從而影響手術效果及患者預后。本研究旨在回顧性評價TTVR治療CIED植入術后TR患者的可行性和有效性。
1 資料與方法
1.1 臨床資料和分組
回顧性納入2020年6月—2021年8月國內9家醫療機構接受LuX-Valve TTVR的重度TR患者,所有數據均來自TRAVEL臨床研究(NCT04436653)。根據是否接受CIED將患者分為CIED組與非CIED組。
納入標準:(1)年齡≥50歲;(2)患者或其法定代理人已簽署書面知情同意書;(3)現場心臟團隊確認患者為三尖瓣手術的高危人群(EuroSCOREⅡ≥7.0%),且受試者將從干預中獲益;(4)必須保證在介入治療后1年內不參加任何其他臨床試驗;(5)紐約心臟協會(New York Heart Association,NYHA)心功能分級Ⅲ/Ⅳ級;(6)左心功能正常(左心室射血分數≥50%);(7)無左心或肺動脈瓣介入適應證;(8)有嚴重TR(靜脈收縮寬度≥7 mm或有效反流口面積≥40 mm2),并通過經胸超聲心動圖確認。
排除標準:(1)肺動脈高壓患者[經右心導管檢查確定收縮壓≥55 mm Hg(1 mm Hg=0.133 kPa)];(2)既往行經導管或外科三尖瓣手術史;(3)三尖瓣狹窄或其他解剖結構紊亂,不適合手術;(4)右心功能減退的受試者(三尖瓣環收縮期位移<10 mm或右心室分區面積變化<20%);(5)主動脈瓣狹窄(平均壓差≥40 mm Hg或主動脈瓣面積≤1 cm2)、主動脈瓣反流(≥3+級)、二尖瓣狹窄(二尖瓣面積≤1.5 cm2)或二尖瓣反流(≥3+級);(6)患有活動性心內膜炎或其他感染性疾病者;(7)嚴重冠狀動脈疾病未經治療者;(8)經皮冠狀動脈介入治療、腦血管意外或手術治療后3個月內患者;(9)有凝血功能障礙者;(10)對手術所用材料或藥物過敏或有禁忌證者;(11)有認知障礙,無法配合研究或隨訪者;(12)因非心臟疾病而預期壽命短于12個月者。
1.2 手術方法
患者入院后完善血常規、肝腎功能、凝血功能等相關檢查。超聲心動圖評估TR程度、三尖瓣跨瓣壓差、峰值流速等,TR程度按指南[7]分為5級;見表1。心電門控增強CT評估三尖瓣形態、三尖瓣環大小,通過三維重建模擬患者右心形態,計算三尖瓣平面與室間隔等解剖結構的角度。對既往行CIED的患者,探查原有植入導線的位置,確定術中最佳透視角度及室間隔錨定位置。
人工三尖瓣植入前后通過造影評估TR情況,自右胸小切口和右心房入路輸送人工三尖瓣,到達原有三尖瓣位置后,釋放假體瓣膜。2個前瓣夾持鍵捕獲前瓣小葉,繼而釋放心房盤片,在經食管超聲引導下對人工瓣膜進行微調以達到最佳位置,此時最重要的操作是可調整輸送器位置,將室間隔錨定件避開右室內電極位置,以免影響瓣膜固定。隨后通過錨定針進行室間隔錨定,最后退出瓣膜輸送器。術后復查超聲心動圖評估人工瓣膜位置及功能,并進行長期隨訪。
1.3 結局指標
結局指標包括院內結局(手術成功、手術相關并發癥和院內死亡率)和隨訪結局(隨訪1年和2年死亡率)。手術成功定義為瓣膜安全植入,輸送器完整退出。預后改善定義為TR等級下降至≤2+級,心功能改善≥2個等級。手術相關并發癥包括出血及感染等。
1.4 統計學分析
應用SPSS 25.0統計軟件進行分析。正態分布的計量資料以均數±標準差(x±s)描述,組間比較采用獨立樣本t檢驗;非正態分布的計量資料以中位數(上下四分位數)[M(P25,P75)]描述,組間比較采用秩和檢驗。計數資料以例(%)描述,組間比較采用χ2檢驗或Fisher確切概率法。采用二元logistic回歸模型分析TTVR術后死亡的危險因素。P≤0.05為差異有統計學意義。
1.5 倫理審查和臨床試驗注冊
本研究經上海長海醫院倫理委員會批準,審批號:CHEC2018-136。所有患者均簽署術前知情同意書。本研究已在ClinicalTrials.gov注冊,注冊號:NCT04436653。
2 結果
2.1 患者基線資料
本研究共納入190例接受LuX-Valve的TR患者,其中男50例、女140例,平均年齡(66.2±7.8)歲,CIED組平均年齡高于非CIED組(P<0.001)。29例(15.3%)患者既往接受CIED,其中28例植入PPM,1例植入心律轉復除顫器。既往行左心瓣膜手術129例(67.9%),三尖瓣修復術34例(17.9%)。術前心電圖提示心房顫動129例(67.9%)。CIED組患者合并高血壓病比例明顯高于非CIED組(P=0.033),美國胸外科醫師協會(Society of Thoracic Surgeons,STS)評分顯著高于非CIED組(P<0.001)。術前心功能評估:所有患者心功能均≥Ⅲ級,其中心功能Ⅲ級患者153例(80.5%),Ⅳ級患者37例(19.5%),CIED組和非CIED組患者心功能差異無統計學意義(P=0.491)。術前超聲評估顯示,所有患者TR程度均≥3+級,其中3+級109例(57.4%),4+級58例(30.5%),5+級23例(12.1%),CIED組和非CIED組患者TR嚴重程度差異無統計學意義(P=0.254);兩組患者的左心室射血分數(P=0.308)、三尖瓣環收縮期位移(P=0.481)、心臟風險評分(P=0.381)差異均無統計學意義;見表2。
2.2 手術結果
手術成功率99.5%,中位手術時間146.0(120.0,179.3)min,瓣膜植入時間14.0(10.0,20.0)min。瓣膜植入前后均進行右心導管測壓,手術前、后兩組患者肺動脈收縮壓差異無統計學意義(P=0.173,P=0.679)。植入瓣膜后即刻行超聲心動圖檢查,三尖瓣平均跨瓣壓差為1.0(1.0,2.0)mm Hg,三尖瓣峰值跨瓣壓差為2.6(1.5,4.0)mm Hg,兩組差異均無統計學意義(P=0.984,P=0.451);見表3。
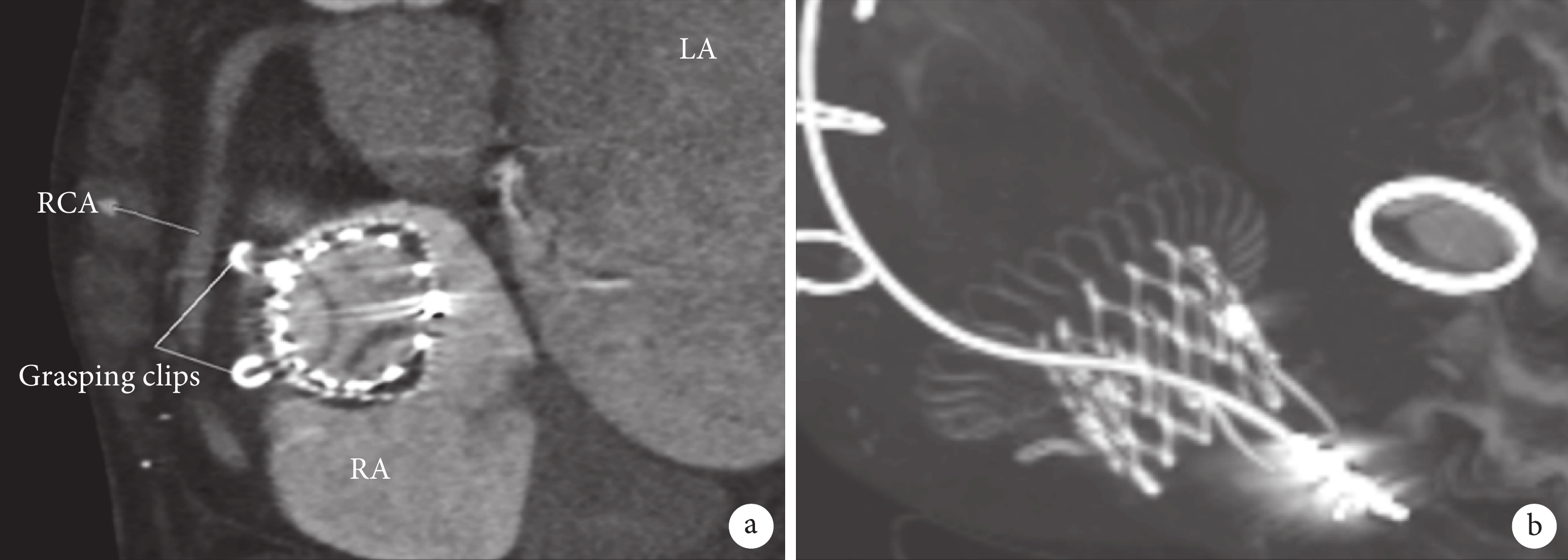
所有患者術后TR程度均降至≤2+級,4.7%患者殘余輕度TR。兩組患者在院死亡率分別為10.3%和1.9%,差異有統計學意義(P=0.047)。術后即刻(P=0.270)與術后1個月隨訪(P=0.483)瓣周漏發生率差異無統計學意義,且在之后的隨訪中瓣周漏發生率逐漸下降。CIED組患者TTVR術后CT復查可見人工瓣膜在位,原有起搏導線無擠壓、扭曲、偏移等情況;見圖1。CIED組與非CIED組心功能改善情況差異無統計學意義(P=0.254)。術后隨訪1年(P=0.471)和2年(P=0.426)死亡率差異也無統計學意義。
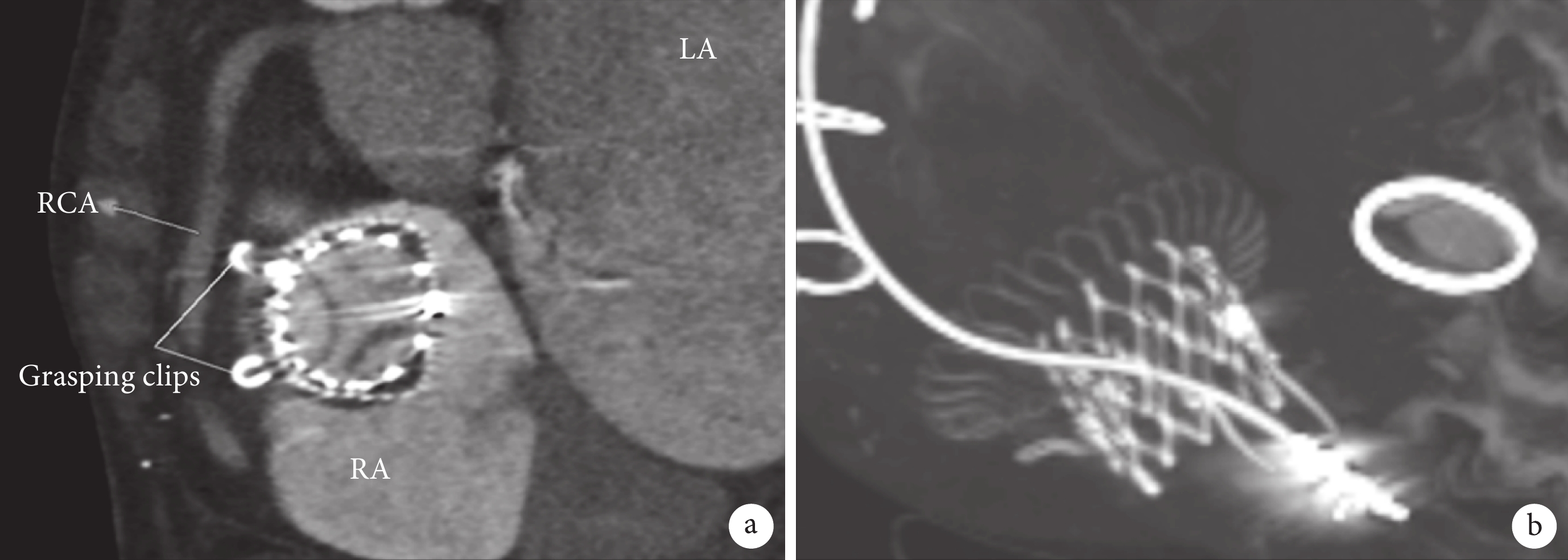 圖1
CIED組患者TTVR術后復查CT圖像
圖1
CIED組患者TTVR術后復查CT圖像
a:CT提示瓣膜在位,前瓣夾持鍵清晰;b:CT提示瓣膜位置良好,原有起搏導線未見明顯扭曲、擠壓;CIED:植入式心臟電子裝置;TR:三尖瓣反流;TTVR:經導管三尖瓣置換術;LA:左心房;RA:右心房;RCA:右冠狀動脈
多因素logistic回歸分析顯示,左心室射血分數、手術總時間、感染為患者TTVR術后死亡的獨立危險因素(P<0.05),而CIED植入可能與患者死亡無關(P=0.775);見表4。
3 討論
TR是右心最常見的心臟瓣膜疾病之一,全球大約有7000萬TR患者[8-9]。隨年齡增加,TR發病率逐漸升高,在75歲以上人群中,TR發生率接近4%[10]。根據發病機制,TR可分為原發性和繼發性。臨床上以繼發性TR多見,尤其是左心瓣膜術后繼發TR、心房顫動并發TR、PPM植入術后并發TR等[9,11]。本研究發現接受TTVR的患者中,有起搏電極的患者占比為15.3%,TTVR可有效消除TR,在院及2年生存率滿意。
心內電極導線是誘發TR的因素,除了導線與三尖瓣的直接相互作用,CIED誘導的心臟非同步化可能會增加左心充盈壓力和肺動脈壓力,也是導致患者TR的潛在病因[11-12]。值得一提的是,盡管已有多項研究[9,13-15]顯示CIED植入與TR的關系,但不同研究間TR發病率存在較大差異(7%~39%),其原因可能是這些研究的樣本量較小且隨訪時間短,因此迫切需要更多大樣本多中心研究。
重度TR患者可出現全身靜脈淤血及全身灌注下降,肝腎等重要臟器受損,全身一般狀況較差,患者往往無法耐受三尖瓣手術,每年大約只有0.3%的TR患者接受手術治療[10,16]。三尖瓣手術與高住院死亡率和術后并發癥發生率相關,導致住院時間延長、醫療費用增加[17-20]。LuX-Valve作為我國自主研發的用于TTVR的人工瓣膜,其獨特的“非徑向支撐力依賴”為全球首創,自適應裙邊可以把電極推到原始瓣環和人工瓣環中間,避免對電極導線的壓迫,減少徑向支撐力可能帶來的并發癥,術后復查CT時可見原有起搏導線無明顯改變。早期動物實驗及臨床試驗[21-23]均提示,LuX-Valve對TR的療效顯著。然而,本研究所采用的LuX-Valve為一代經胸產品,需開胸經右心房入路使用,在使用過程中發現切口肌肉及右房壁出血風險較高,且對于虛弱的TR患者來說創傷仍較大,術后恢復時間偏長,感染風險較高,不利于患者預后。
本研究中所有患者在院死亡率為3.2%,2年死亡率為14.2%,左心室射血分數、手術總時間、感染為患者死亡的獨立危險因素,而是否合并CIED植入可能與患者死亡無關。CIED組患者在院死亡率達10.3%,高于非CIED組(1.9%),其原因可能與早期學習曲線、手術時間長和術中出血量多導致低灌注、術前營養狀況差、三系細胞減少有關。且CIED組患者較非CIED組一般狀況更差,STS評分提示手術高危。為減少患者術中出血等并發癥,在一代產品的基礎上進行了二代經頸靜脈產品的開發。通過頸靜脈入路植入瓣膜,對患者創傷更小,且有效縮短手術時間。早期動物實驗已驗證其有效性及可行性,臨床長期隨訪試驗[24]正在進行中。
本研究中兩組患者術前STS評分存在顯著差異,其原因可能是STS評分中將CIED植入納入評分標準,是否植入CIED將對評分結果產生影響,間接影響患者治療的選擇,同時CIED組患者平均年齡較對照組更大,基礎狀況同樣影響STS評分結果。對于TTVR用于CIED的相關研究,首先應用的三尖瓣裝置是緣對緣修復裝置,有研究[25]探索了經導管緣對緣修復在CIED患者中的療效,最終發現兩組患者療效并無明顯差異。Anderson等[26]則通過VIVID注冊數據庫患者臨床信息,分析了TTVR在兩組患者中的治療效果,同樣得出相似的結論,即TTVR可在合并跨三尖瓣起搏器導線的患者中安全使用,并發癥較少,無需術前拔除導線或重置導線。Taramasso等[27]分析了TriValve注冊的TR患者臨床數據,整合了接受TTVr與TTVR裝置的患者信息,其中合并CIED患者占比25.7%,CIED組患者與非CIED組患者手術效果相似。本研究中兩組患者術后心功能改善情況、瓣周漏發生率、隨訪1年及2年死亡率差異均無統計學意義。上述結果提示,是否植入CIED對患者的臨床結局無顯著影響。
在接受TTVR治療的患者中,術前心臟CT檢查是必要的,有助于評估導線植入位置的定位,便于術中針對性調整。對于心室內導線固定于室間隔上的患者,需進行仔細評估,當存在導線固定位置與瓣膜室間隔錨定點存在重疊時,可將三尖瓣人工瓣膜進行細微旋轉,在確保瓣膜功能的情況下將室間隔錨定點設置于導線固定點下方。然而,導線存在斷裂以及感染風險,對于TTVR術前有無必要拔除導線,相應的心臟團隊(包含1名心內電極導線管理專家)的成立具有重要意義[28];其次,植入瓣膜后,是否會影響電極的傳導性能,還有待深入觀察。
綜上所述,本研究結果表明,對于植入和未植入CIED的患者來說,TTVR術后臨床結局無顯著差異,電極導線對治療效果無明顯影響。
利益沖突:無。
作者貢獻:曹靜怡負責撰寫文章;寧小平、李寧負責收集、分析資料;喬帆、楊帆、韓林、徐志云、陸方林完成手術;周廣為負責超聲分析;李白翎負責術后監護;陸方林、喬帆負責修改論文。
隨著心力衰竭和心臟傳導系統疾病患者的逐年增加,植入式心臟電子裝置(cardiac implantable electronic device,CIED)的數量呈指數級上升[1]。在美國,每年大約有20萬例永久性起搏器(permanent pacemaker,PPM)和12萬例心律轉復除顫器被植入[2]。CIED術后的一個潛在并發癥是三尖瓣關閉不全(tricuspid regurgitation,TR),通常發生于裝置植入后的數月至數年,文獻[3]報道TR發生率為7.2%~39%。電極引發的TR有3種機制:電極穿透三尖瓣瓣葉、電極壓迫瓣葉影響啟閉、電極與瓣葉粘連影響其功能。與未接受裝置植入的患者相比,接受裝置植入的患者發生TR惡化的可能性顯著升高,并隨之增加了140%以上的死亡率[4]。因此CIED引起的TR開始受到人們的關注。
經導管三尖瓣介入治療已逐漸替代高危TR患者的外科治療。對于導線誘發的TR,優先考慮經導管三尖瓣修復(transcatheter tricuspid valve repair,TTVr),而對于三尖瓣環極度擴張和風濕性TR患者,以及其他無法介入修復的患者,可以考慮使用經導管三尖瓣置換術(transcatheter tricuspid valve replacement,TTVR)[5]。然而,由于導線與瓣膜小葉之間的直接相互作用,或者由于導線產生的超聲心動圖偽影,跨三尖瓣電極導線的存在可能會阻礙TTVR裝置植入,使手術期間瓣葉的可視化復雜化[6]。此外,導線的存在可能阻礙右心房內裝置和輸送系統的操作,從而影響手術效果及患者預后。本研究旨在回顧性評價TTVR治療CIED植入術后TR患者的可行性和有效性。
1 資料與方法
1.1 臨床資料和分組
回顧性納入2020年6月—2021年8月國內9家醫療機構接受LuX-Valve TTVR的重度TR患者,所有數據均來自TRAVEL臨床研究(NCT04436653)。根據是否接受CIED將患者分為CIED組與非CIED組。
納入標準:(1)年齡≥50歲;(2)患者或其法定代理人已簽署書面知情同意書;(3)現場心臟團隊確認患者為三尖瓣手術的高危人群(EuroSCOREⅡ≥7.0%),且受試者將從干預中獲益;(4)必須保證在介入治療后1年內不參加任何其他臨床試驗;(5)紐約心臟協會(New York Heart Association,NYHA)心功能分級Ⅲ/Ⅳ級;(6)左心功能正常(左心室射血分數≥50%);(7)無左心或肺動脈瓣介入適應證;(8)有嚴重TR(靜脈收縮寬度≥7 mm或有效反流口面積≥40 mm2),并通過經胸超聲心動圖確認。
排除標準:(1)肺動脈高壓患者[經右心導管檢查確定收縮壓≥55 mm Hg(1 mm Hg=0.133 kPa)];(2)既往行經導管或外科三尖瓣手術史;(3)三尖瓣狹窄或其他解剖結構紊亂,不適合手術;(4)右心功能減退的受試者(三尖瓣環收縮期位移<10 mm或右心室分區面積變化<20%);(5)主動脈瓣狹窄(平均壓差≥40 mm Hg或主動脈瓣面積≤1 cm2)、主動脈瓣反流(≥3+級)、二尖瓣狹窄(二尖瓣面積≤1.5 cm2)或二尖瓣反流(≥3+級);(6)患有活動性心內膜炎或其他感染性疾病者;(7)嚴重冠狀動脈疾病未經治療者;(8)經皮冠狀動脈介入治療、腦血管意外或手術治療后3個月內患者;(9)有凝血功能障礙者;(10)對手術所用材料或藥物過敏或有禁忌證者;(11)有認知障礙,無法配合研究或隨訪者;(12)因非心臟疾病而預期壽命短于12個月者。
1.2 手術方法
患者入院后完善血常規、肝腎功能、凝血功能等相關檢查。超聲心動圖評估TR程度、三尖瓣跨瓣壓差、峰值流速等,TR程度按指南[7]分為5級;見表1。心電門控增強CT評估三尖瓣形態、三尖瓣環大小,通過三維重建模擬患者右心形態,計算三尖瓣平面與室間隔等解剖結構的角度。對既往行CIED的患者,探查原有植入導線的位置,確定術中最佳透視角度及室間隔錨定位置。
人工三尖瓣植入前后通過造影評估TR情況,自右胸小切口和右心房入路輸送人工三尖瓣,到達原有三尖瓣位置后,釋放假體瓣膜。2個前瓣夾持鍵捕獲前瓣小葉,繼而釋放心房盤片,在經食管超聲引導下對人工瓣膜進行微調以達到最佳位置,此時最重要的操作是可調整輸送器位置,將室間隔錨定件避開右室內電極位置,以免影響瓣膜固定。隨后通過錨定針進行室間隔錨定,最后退出瓣膜輸送器。術后復查超聲心動圖評估人工瓣膜位置及功能,并進行長期隨訪。
1.3 結局指標
結局指標包括院內結局(手術成功、手術相關并發癥和院內死亡率)和隨訪結局(隨訪1年和2年死亡率)。手術成功定義為瓣膜安全植入,輸送器完整退出。預后改善定義為TR等級下降至≤2+級,心功能改善≥2個等級。手術相關并發癥包括出血及感染等。
1.4 統計學分析
應用SPSS 25.0統計軟件進行分析。正態分布的計量資料以均數±標準差(x±s)描述,組間比較采用獨立樣本t檢驗;非正態分布的計量資料以中位數(上下四分位數)[M(P25,P75)]描述,組間比較采用秩和檢驗。計數資料以例(%)描述,組間比較采用χ2檢驗或Fisher確切概率法。采用二元logistic回歸模型分析TTVR術后死亡的危險因素。P≤0.05為差異有統計學意義。
1.5 倫理審查和臨床試驗注冊
本研究經上海長海醫院倫理委員會批準,審批號:CHEC2018-136。所有患者均簽署術前知情同意書。本研究已在ClinicalTrials.gov注冊,注冊號:NCT04436653。
2 結果
2.1 患者基線資料
本研究共納入190例接受LuX-Valve的TR患者,其中男50例、女140例,平均年齡(66.2±7.8)歲,CIED組平均年齡高于非CIED組(P<0.001)。29例(15.3%)患者既往接受CIED,其中28例植入PPM,1例植入心律轉復除顫器。既往行左心瓣膜手術129例(67.9%),三尖瓣修復術34例(17.9%)。術前心電圖提示心房顫動129例(67.9%)。CIED組患者合并高血壓病比例明顯高于非CIED組(P=0.033),美國胸外科醫師協會(Society of Thoracic Surgeons,STS)評分顯著高于非CIED組(P<0.001)。術前心功能評估:所有患者心功能均≥Ⅲ級,其中心功能Ⅲ級患者153例(80.5%),Ⅳ級患者37例(19.5%),CIED組和非CIED組患者心功能差異無統計學意義(P=0.491)。術前超聲評估顯示,所有患者TR程度均≥3+級,其中3+級109例(57.4%),4+級58例(30.5%),5+級23例(12.1%),CIED組和非CIED組患者TR嚴重程度差異無統計學意義(P=0.254);兩組患者的左心室射血分數(P=0.308)、三尖瓣環收縮期位移(P=0.481)、心臟風險評分(P=0.381)差異均無統計學意義;見表2。
2.2 手術結果
手術成功率99.5%,中位手術時間146.0(120.0,179.3)min,瓣膜植入時間14.0(10.0,20.0)min。瓣膜植入前后均進行右心導管測壓,手術前、后兩組患者肺動脈收縮壓差異無統計學意義(P=0.173,P=0.679)。植入瓣膜后即刻行超聲心動圖檢查,三尖瓣平均跨瓣壓差為1.0(1.0,2.0)mm Hg,三尖瓣峰值跨瓣壓差為2.6(1.5,4.0)mm Hg,兩組差異均無統計學意義(P=0.984,P=0.451);見表3。
所有患者術后TR程度均降至≤2+級,4.7%患者殘余輕度TR。兩組患者在院死亡率分別為10.3%和1.9%,差異有統計學意義(P=0.047)。術后即刻(P=0.270)與術后1個月隨訪(P=0.483)瓣周漏發生率差異無統計學意義,且在之后的隨訪中瓣周漏發生率逐漸下降。CIED組患者TTVR術后CT復查可見人工瓣膜在位,原有起搏導線無擠壓、扭曲、偏移等情況;見圖1。CIED組與非CIED組心功能改善情況差異無統計學意義(P=0.254)。術后隨訪1年(P=0.471)和2年(P=0.426)死亡率差異也無統計學意義。
 圖1
CIED組患者TTVR術后復查CT圖像
圖1
CIED組患者TTVR術后復查CT圖像
a:CT提示瓣膜在位,前瓣夾持鍵清晰;b:CT提示瓣膜位置良好,原有起搏導線未見明顯扭曲、擠壓;CIED:植入式心臟電子裝置;TR:三尖瓣反流;TTVR:經導管三尖瓣置換術;LA:左心房;RA:右心房;RCA:右冠狀動脈
多因素logistic回歸分析顯示,左心室射血分數、手術總時間、感染為患者TTVR術后死亡的獨立危險因素(P<0.05),而CIED植入可能與患者死亡無關(P=0.775);見表4。
3 討論
TR是右心最常見的心臟瓣膜疾病之一,全球大約有7000萬TR患者[8-9]。隨年齡增加,TR發病率逐漸升高,在75歲以上人群中,TR發生率接近4%[10]。根據發病機制,TR可分為原發性和繼發性。臨床上以繼發性TR多見,尤其是左心瓣膜術后繼發TR、心房顫動并發TR、PPM植入術后并發TR等[9,11]。本研究發現接受TTVR的患者中,有起搏電極的患者占比為15.3%,TTVR可有效消除TR,在院及2年生存率滿意。
心內電極導線是誘發TR的因素,除了導線與三尖瓣的直接相互作用,CIED誘導的心臟非同步化可能會增加左心充盈壓力和肺動脈壓力,也是導致患者TR的潛在病因[11-12]。值得一提的是,盡管已有多項研究[9,13-15]顯示CIED植入與TR的關系,但不同研究間TR發病率存在較大差異(7%~39%),其原因可能是這些研究的樣本量較小且隨訪時間短,因此迫切需要更多大樣本多中心研究。
重度TR患者可出現全身靜脈淤血及全身灌注下降,肝腎等重要臟器受損,全身一般狀況較差,患者往往無法耐受三尖瓣手術,每年大約只有0.3%的TR患者接受手術治療[10,16]。三尖瓣手術與高住院死亡率和術后并發癥發生率相關,導致住院時間延長、醫療費用增加[17-20]。LuX-Valve作為我國自主研發的用于TTVR的人工瓣膜,其獨特的“非徑向支撐力依賴”為全球首創,自適應裙邊可以把電極推到原始瓣環和人工瓣環中間,避免對電極導線的壓迫,減少徑向支撐力可能帶來的并發癥,術后復查CT時可見原有起搏導線無明顯改變。早期動物實驗及臨床試驗[21-23]均提示,LuX-Valve對TR的療效顯著。然而,本研究所采用的LuX-Valve為一代經胸產品,需開胸經右心房入路使用,在使用過程中發現切口肌肉及右房壁出血風險較高,且對于虛弱的TR患者來說創傷仍較大,術后恢復時間偏長,感染風險較高,不利于患者預后。
本研究中所有患者在院死亡率為3.2%,2年死亡率為14.2%,左心室射血分數、手術總時間、感染為患者死亡的獨立危險因素,而是否合并CIED植入可能與患者死亡無關。CIED組患者在院死亡率達10.3%,高于非CIED組(1.9%),其原因可能與早期學習曲線、手術時間長和術中出血量多導致低灌注、術前營養狀況差、三系細胞減少有關。且CIED組患者較非CIED組一般狀況更差,STS評分提示手術高危。為減少患者術中出血等并發癥,在一代產品的基礎上進行了二代經頸靜脈產品的開發。通過頸靜脈入路植入瓣膜,對患者創傷更小,且有效縮短手術時間。早期動物實驗已驗證其有效性及可行性,臨床長期隨訪試驗[24]正在進行中。
本研究中兩組患者術前STS評分存在顯著差異,其原因可能是STS評分中將CIED植入納入評分標準,是否植入CIED將對評分結果產生影響,間接影響患者治療的選擇,同時CIED組患者平均年齡較對照組更大,基礎狀況同樣影響STS評分結果。對于TTVR用于CIED的相關研究,首先應用的三尖瓣裝置是緣對緣修復裝置,有研究[25]探索了經導管緣對緣修復在CIED患者中的療效,最終發現兩組患者療效并無明顯差異。Anderson等[26]則通過VIVID注冊數據庫患者臨床信息,分析了TTVR在兩組患者中的治療效果,同樣得出相似的結論,即TTVR可在合并跨三尖瓣起搏器導線的患者中安全使用,并發癥較少,無需術前拔除導線或重置導線。Taramasso等[27]分析了TriValve注冊的TR患者臨床數據,整合了接受TTVr與TTVR裝置的患者信息,其中合并CIED患者占比25.7%,CIED組患者與非CIED組患者手術效果相似。本研究中兩組患者術后心功能改善情況、瓣周漏發生率、隨訪1年及2年死亡率差異均無統計學意義。上述結果提示,是否植入CIED對患者的臨床結局無顯著影響。
在接受TTVR治療的患者中,術前心臟CT檢查是必要的,有助于評估導線植入位置的定位,便于術中針對性調整。對于心室內導線固定于室間隔上的患者,需進行仔細評估,當存在導線固定位置與瓣膜室間隔錨定點存在重疊時,可將三尖瓣人工瓣膜進行細微旋轉,在確保瓣膜功能的情況下將室間隔錨定點設置于導線固定點下方。然而,導線存在斷裂以及感染風險,對于TTVR術前有無必要拔除導線,相應的心臟團隊(包含1名心內電極導線管理專家)的成立具有重要意義[28];其次,植入瓣膜后,是否會影響電極的傳導性能,還有待深入觀察。
綜上所述,本研究結果表明,對于植入和未植入CIED的患者來說,TTVR術后臨床結局無顯著差異,電極導線對治療效果無明顯影響。
利益沖突:無。
作者貢獻:曹靜怡負責撰寫文章;寧小平、李寧負責收集、分析資料;喬帆、楊帆、韓林、徐志云、陸方林完成手術;周廣為負責超聲分析;李白翎負責術后監護;陸方林、喬帆負責修改論文。