引用本文: 侯明, 劉勇, 張寧, 譚雄, 王亮, 張建, 金偉濤, 練紅梅, 賴應龍. 風濕性二尖瓣整體修復術臨床效果的單中心回顧性研究. 中國胸心血管外科臨床雜志, 2024, 31(6): 867-871. doi: 10.7507/1007-4848.202312051 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
近年來,風濕性心臟病的發病率和患病率呈下降趨勢,然而,在低收入和發展中國家仍然流行,成為全球負擔[1-3]。風濕性心臟病常見原因為風濕熱,由A 組β溶血性鏈球菌感染引起,導致二尖瓣狹窄,少見二尖瓣反流[4-5]。經濟低下、貧困、抗生素缺乏等原因使風濕性心臟病診斷困難、干預時機偏晚,患者死亡率顯著提高[6-8]。據估計,風濕性心臟病在全球范圍內影響了近4 000萬人,年發病人口約280萬,造成近870萬人死亡[3,9-11]。近年來,風濕性二尖瓣病變患者發病年齡明顯增大,瓣膜鈣化更廣泛,二尖瓣鈣化率增長了近3倍,更多患者需要手術干預[4]。
風濕性二尖瓣病變最常見的治療方法為外科手術,主要包括瓣膜置換和瓣膜修復。置換的人工瓣膜可分為機械瓣和生物瓣。接受機械瓣置換的患者,必須終生抗凝,其會增加血栓栓塞和出血不良事件的發生率[11]。有學者[12]對行二尖瓣機械瓣置換的風濕性心臟病患者進行長達25年的隨訪發現,血栓栓塞事件的累積發生率約為11.0%,出血、非結構性瓣膜功能障礙、感染性心內膜炎的發病率隨著時間延長,逐年升高。隨著疾病進展,對于既往接受二尖瓣機械瓣置換的患者,主動脈瓣置換的風險將提高[13]。生物瓣可避免終生抗凝,出血和血栓栓塞等抗凝相關并發癥的發生率較低,但耐久性有限,相對機械瓣有較高的再手術和死亡風險[14]。我國風濕性二尖瓣修復技術由孟旭教授[15]提出并總結出“四步法”修復受損的二尖瓣。二尖瓣修復術可恢復二尖瓣正常幾何形狀、 消除與抗凝相關的并發癥,并降低感染性心內膜炎和血栓栓塞不良事件的發生率[11]。風濕性二尖瓣疾病的修復和置換問題長期以來存在爭議。本研究就二尖瓣整體修復術進行探討,分析二尖瓣整體修復患者術后早期臨床療效,以明確風濕性二尖瓣整體修復術的安全性和有效性。
1 資料與方法
1.1 臨床資料
回顧性分析2021—2022年于我科診斷為風濕性二尖瓣病變并在體外循環下行二尖瓣修復術患者的臨床資料。根據《風濕性二尖瓣病變外科治療指征中國專家共識》[16]中提出的手術適應證納入患者。需同時滿足:(1)經超聲心動圖診斷為風濕性二尖瓣狹窄或二尖瓣關閉不全;(2)年齡>18歲;(3)患者與患者家屬知情同意并簽署知情同意書;(4)患者病歷資料完整可靠。 符合以下任意一條者即排除:(1)同期行主動脈瓣置換;(2)合并心肌病、惡性心律失常等嚴重器質性心臟病;(3)合并嚴重肝腎功能疾病。
1.2 手術方法
全身麻醉,取仰臥位,常規消毒鋪巾,胸骨正中縱行劈開胸骨。常規肝素化,切開心包,松解心包粘連。常規經升主動脈插入供血管,上下腔靜脈插入引血管,右上肺靜脈插入左心引流管,建立體外循環。循環降溫,阻斷主動脈根部,于主動脈根部灌注心肌保護液,心臟表面置冰屑。切開房間溝,用圓刀及內膜剝離器剔除交界增厚的纖維板,剔除鈣化斑(圖1),剝除瓣體增厚纖維組織(圖2),沿交界切開前外及后內交界(圖3),劈開交界下乳頭肌(圖4),測量二尖瓣大小,植入二尖瓣成形環,注水試驗,觀察修復效果(圖5)。測量三尖瓣大小,植入三尖瓣成形環,注水試驗,觀察成形效果。同時行經食管超聲檢查,評估成形效果。復溫,開放升主動脈,心臟復跳,縫合切口。停機拔管,止血,縫合心包,鋼絲間斷閉合胸骨,逐層縫合肌肉及皮下組織。
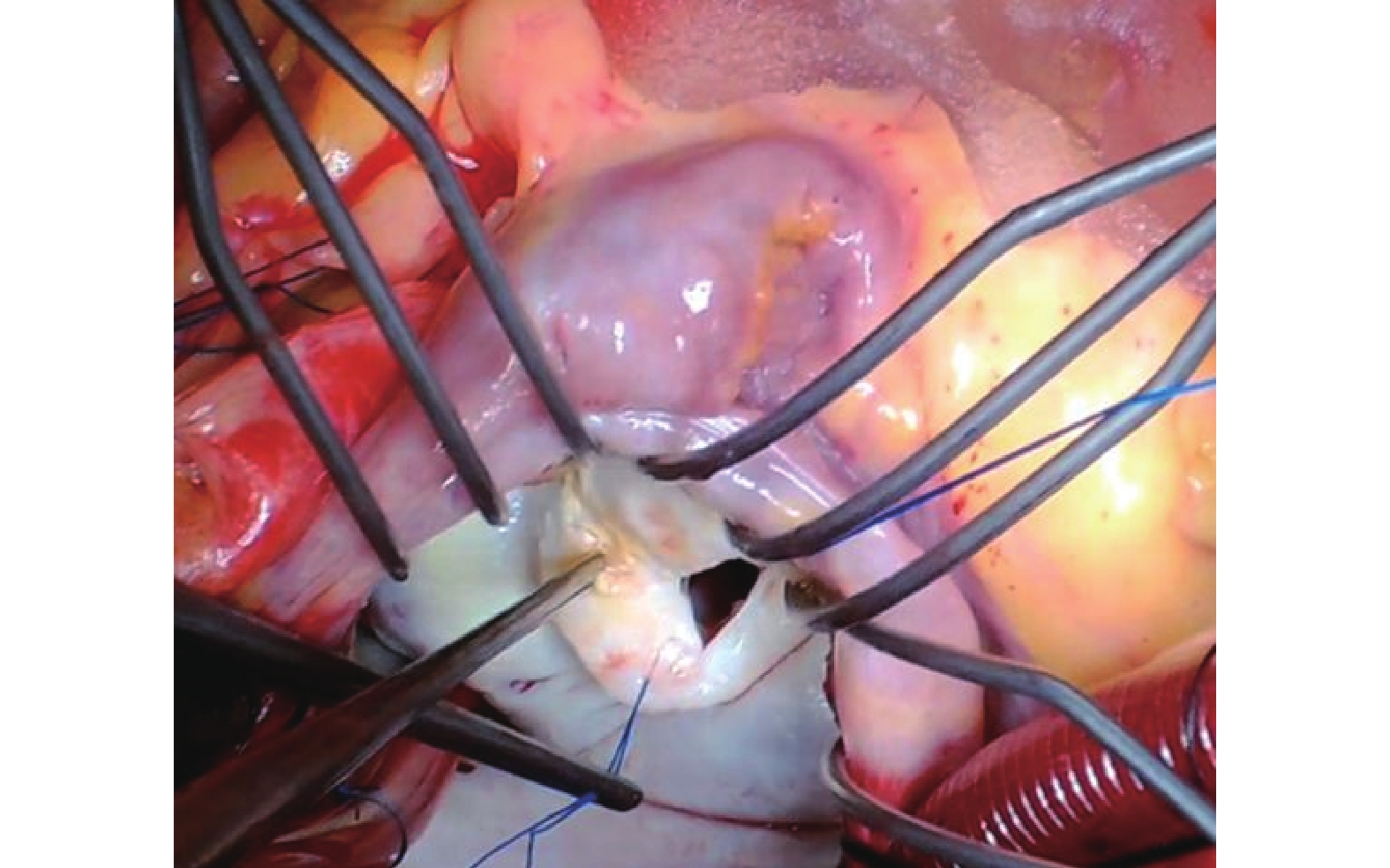
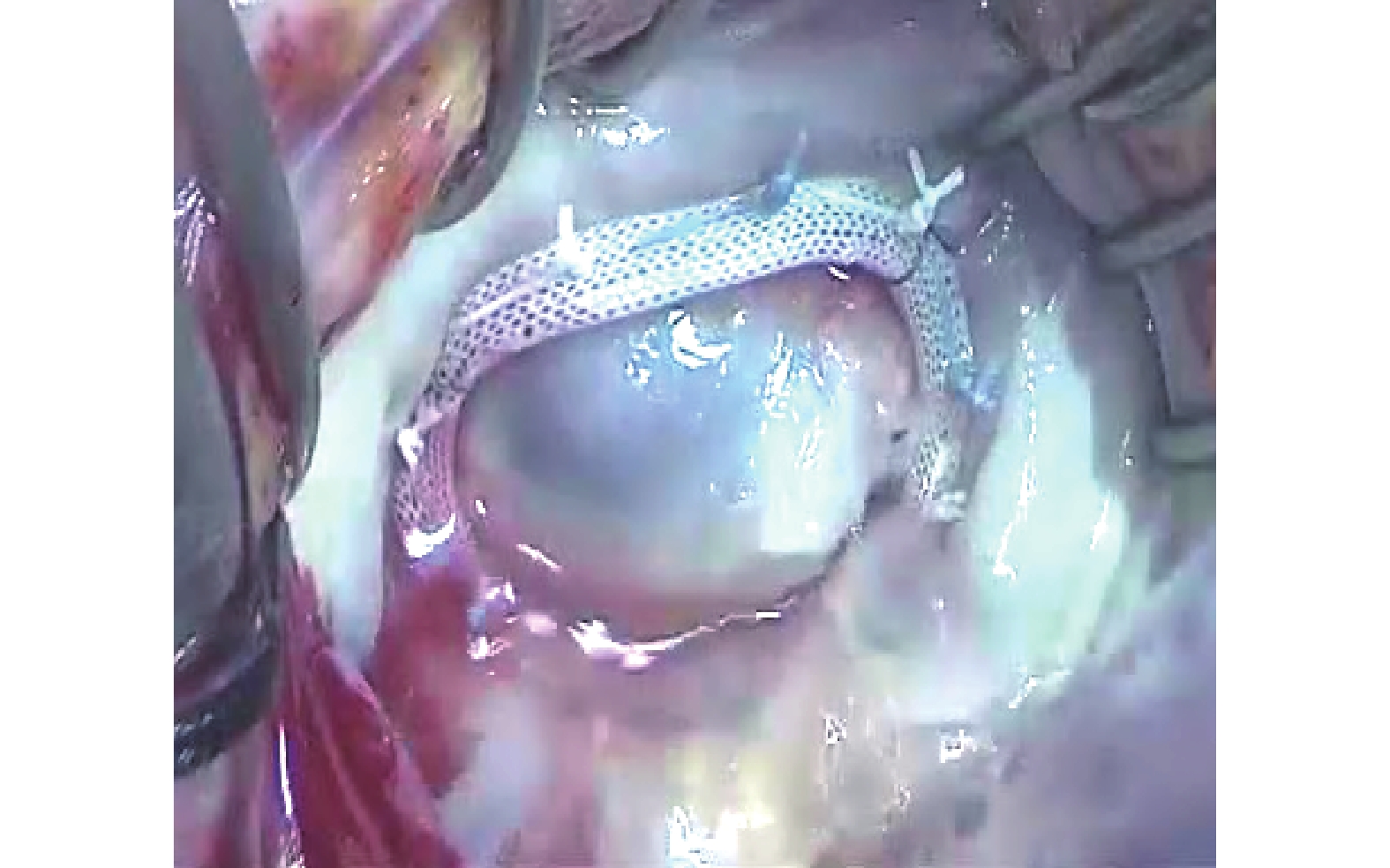
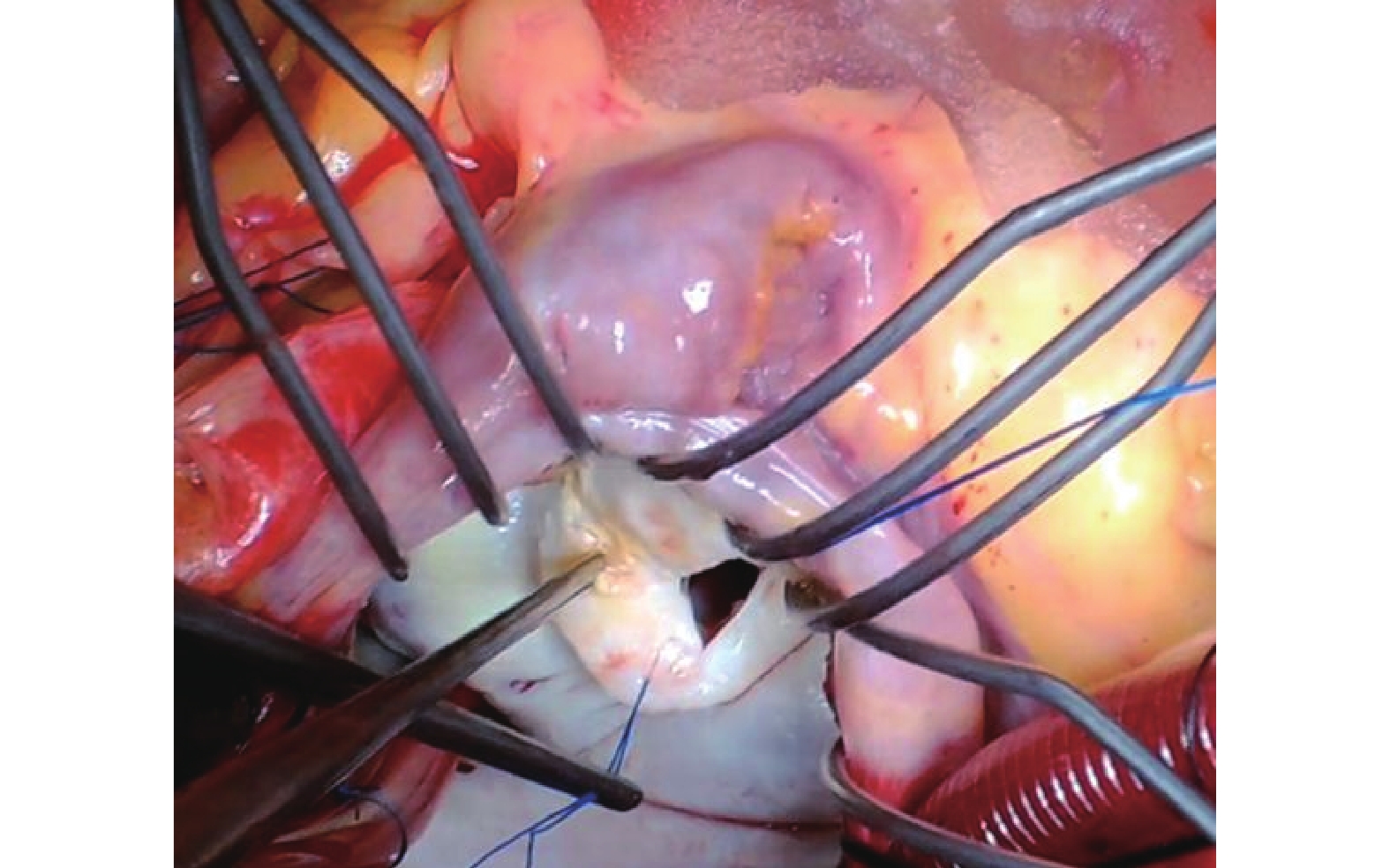 圖1
心內直視下清除二尖瓣鈣化斑
圖1
心內直視下清除二尖瓣鈣化斑
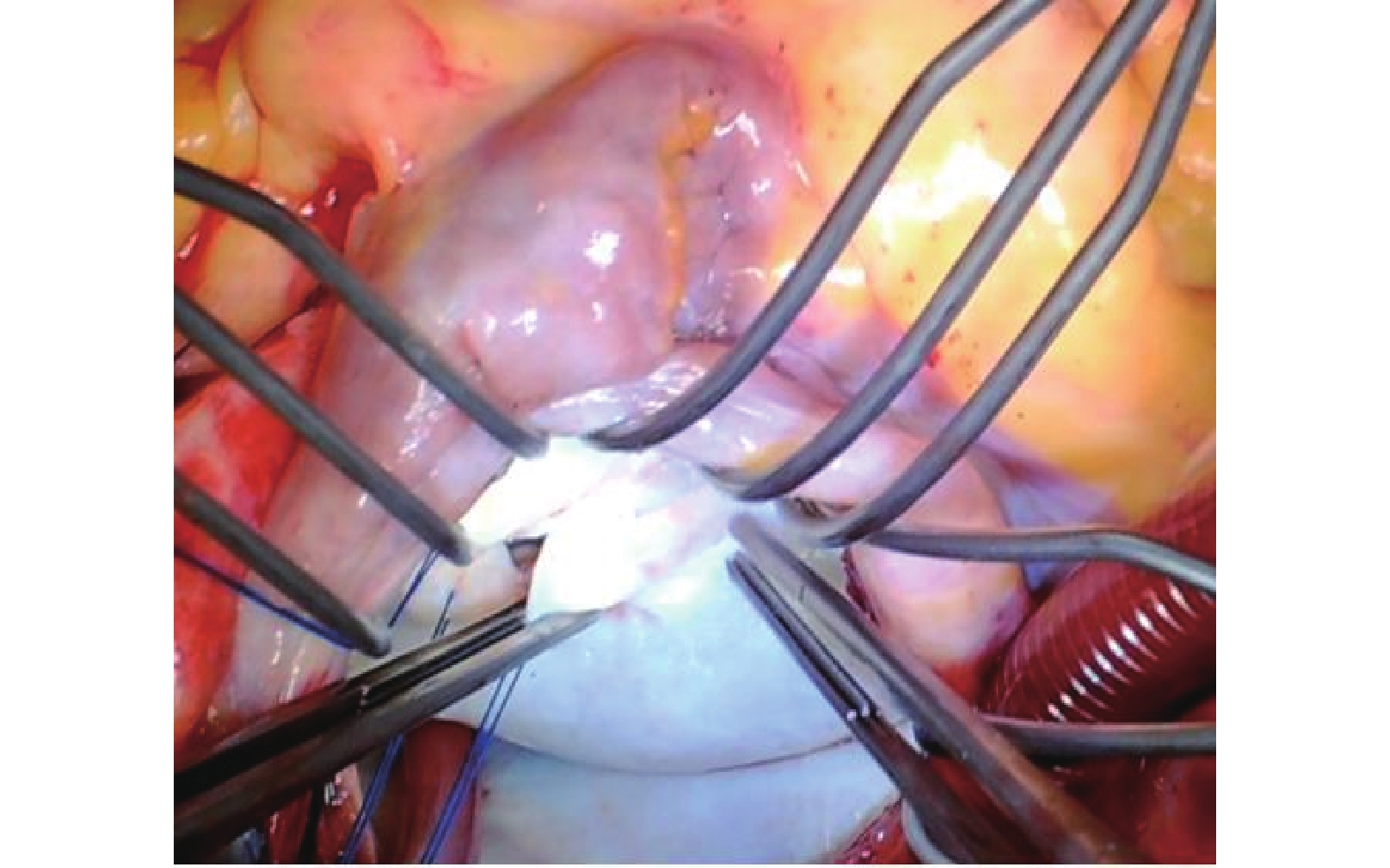
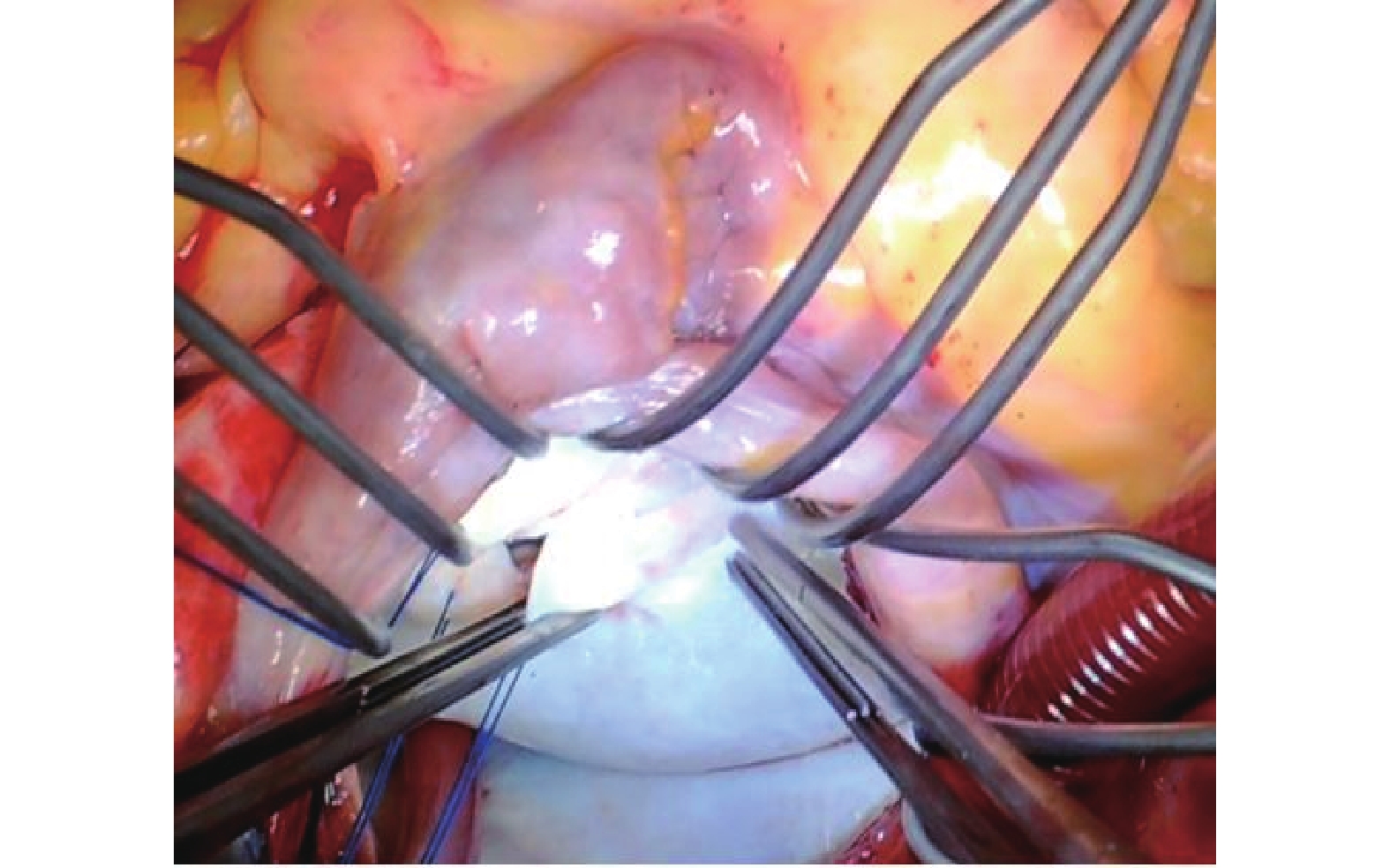 圖2
削薄二尖瓣瓣葉,增加瓣葉柔韌性、活動度
圖2
削薄二尖瓣瓣葉,增加瓣葉柔韌性、活動度
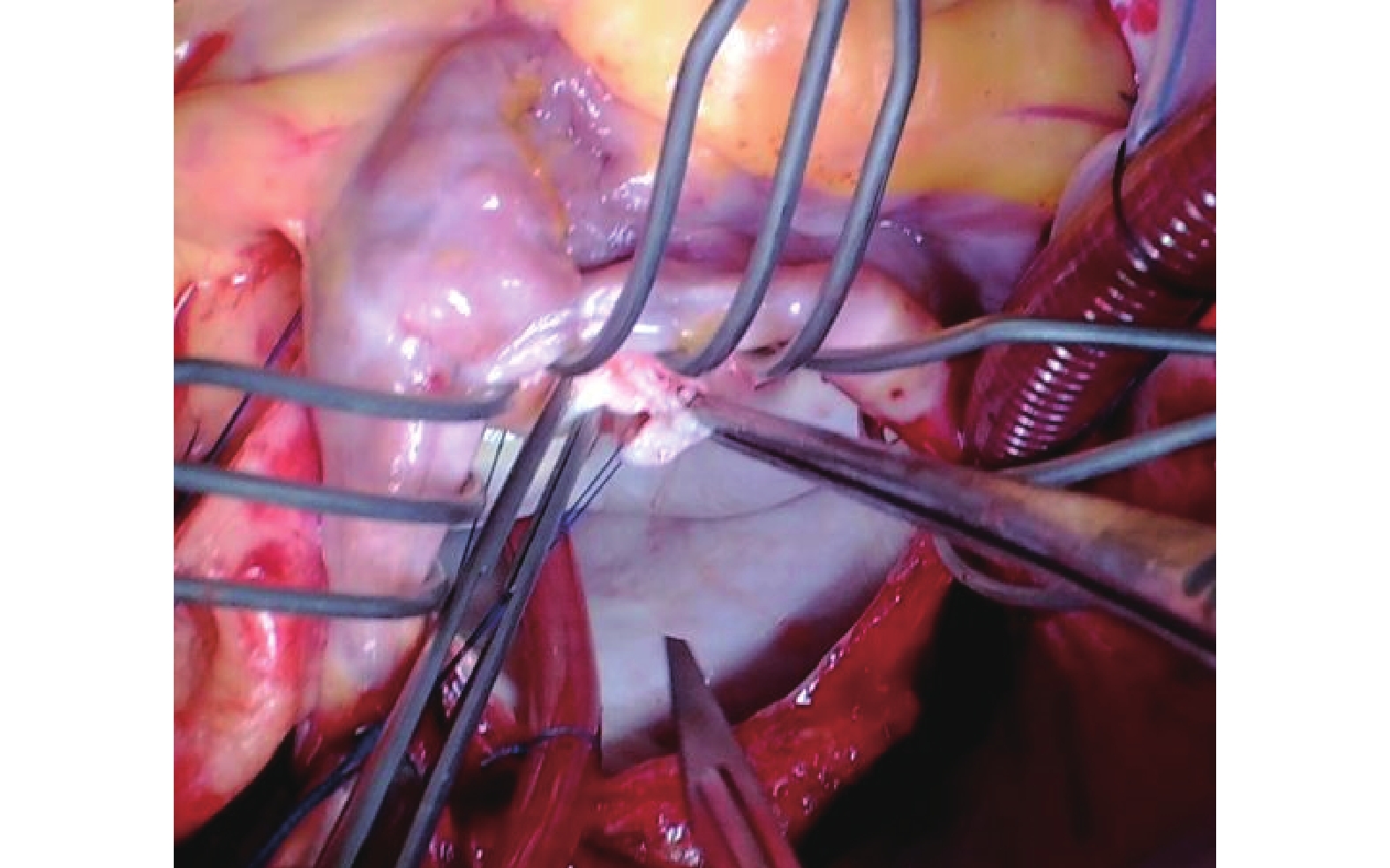
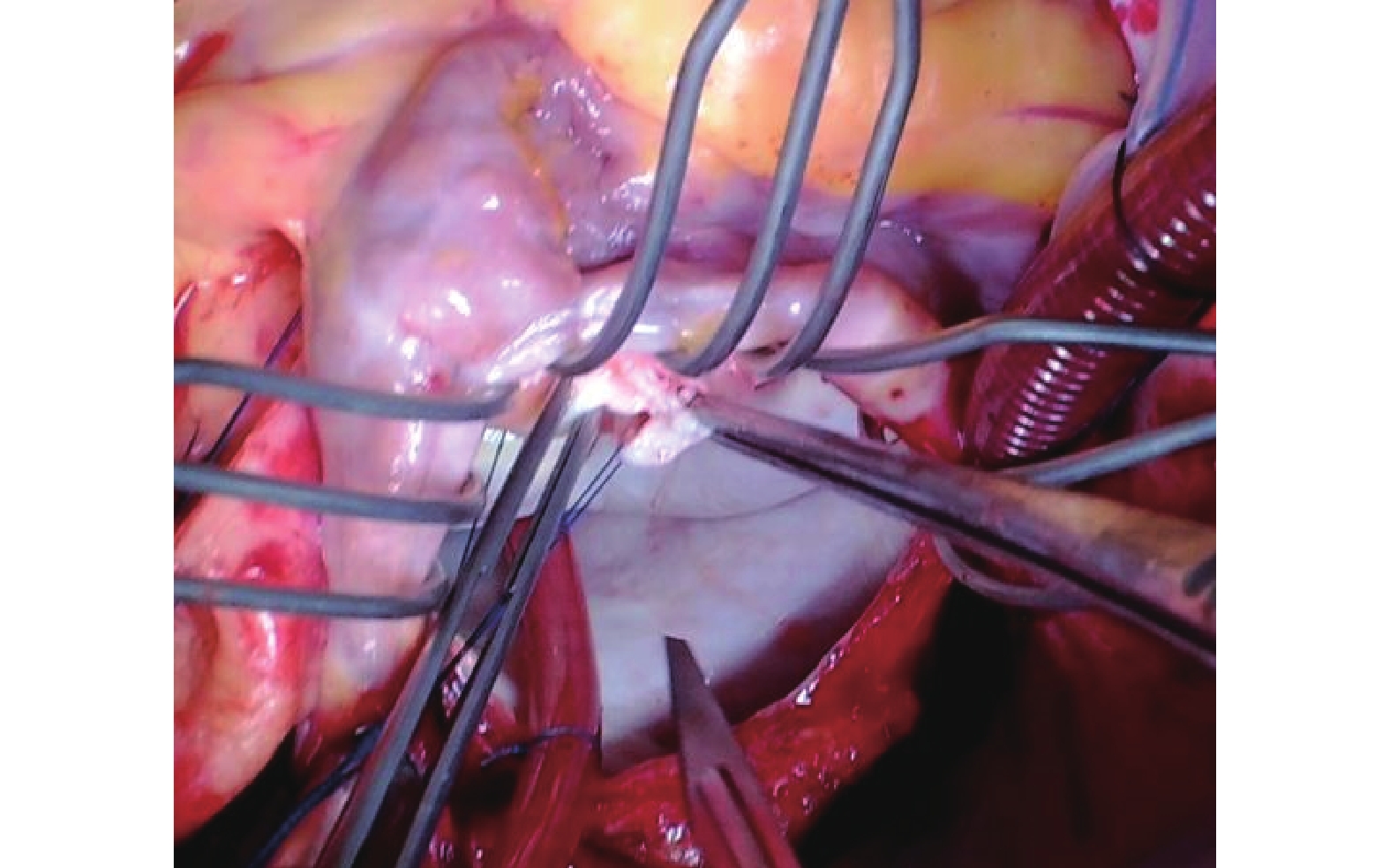 圖3
沿瓣環至瓣口瓣葉交界切開,警惕損傷腱索
圖3
沿瓣環至瓣口瓣葉交界切開,警惕損傷腱索
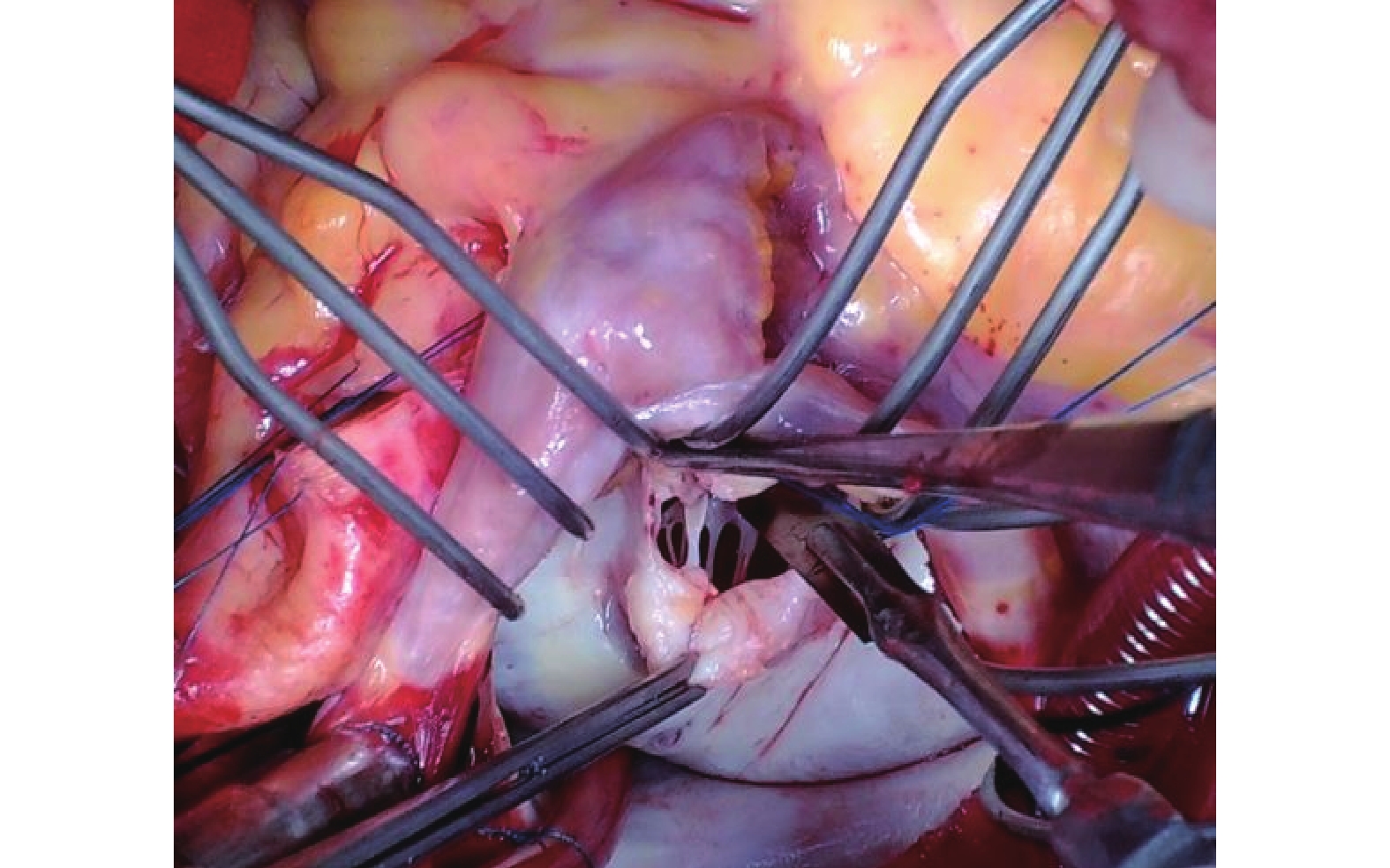
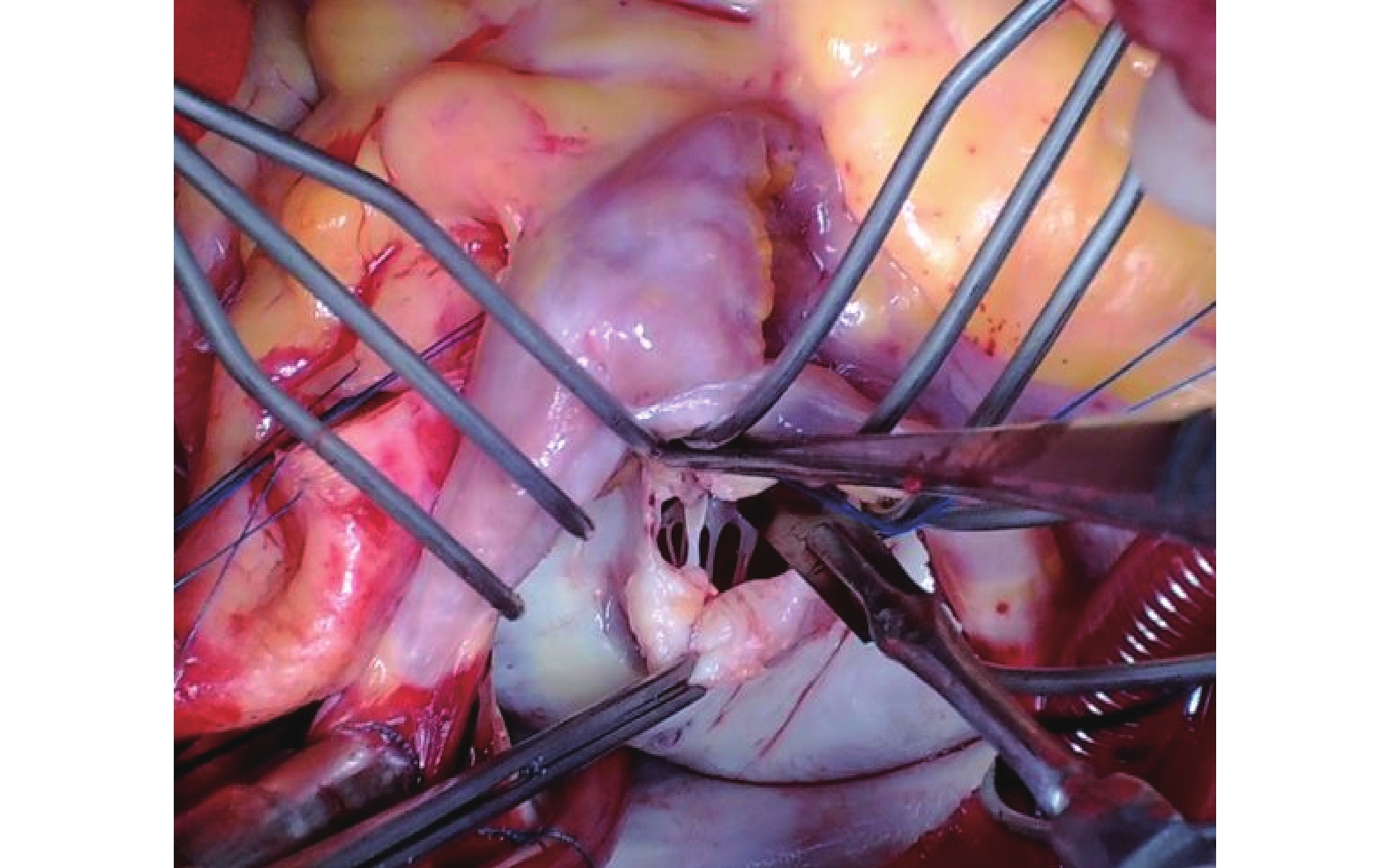 圖4
根據腱索和乳頭肌分布情況,合理切開乳頭肌
圖4
根據腱索和乳頭肌分布情況,合理切開乳頭肌
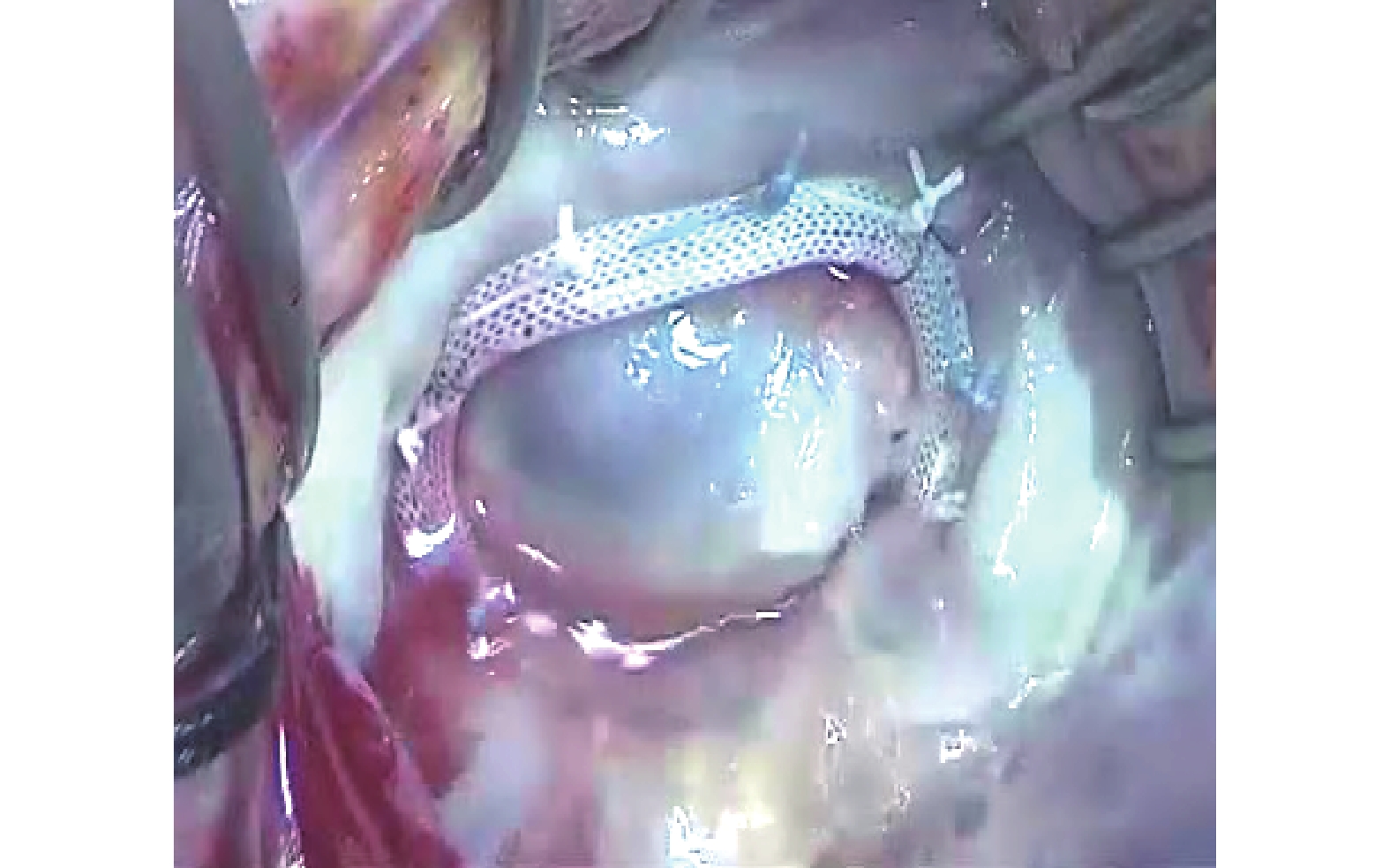 圖5
二尖瓣成形環植入,注水試驗良好
圖5
二尖瓣成形環植入,注水試驗良好
1.3 數據收集
患者術前、出院時復查心臟超聲,收集整理血流動力學參數。
1.4 統計學分析
采用SPSS 27.0軟件進行統計分析。計數資料以頻數和百分比(%)描述,等級資料采用Wilcoxon秩和檢驗進行比較。正態分布的計量資料用均數±標準差(x±s)描述,采用配對 t 檢驗進行比較。P≤0.05 為差異有統計學意義。
1.5 倫理審查
本研究已通過川北醫學院附屬醫院倫理委員會審批,審批號:2023ER345-1。
2 結果
2.1 患者一般資料
納入患者100例,其中女78例、男22例,平均年齡52歲。單純二尖瓣狹窄33例,二尖瓣狹窄合并關閉不全67例。紐約心臟協會(New York Heart Association,NYHA)心功能分級Ⅱ級32例、Ⅲ級68例。既往高血壓9例、糖尿病9例、冠心病6例、腦梗死4例。吸煙史12例,飲酒史4例(表1)。
2.2 圍術期結果
整組患者無二次開胸、死亡。其中1例患者需再次氣管插管。患者體外循環時間(136.3±33.1)min,主動脈阻斷時間(107.6±27.5)min,呼吸機使用時間(12.9±5.9)h,ICU停留時間(2.6±1.4)d,血管活性藥物使用量(823.4±584.4)mg。
2.3 術前、出院時超聲心動圖檢查結果比較
比較患者術前、出院時超聲心動圖檢查結果:左心室舒張末期前后徑、左心房收縮末期前后徑、二尖瓣有效瓣口面積、二尖瓣E峰血液流速、左心室短軸縮短率、二尖瓣平均跨瓣壓差、二尖瓣壓力減半時間差異有統計學意義(P<0.05);左心室射血分數、左心室舒張末期容積差異無統計學意義(P>0.05,表2)。
2.4 術前、出院時心功能比較
患者術前、出院時氨基末端腦鈉肽前體(NT-proBNP)、NYHA心功能分級均較術前有所改善,差異有統計學意義(P=0.001,表2)。
3 討論
風濕性心臟病是二尖瓣狹窄的最常見原因,進展迅速,特征性風濕性改變包括交界融合、二尖瓣瓣口“魚嘴”樣、瓣葉增厚、腱索融合或縮短,我國風濕性二尖瓣病變主要為交界和交界瓣下裝置病變[4, 17]。有研究[18]指出,單純性二尖瓣狹窄占比約為25%,二尖瓣狹窄合并關閉不全占比約為40%,二尖瓣合并主動脈瓣病變占比約為35%。風濕性心臟病最主要的并發癥是心臟瓣膜損傷,引起血流動力學改變、心室重塑和心力衰竭[18]。二尖瓣狹窄使左心房壓力持續升高、心房擴大和結構重塑,促使左心房和左心耳內的血液流速降低和血液瘀滯,增加血栓事件的發生率;另外,心率增加可導致左心室舒張期充盈時間縮短和正向血流量減少,進一步促使心房與心室壓力梯度增大,使左心房壓力顯著增加[10]。除此之外,隨著風濕性心臟病進展,肺動脈壓顯著升高,引起右心室擴張、肥大,導致晚期右心衰竭和三尖瓣反流[19-20]。
對風濕性二尖瓣病變患者,我們首先遵循“四步法”修復病變的二尖瓣,在此修復基礎上增加二尖瓣纖維板剝脫技術,行纖維板剝脫、交界性切開、乳頭肌劈開整體修復風濕性二尖瓣病變。在接受二尖瓣修復術后,患者二尖瓣狹窄被解除,二尖瓣有效瓣口面積增大,瓣葉恢復其原本柔韌性和活動度,左心房向左心室流向的正向血量增加,導致左心室增大。除此之外,由于瓣口狹窄被解除,受到左心房-左心室壓力梯度的影響,左心房流向左心室血流量增加,類似“泄洪”效應,導致左心房收縮末期前后徑減小、二尖瓣E峰血液流速增大[10, 19]。故在接受二尖瓣修復技術后,患者左心室舒張末期前后徑、左心房收縮末期前后徑、二尖瓣有效瓣口面積、左心室短軸縮短率、二尖瓣E峰血液流速、二尖瓣平均跨瓣壓差、二尖瓣壓力減半時間與術前差異有統計學意義(P<0.05)。在心功能方面,二尖瓣修復技術解除瓣口狹窄,使肺循環阻力減小,患者NYHA心功能分級、NT-proBNP均較術前改善(P=0.001)。
目前,風濕性二尖瓣病變的最佳手術方法仍存在爭議,盡管修復技術不斷完善,但仍具有挑戰性。選擇瓣膜修復還是置換,必須根據患者意愿、二尖瓣病變的復雜性和外科醫生的專業知識。風濕性二尖瓣病變整體修復手術的成功取決于瓣膜鈣化嚴重程度和瓣膜下裝置病變的復雜程度以及外科醫生的技術技能。瓣葉如果存在活動性良好、無鈣化或極少鈣化、殘余腱索足夠長等良好超聲心動圖特征,則二尖瓣修復應為首選。對具有混合性病變、瓣葉嚴重鈣化的風濕性二尖瓣病變,從耐久性角度考慮,二尖瓣修復效果不太理想。減少創傷和出血、加速恢復是未來風濕性二尖瓣手術不懈追求的目標[21]。
綜上所述,風濕性二尖瓣整體修復技術可恢復二尖瓣正常幾何形狀、活動度及柔韌性,還可保留左心室功能,使患者血流動力學參數較術前改善,促進術后早期心功能恢復,是風濕性二尖瓣病變患者的良好選擇。
利益沖突:無。
作者貢獻:侯明負責數據收集整理,統計分析,論文撰寫與修改;劉勇、賴應龍負責研究設計,文章審校;張寧、譚雄、王亮、張建、金偉濤、練紅梅負責文獻檢索及數據整理。
近年來,風濕性心臟病的發病率和患病率呈下降趨勢,然而,在低收入和發展中國家仍然流行,成為全球負擔[1-3]。風濕性心臟病常見原因為風濕熱,由A 組β溶血性鏈球菌感染引起,導致二尖瓣狹窄,少見二尖瓣反流[4-5]。經濟低下、貧困、抗生素缺乏等原因使風濕性心臟病診斷困難、干預時機偏晚,患者死亡率顯著提高[6-8]。據估計,風濕性心臟病在全球范圍內影響了近4 000萬人,年發病人口約280萬,造成近870萬人死亡[3,9-11]。近年來,風濕性二尖瓣病變患者發病年齡明顯增大,瓣膜鈣化更廣泛,二尖瓣鈣化率增長了近3倍,更多患者需要手術干預[4]。
風濕性二尖瓣病變最常見的治療方法為外科手術,主要包括瓣膜置換和瓣膜修復。置換的人工瓣膜可分為機械瓣和生物瓣。接受機械瓣置換的患者,必須終生抗凝,其會增加血栓栓塞和出血不良事件的發生率[11]。有學者[12]對行二尖瓣機械瓣置換的風濕性心臟病患者進行長達25年的隨訪發現,血栓栓塞事件的累積發生率約為11.0%,出血、非結構性瓣膜功能障礙、感染性心內膜炎的發病率隨著時間延長,逐年升高。隨著疾病進展,對于既往接受二尖瓣機械瓣置換的患者,主動脈瓣置換的風險將提高[13]。生物瓣可避免終生抗凝,出血和血栓栓塞等抗凝相關并發癥的發生率較低,但耐久性有限,相對機械瓣有較高的再手術和死亡風險[14]。我國風濕性二尖瓣修復技術由孟旭教授[15]提出并總結出“四步法”修復受損的二尖瓣。二尖瓣修復術可恢復二尖瓣正常幾何形狀、 消除與抗凝相關的并發癥,并降低感染性心內膜炎和血栓栓塞不良事件的發生率[11]。風濕性二尖瓣疾病的修復和置換問題長期以來存在爭議。本研究就二尖瓣整體修復術進行探討,分析二尖瓣整體修復患者術后早期臨床療效,以明確風濕性二尖瓣整體修復術的安全性和有效性。
1 資料與方法
1.1 臨床資料
回顧性分析2021—2022年于我科診斷為風濕性二尖瓣病變并在體外循環下行二尖瓣修復術患者的臨床資料。根據《風濕性二尖瓣病變外科治療指征中國專家共識》[16]中提出的手術適應證納入患者。需同時滿足:(1)經超聲心動圖診斷為風濕性二尖瓣狹窄或二尖瓣關閉不全;(2)年齡>18歲;(3)患者與患者家屬知情同意并簽署知情同意書;(4)患者病歷資料完整可靠。 符合以下任意一條者即排除:(1)同期行主動脈瓣置換;(2)合并心肌病、惡性心律失常等嚴重器質性心臟病;(3)合并嚴重肝腎功能疾病。
1.2 手術方法
全身麻醉,取仰臥位,常規消毒鋪巾,胸骨正中縱行劈開胸骨。常規肝素化,切開心包,松解心包粘連。常規經升主動脈插入供血管,上下腔靜脈插入引血管,右上肺靜脈插入左心引流管,建立體外循環。循環降溫,阻斷主動脈根部,于主動脈根部灌注心肌保護液,心臟表面置冰屑。切開房間溝,用圓刀及內膜剝離器剔除交界增厚的纖維板,剔除鈣化斑(圖1),剝除瓣體增厚纖維組織(圖2),沿交界切開前外及后內交界(圖3),劈開交界下乳頭肌(圖4),測量二尖瓣大小,植入二尖瓣成形環,注水試驗,觀察修復效果(圖5)。測量三尖瓣大小,植入三尖瓣成形環,注水試驗,觀察成形效果。同時行經食管超聲檢查,評估成形效果。復溫,開放升主動脈,心臟復跳,縫合切口。停機拔管,止血,縫合心包,鋼絲間斷閉合胸骨,逐層縫合肌肉及皮下組織。
 圖1
心內直視下清除二尖瓣鈣化斑
圖1
心內直視下清除二尖瓣鈣化斑
 圖2
削薄二尖瓣瓣葉,增加瓣葉柔韌性、活動度
圖2
削薄二尖瓣瓣葉,增加瓣葉柔韌性、活動度
 圖3
沿瓣環至瓣口瓣葉交界切開,警惕損傷腱索
圖3
沿瓣環至瓣口瓣葉交界切開,警惕損傷腱索
 圖4
根據腱索和乳頭肌分布情況,合理切開乳頭肌
圖4
根據腱索和乳頭肌分布情況,合理切開乳頭肌
 圖5
二尖瓣成形環植入,注水試驗良好
圖5
二尖瓣成形環植入,注水試驗良好
1.3 數據收集
患者術前、出院時復查心臟超聲,收集整理血流動力學參數。
1.4 統計學分析
采用SPSS 27.0軟件進行統計分析。計數資料以頻數和百分比(%)描述,等級資料采用Wilcoxon秩和檢驗進行比較。正態分布的計量資料用均數±標準差(x±s)描述,采用配對 t 檢驗進行比較。P≤0.05 為差異有統計學意義。
1.5 倫理審查
本研究已通過川北醫學院附屬醫院倫理委員會審批,審批號:2023ER345-1。
2 結果
2.1 患者一般資料
納入患者100例,其中女78例、男22例,平均年齡52歲。單純二尖瓣狹窄33例,二尖瓣狹窄合并關閉不全67例。紐約心臟協會(New York Heart Association,NYHA)心功能分級Ⅱ級32例、Ⅲ級68例。既往高血壓9例、糖尿病9例、冠心病6例、腦梗死4例。吸煙史12例,飲酒史4例(表1)。
2.2 圍術期結果
整組患者無二次開胸、死亡。其中1例患者需再次氣管插管。患者體外循環時間(136.3±33.1)min,主動脈阻斷時間(107.6±27.5)min,呼吸機使用時間(12.9±5.9)h,ICU停留時間(2.6±1.4)d,血管活性藥物使用量(823.4±584.4)mg。
2.3 術前、出院時超聲心動圖檢查結果比較
比較患者術前、出院時超聲心動圖檢查結果:左心室舒張末期前后徑、左心房收縮末期前后徑、二尖瓣有效瓣口面積、二尖瓣E峰血液流速、左心室短軸縮短率、二尖瓣平均跨瓣壓差、二尖瓣壓力減半時間差異有統計學意義(P<0.05);左心室射血分數、左心室舒張末期容積差異無統計學意義(P>0.05,表2)。
2.4 術前、出院時心功能比較
患者術前、出院時氨基末端腦鈉肽前體(NT-proBNP)、NYHA心功能分級均較術前有所改善,差異有統計學意義(P=0.001,表2)。
3 討論
風濕性心臟病是二尖瓣狹窄的最常見原因,進展迅速,特征性風濕性改變包括交界融合、二尖瓣瓣口“魚嘴”樣、瓣葉增厚、腱索融合或縮短,我國風濕性二尖瓣病變主要為交界和交界瓣下裝置病變[4, 17]。有研究[18]指出,單純性二尖瓣狹窄占比約為25%,二尖瓣狹窄合并關閉不全占比約為40%,二尖瓣合并主動脈瓣病變占比約為35%。風濕性心臟病最主要的并發癥是心臟瓣膜損傷,引起血流動力學改變、心室重塑和心力衰竭[18]。二尖瓣狹窄使左心房壓力持續升高、心房擴大和結構重塑,促使左心房和左心耳內的血液流速降低和血液瘀滯,增加血栓事件的發生率;另外,心率增加可導致左心室舒張期充盈時間縮短和正向血流量減少,進一步促使心房與心室壓力梯度增大,使左心房壓力顯著增加[10]。除此之外,隨著風濕性心臟病進展,肺動脈壓顯著升高,引起右心室擴張、肥大,導致晚期右心衰竭和三尖瓣反流[19-20]。
對風濕性二尖瓣病變患者,我們首先遵循“四步法”修復病變的二尖瓣,在此修復基礎上增加二尖瓣纖維板剝脫技術,行纖維板剝脫、交界性切開、乳頭肌劈開整體修復風濕性二尖瓣病變。在接受二尖瓣修復術后,患者二尖瓣狹窄被解除,二尖瓣有效瓣口面積增大,瓣葉恢復其原本柔韌性和活動度,左心房向左心室流向的正向血量增加,導致左心室增大。除此之外,由于瓣口狹窄被解除,受到左心房-左心室壓力梯度的影響,左心房流向左心室血流量增加,類似“泄洪”效應,導致左心房收縮末期前后徑減小、二尖瓣E峰血液流速增大[10, 19]。故在接受二尖瓣修復技術后,患者左心室舒張末期前后徑、左心房收縮末期前后徑、二尖瓣有效瓣口面積、左心室短軸縮短率、二尖瓣E峰血液流速、二尖瓣平均跨瓣壓差、二尖瓣壓力減半時間與術前差異有統計學意義(P<0.05)。在心功能方面,二尖瓣修復技術解除瓣口狹窄,使肺循環阻力減小,患者NYHA心功能分級、NT-proBNP均較術前改善(P=0.001)。
目前,風濕性二尖瓣病變的最佳手術方法仍存在爭議,盡管修復技術不斷完善,但仍具有挑戰性。選擇瓣膜修復還是置換,必須根據患者意愿、二尖瓣病變的復雜性和外科醫生的專業知識。風濕性二尖瓣病變整體修復手術的成功取決于瓣膜鈣化嚴重程度和瓣膜下裝置病變的復雜程度以及外科醫生的技術技能。瓣葉如果存在活動性良好、無鈣化或極少鈣化、殘余腱索足夠長等良好超聲心動圖特征,則二尖瓣修復應為首選。對具有混合性病變、瓣葉嚴重鈣化的風濕性二尖瓣病變,從耐久性角度考慮,二尖瓣修復效果不太理想。減少創傷和出血、加速恢復是未來風濕性二尖瓣手術不懈追求的目標[21]。
綜上所述,風濕性二尖瓣整體修復技術可恢復二尖瓣正常幾何形狀、活動度及柔韌性,還可保留左心室功能,使患者血流動力學參數較術前改善,促進術后早期心功能恢復,是風濕性二尖瓣病變患者的良好選擇。
利益沖突:無。
作者貢獻:侯明負責數據收集整理,統計分析,論文撰寫與修改;劉勇、賴應龍負責研究設計,文章審校;張寧、譚雄、王亮、張建、金偉濤、練紅梅負責文獻檢索及數據整理。