引用本文: 王雪瑋, 欒好梅, 羅斌, 劉安陽. 原發性甲狀旁腺功能亢進合并甲狀腺高功能腺瘤1例. 中國普外基礎與臨床雜志, 2024, 31(6): 751-753. doi: 10.7507/1007-9424.202311097 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
原發性甲狀旁腺功能亢進(primary hyperpara-thyroidism,PHPT)及甲狀腺高功能腺瘤在我國均并不屬于常見病,兩者同時發生于同一患者則更為少見。另外,兩種疾病在99锝m-甲氧基異丁基異腈(99Tcm-methoxyisobutyl isonitrile,99Tcm-MIBI)核素顯象上都呈現陽性結果,如不仔細鑒別,容易誤導手術。筆者收治了1例PHPT合并甲狀腺高功能腺瘤患者,現將其診治過程報道如下。
1 病例資料
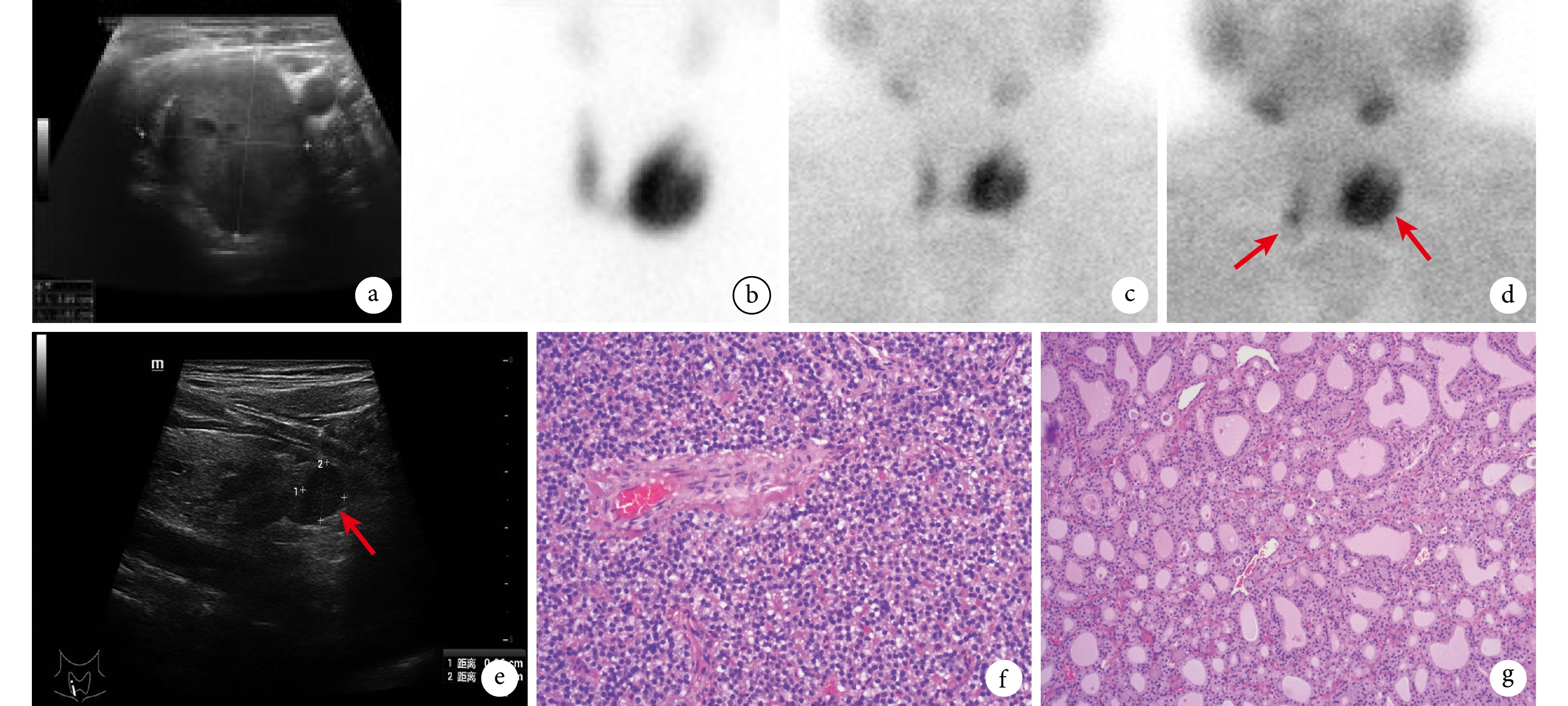
患者男,74歲,因“發現甲狀腺功能亢進(以下簡稱甲亢)3年,血鈣及甲狀旁腺激素(parathyroid hormone,PTH)升高2個月”于2018年1月收入院。患者入院前3年(2015年)出現手抖、心慌、食欲增大、脾氣急躁,否認突眼、失眠和體質量下降,就診于當地醫院,診斷“甲亢” ,未予治療(具體不詳)。入院前6個月(2017年7月)患者因腰部酸脹不適,診斷為“雙腎結石并右腎積水”擬行手術治療。術前檢查:促甲狀腺激素(thyroid-stimulating hormone,TSH)0.001 mU/L(降低,參考值0.27~4.20 mU/L),游離三碘甲狀腺原氨酸(free triiodothyronine,FT3)10.14 pmol/L (升高,參考值2.8~7.1 pmol/L),游離甲狀腺素(free thyroxine, FT4)30.13 pmol/L(升高,參考值11.5~22.7 pmol/L),促甲狀腺激素受體抗體(thyrotropin receptor antibody,TRAB)0.40 U/L (正常,參考值 <1.75 U/L )。故因甲亢未控制,存在麻醉及手術禁忌故未手術,囑先口服甲巰咪唑20 mg/d、1次/d繼續治療甲亢。規律治療3個月后患者自訴心慌和手抖癥狀明顯緩解,于當地復查甲狀腺功能(以下簡稱甲功)指標(未見化驗單),后甲巰咪唑減量至10 mg。入院前2個月(2017年11月)于筆者所在醫院泌尿外科住院治療腎結石及腎積水,住院后復查甲功: TSH 9.676 mU/L(升高),FT3?3.15 pmol/L, FT4 7.03 pmol/L(降低),另常規查全段甲狀旁腺激素(intact parathyroid hormone,iPTH)?377.6 ng/L (升高,參考值15.0~65.0 ng/L),血鈣?2.89 mmol/L(升高,參考值2.1~2.5 mmol/L),經內分泌科會診建議甲巰咪唑減量至5 mg繼續維持,完善頸部超聲、甲狀腺核素顯像及甲狀旁腺核素顯像檢查后,考慮甲功控制良好,無其他手術禁忌,遂在全身麻醉下行經皮腎鏡取石術并順利恢復出院。患者為治療甲狀腺及甲狀旁腺疾病入住筆者所在科室(普通外科)。查體:左側甲狀腺可觸及長徑約4 cm腫物,表面光滑,質中,右側未觸及明顯腫物。頸部超聲檢查(2017-11)提示:左葉可見一稍低回聲結節,大小約4.6 cm×3.9 cm×3.8 cm,邊界清楚,形態規則,可見較多血流信號,考慮甲狀腺濾泡腺瘤;未見異常腫大甲狀旁腺(圖1a);甲狀腺核素顯像(2017-11)見:甲狀腺位置正常,形態尚可,甲狀腺左葉結節為“熱結節” (圖1b);甲狀旁腺99Tcm-MIBI顯像(2017-11):早期相(圖1c)見甲狀腺區域雙側顯影,左葉區域可見明顯結節狀顯像劑濃聚區,右葉區域輕度條狀濃聚;延遲相(圖1d)見雙側顯影均無明顯減淡,考慮雙側甲狀旁腺增生,左側更為顯著。因此次入院前頸部超聲與甲狀旁腺99Tcm -MIBI顯象結果不符合,此次入院后再次復查頸部超聲(2018-1)發現:右側甲狀腺下極下方可見1.2 cm×0.9 cm×1.1 cm大低回聲區,考慮右下甲狀旁腺實性結節(圖1e),復查TSH為 5.76 mU/L(升高)。入院診斷:① PHPT,右下甲狀旁腺腺瘤,高鈣血癥;② 左側甲狀腺高功能腺瘤。
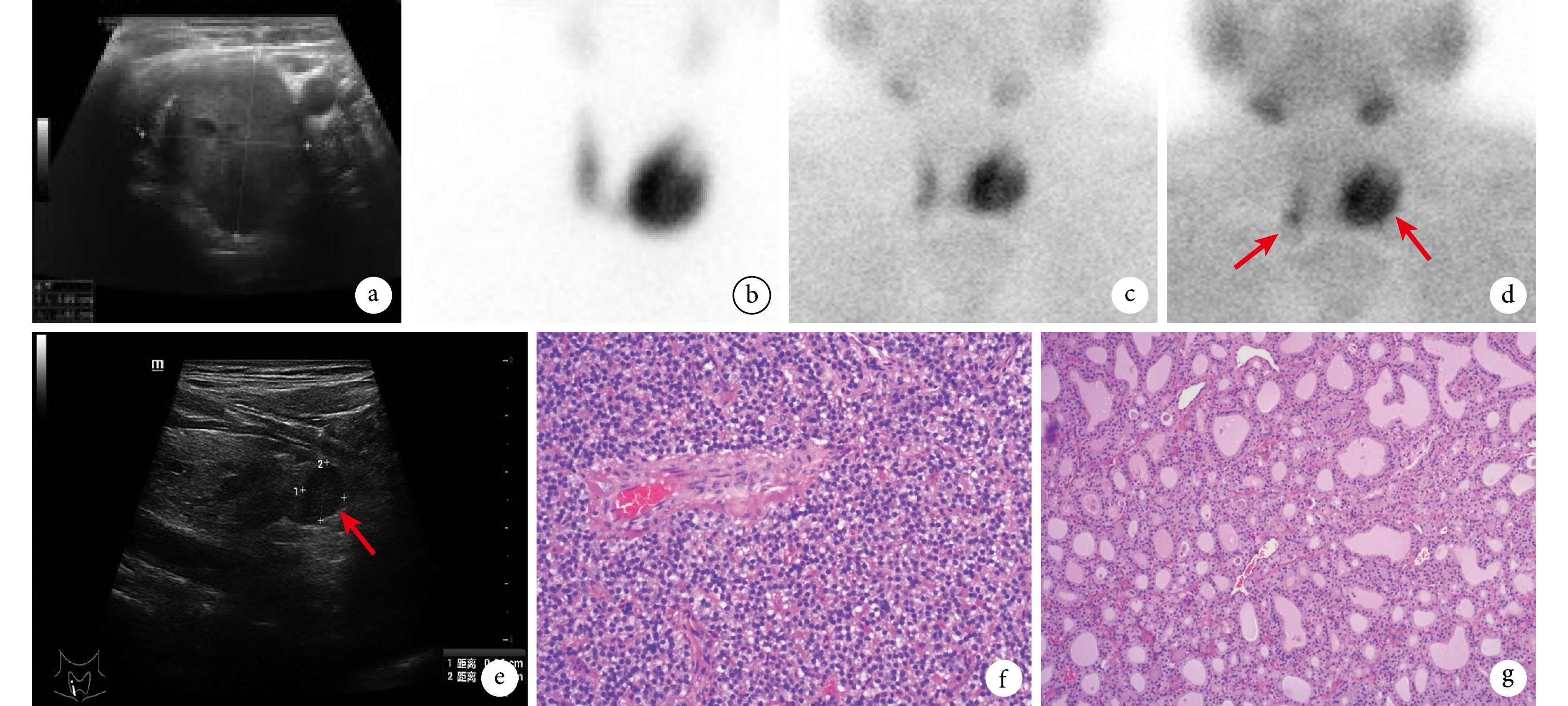 圖1
示患者術前影像學檢查及術后病理學檢查結果
圖1
示患者術前影像學檢查及術后病理學檢查結果
a:第1次頸部超聲檢查,甲狀腺左葉可見一稍低回聲結節,未見異常增大的甲狀旁腺;b:甲狀腺核素顯像,見左葉“熱結節” ;c、d:甲狀旁腺核素顯像,早期相(c)見甲狀腺區域雙側顯影,延遲相(d)見雙側顯影均無明顯減淡(箭頭所示);e:第2次頸部超聲檢查,見右甲狀腺下極下方有一1.2 cm×0.9 cm×1.1 cm 大低回聲(紅箭所指), 考慮右下甲狀旁腺實性結節;f、g:術后病理學檢查結果提示為右側甲狀旁腺腺瘤(f,HE ×200)和左側甲狀腺濾泡性腺瘤(g,HE ×100)
治療:因甲功藥物控制良好,甲狀旁腺瘤定位明確,故入院后第3天在全身麻醉下行右下甲狀旁腺瘤切除術+左側甲狀腺切除術。先行右下甲狀旁腺切除,術中抽血化驗切除前和切除后10 min 的PTH分別為243.3 ng/L和37.2 ng/L, 提示只有右側為甲狀旁腺病變,而左側為甲狀腺病變。術后病理學檢查證實:右側病變為甲狀旁腺腺瘤(圖1f),左側病變為甲狀腺濾泡性腺瘤(圖1g)。術后停用甲巰咪唑,順利出院。術后6周復查甲功、PTH及血鈣均在正常范圍內,未服藥。目前患者已術后5年,當地復查甲功、PTH、血鈣等均在正常范圍內。
2 討論
PHPT 和甲狀腺高功能腺瘤在我國均不是常見病,兩種疾病同時發生更為少見。有癥狀的PHPT[1]及體積較大的甲狀腺高功能腺瘤均是手術指征[2]。術前明確診斷是手術成功的關鍵。
對于甲亢的手術范圍,高功能腺瘤僅需切除患側甲狀腺,而Graves病引起的甲亢需要采用雙側甲狀腺大部分切除或雙側近全切的手術方式,所以術前務必鑒別或排除Graves病。患者最初有心慌、手抖等甲亢癥狀,甲狀腺功能檢查提示TSH降低、T3及T4升高,符合甲狀腺毒癥,另患者TRAb陰性,超聲檢查發現甲狀腺左葉單發實性包膜完整腫物,余甲狀腺回聲均勻無腫大,甲狀腺核素顯像提示左葉腫物為“熱結節” ,而非彌漫性攝取增高,故排除Graves病。另患者血鈣升高,雖甲亢也會加快骨代謝轉換率也可導致血鈣升高,但甲亢導致血鈣升高時PTH通常處于抑制狀態,PTH值通常正常或低于正常值,而該患者PTH明顯升高,故定性診斷符合甲狀旁腺功能亢進。 因甲狀旁腺位置變異較大,所以對于PHPT的治療,手術前的準確定位是手術成功的關鍵。頸部超聲和甲狀旁腺 99Tcm-MIBI核素顯像是最重要的定位方法,兩者聯合定位甲狀旁腺病變特異度高達99%[3]。但如果合并甲狀腺高功能結節,因99Tcm-MIBI的親腫瘤特性,并非甲狀旁腺腺瘤特異性攝取,往往導致99Tcm-MIBI呈假陽性結果[4],這可能會誤導手術。本例患者99Tcm -MIBI檢查提示雙側甲狀旁腺增生,但結合患者甲亢病史、初次超聲表現以及甲狀腺高锝酸鹽核素顯象表現為“熱結節” ,考慮到甲狀旁腺組織不會攝取高锝酸鹽,不難推斷出左側病變應為甲狀腺高功能腺瘤,而非異位甲狀腺內甲狀旁腺。另該患者首次頸部超聲檢查未發現異常甲狀旁腺,在99Tcm-MIBI提示下再次由經驗豐富的超聲醫生行“第二眼”超聲(second-look ultrasound)發現右側甲狀腺下方有異常增大的甲狀旁腺,超聲及99Tcm-MIBI同時陽性,可推斷右側病變為甲狀旁腺。
對于手術順序,我們的經驗是先行甲狀旁腺病變切除,再行甲狀腺病變切除,這樣可避免先行左側甲狀腺手術時損傷正常旁腺而影響對術中甲狀旁腺檢測的結果的判斷。該患者在切除右側病變10 min后抽取外周血測得的PTH值37.2 ng/L,較切除之前降低85%,說明成功切除了甲狀旁腺病變,可不必探查其他旁腺。在進行左側甲狀腺切除時,需要努力保護好正常甲狀旁腺,否則會導致嚴重的甲狀旁腺功能減退及低鈣血癥。
綜上,PHPT合并甲狀腺高功能腺瘤并不常見,因兩者均在99Tcm-MIBI檢查中呈現陽性結果,術前務必要結合病史及輔助檢查做出準確的診斷及定位,不要單純將高功能腺瘤當做異位甲狀旁腺病變切除而結束手術,必要時結合術中冰凍病理學檢查或術中PTH檢測來判斷甲狀旁腺病變是否切除。
重要聲明
利益沖突聲明:所有作者聲明均不存在利益沖突
作者貢獻聲明: 王雪瑋參與收集病例資料、搜索文獻并撰寫文章;欒好梅、羅斌和劉安陽參與該文章的審核和修改。
倫理聲明:本研究通過了北京清華長庚醫院醫學倫理委員會的審批,批文編號:23696-6-01。
原發性甲狀旁腺功能亢進(primary hyperpara-thyroidism,PHPT)及甲狀腺高功能腺瘤在我國均并不屬于常見病,兩者同時發生于同一患者則更為少見。另外,兩種疾病在99锝m-甲氧基異丁基異腈(99Tcm-methoxyisobutyl isonitrile,99Tcm-MIBI)核素顯象上都呈現陽性結果,如不仔細鑒別,容易誤導手術。筆者收治了1例PHPT合并甲狀腺高功能腺瘤患者,現將其診治過程報道如下。
1 病例資料
患者男,74歲,因“發現甲狀腺功能亢進(以下簡稱甲亢)3年,血鈣及甲狀旁腺激素(parathyroid hormone,PTH)升高2個月”于2018年1月收入院。患者入院前3年(2015年)出現手抖、心慌、食欲增大、脾氣急躁,否認突眼、失眠和體質量下降,就診于當地醫院,診斷“甲亢” ,未予治療(具體不詳)。入院前6個月(2017年7月)患者因腰部酸脹不適,診斷為“雙腎結石并右腎積水”擬行手術治療。術前檢查:促甲狀腺激素(thyroid-stimulating hormone,TSH)0.001 mU/L(降低,參考值0.27~4.20 mU/L),游離三碘甲狀腺原氨酸(free triiodothyronine,FT3)10.14 pmol/L (升高,參考值2.8~7.1 pmol/L),游離甲狀腺素(free thyroxine, FT4)30.13 pmol/L(升高,參考值11.5~22.7 pmol/L),促甲狀腺激素受體抗體(thyrotropin receptor antibody,TRAB)0.40 U/L (正常,參考值 <1.75 U/L )。故因甲亢未控制,存在麻醉及手術禁忌故未手術,囑先口服甲巰咪唑20 mg/d、1次/d繼續治療甲亢。規律治療3個月后患者自訴心慌和手抖癥狀明顯緩解,于當地復查甲狀腺功能(以下簡稱甲功)指標(未見化驗單),后甲巰咪唑減量至10 mg。入院前2個月(2017年11月)于筆者所在醫院泌尿外科住院治療腎結石及腎積水,住院后復查甲功: TSH 9.676 mU/L(升高),FT3?3.15 pmol/L, FT4 7.03 pmol/L(降低),另常規查全段甲狀旁腺激素(intact parathyroid hormone,iPTH)?377.6 ng/L (升高,參考值15.0~65.0 ng/L),血鈣?2.89 mmol/L(升高,參考值2.1~2.5 mmol/L),經內分泌科會診建議甲巰咪唑減量至5 mg繼續維持,完善頸部超聲、甲狀腺核素顯像及甲狀旁腺核素顯像檢查后,考慮甲功控制良好,無其他手術禁忌,遂在全身麻醉下行經皮腎鏡取石術并順利恢復出院。患者為治療甲狀腺及甲狀旁腺疾病入住筆者所在科室(普通外科)。查體:左側甲狀腺可觸及長徑約4 cm腫物,表面光滑,質中,右側未觸及明顯腫物。頸部超聲檢查(2017-11)提示:左葉可見一稍低回聲結節,大小約4.6 cm×3.9 cm×3.8 cm,邊界清楚,形態規則,可見較多血流信號,考慮甲狀腺濾泡腺瘤;未見異常腫大甲狀旁腺(圖1a);甲狀腺核素顯像(2017-11)見:甲狀腺位置正常,形態尚可,甲狀腺左葉結節為“熱結節” (圖1b);甲狀旁腺99Tcm-MIBI顯像(2017-11):早期相(圖1c)見甲狀腺區域雙側顯影,左葉區域可見明顯結節狀顯像劑濃聚區,右葉區域輕度條狀濃聚;延遲相(圖1d)見雙側顯影均無明顯減淡,考慮雙側甲狀旁腺增生,左側更為顯著。因此次入院前頸部超聲與甲狀旁腺99Tcm -MIBI顯象結果不符合,此次入院后再次復查頸部超聲(2018-1)發現:右側甲狀腺下極下方可見1.2 cm×0.9 cm×1.1 cm大低回聲區,考慮右下甲狀旁腺實性結節(圖1e),復查TSH為 5.76 mU/L(升高)。入院診斷:① PHPT,右下甲狀旁腺腺瘤,高鈣血癥;② 左側甲狀腺高功能腺瘤。
 圖1
示患者術前影像學檢查及術后病理學檢查結果
圖1
示患者術前影像學檢查及術后病理學檢查結果
a:第1次頸部超聲檢查,甲狀腺左葉可見一稍低回聲結節,未見異常增大的甲狀旁腺;b:甲狀腺核素顯像,見左葉“熱結節” ;c、d:甲狀旁腺核素顯像,早期相(c)見甲狀腺區域雙側顯影,延遲相(d)見雙側顯影均無明顯減淡(箭頭所示);e:第2次頸部超聲檢查,見右甲狀腺下極下方有一1.2 cm×0.9 cm×1.1 cm 大低回聲(紅箭所指), 考慮右下甲狀旁腺實性結節;f、g:術后病理學檢查結果提示為右側甲狀旁腺腺瘤(f,HE ×200)和左側甲狀腺濾泡性腺瘤(g,HE ×100)
治療:因甲功藥物控制良好,甲狀旁腺瘤定位明確,故入院后第3天在全身麻醉下行右下甲狀旁腺瘤切除術+左側甲狀腺切除術。先行右下甲狀旁腺切除,術中抽血化驗切除前和切除后10 min 的PTH分別為243.3 ng/L和37.2 ng/L, 提示只有右側為甲狀旁腺病變,而左側為甲狀腺病變。術后病理學檢查證實:右側病變為甲狀旁腺腺瘤(圖1f),左側病變為甲狀腺濾泡性腺瘤(圖1g)。術后停用甲巰咪唑,順利出院。術后6周復查甲功、PTH及血鈣均在正常范圍內,未服藥。目前患者已術后5年,當地復查甲功、PTH、血鈣等均在正常范圍內。
2 討論
PHPT 和甲狀腺高功能腺瘤在我國均不是常見病,兩種疾病同時發生更為少見。有癥狀的PHPT[1]及體積較大的甲狀腺高功能腺瘤均是手術指征[2]。術前明確診斷是手術成功的關鍵。
對于甲亢的手術范圍,高功能腺瘤僅需切除患側甲狀腺,而Graves病引起的甲亢需要采用雙側甲狀腺大部分切除或雙側近全切的手術方式,所以術前務必鑒別或排除Graves病。患者最初有心慌、手抖等甲亢癥狀,甲狀腺功能檢查提示TSH降低、T3及T4升高,符合甲狀腺毒癥,另患者TRAb陰性,超聲檢查發現甲狀腺左葉單發實性包膜完整腫物,余甲狀腺回聲均勻無腫大,甲狀腺核素顯像提示左葉腫物為“熱結節” ,而非彌漫性攝取增高,故排除Graves病。另患者血鈣升高,雖甲亢也會加快骨代謝轉換率也可導致血鈣升高,但甲亢導致血鈣升高時PTH通常處于抑制狀態,PTH值通常正常或低于正常值,而該患者PTH明顯升高,故定性診斷符合甲狀旁腺功能亢進。 因甲狀旁腺位置變異較大,所以對于PHPT的治療,手術前的準確定位是手術成功的關鍵。頸部超聲和甲狀旁腺 99Tcm-MIBI核素顯像是最重要的定位方法,兩者聯合定位甲狀旁腺病變特異度高達99%[3]。但如果合并甲狀腺高功能結節,因99Tcm-MIBI的親腫瘤特性,并非甲狀旁腺腺瘤特異性攝取,往往導致99Tcm-MIBI呈假陽性結果[4],這可能會誤導手術。本例患者99Tcm -MIBI檢查提示雙側甲狀旁腺增生,但結合患者甲亢病史、初次超聲表現以及甲狀腺高锝酸鹽核素顯象表現為“熱結節” ,考慮到甲狀旁腺組織不會攝取高锝酸鹽,不難推斷出左側病變應為甲狀腺高功能腺瘤,而非異位甲狀腺內甲狀旁腺。另該患者首次頸部超聲檢查未發現異常甲狀旁腺,在99Tcm-MIBI提示下再次由經驗豐富的超聲醫生行“第二眼”超聲(second-look ultrasound)發現右側甲狀腺下方有異常增大的甲狀旁腺,超聲及99Tcm-MIBI同時陽性,可推斷右側病變為甲狀旁腺。
對于手術順序,我們的經驗是先行甲狀旁腺病變切除,再行甲狀腺病變切除,這樣可避免先行左側甲狀腺手術時損傷正常旁腺而影響對術中甲狀旁腺檢測的結果的判斷。該患者在切除右側病變10 min后抽取外周血測得的PTH值37.2 ng/L,較切除之前降低85%,說明成功切除了甲狀旁腺病變,可不必探查其他旁腺。在進行左側甲狀腺切除時,需要努力保護好正常甲狀旁腺,否則會導致嚴重的甲狀旁腺功能減退及低鈣血癥。
綜上,PHPT合并甲狀腺高功能腺瘤并不常見,因兩者均在99Tcm-MIBI檢查中呈現陽性結果,術前務必要結合病史及輔助檢查做出準確的診斷及定位,不要單純將高功能腺瘤當做異位甲狀旁腺病變切除而結束手術,必要時結合術中冰凍病理學檢查或術中PTH檢測來判斷甲狀旁腺病變是否切除。
重要聲明
利益沖突聲明:所有作者聲明均不存在利益沖突
作者貢獻聲明: 王雪瑋參與收集病例資料、搜索文獻并撰寫文章;欒好梅、羅斌和劉安陽參與該文章的審核和修改。
倫理聲明:本研究通過了北京清華長庚醫院醫學倫理委員會的審批,批文編號:23696-6-01。