急性胰腺炎并發癥多、花費巨大、重癥病死率高。合并肺、腎、心多器官功能障礙,局部并發積液壞死感染和后期恢復是疾病進展的關鍵節點和環節。中醫藥治療急性胰腺炎得到國內公認。早期,基于中醫“熱病”理論形成了急性胰腺炎熱病觀的證候期分類。近年研究表明單純依賴“熱病”理論過度苦寒通下可能加重病情。筆者結合急性胰腺炎病理生理過程的臨床實際,在張再良教授提出的熱病四分法臨床診療格局基礎上提出了寒溫統一論治急性胰腺炎的方法。該方法可覆蓋急性胰腺炎疾病全程,關注早期器官損傷的治療和局部并發癥與疾病恢復期的管理,強調整體性視角、個性化治療策略、對疾病演變的跟蹤以及恢復期的關注,是急性胰腺炎創新診療的臨床新路徑及中醫藥在危急重癥治療應用中的典范。
引用本文: 蘇杭, 唐文富. 寒溫統一論治急性胰腺炎. 中國普外基礎與臨床雜志, 2024, 31(2): 134-139. doi: 10.7507/1007-9424.202401014 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
急性胰腺炎(Acute pancreatitis,AP)是消化系統的難治性疾病。重癥急性胰腺炎(severe acute pancreatitis,SAP)起病急、病情重、發展迅速,SAP早期持續多器官功能衰竭、后期胰腺壞死感染等局部并發癥是患者死亡的主要原因,病死率高達20%~40%[1-2]。四川大學華西醫院采用中西醫結合治療AP主要基于AP的炎癥反應和中醫“熱病”理論,形成了AP熱病觀的證候分類。但筆者在臨床實踐中發現基于“熱病”理論的一味早期攻下可能加重AP病情,由此反思AP陽明腑實證的溫病屬性或傷寒屬性;同時,傳統衛氣營血辨證沒有基于早期器官功能衰竭和后期局部并發癥進行精準辨證,對后期恢復治療階段也需強化。因此,筆者在張再良教授提出“在熱病中形成四分法臨床診療格局”即疾病全程、器官損傷和局部并發癥的基礎上,建立了寒溫統一的AP辨證論治體系,以求進一步發揮中醫藥的AP治療優勢。
1 AP早期攻下的時機與陽明腑實證的寒溫屬性
中醫學認為AP發病多與過食肥甘厚味、飲食不節或肝郁氣滯、肝膽濕熱、蛔蟲內擾、氣滯不通、橫逆犯胃致腑氣不通、熱結胃腸有關,病位多在肝、膽、脾、胃,并涉及肺、心、腦、腸等多數臟器[3],其病機是瘀結蘊阻、腑氣不通[4],并有滯、熱、瘀三個關鍵環節,氣滯、熱毒、血瘀相互搏結。中西醫結合治療AP始于20世紀60年代[5],臨床多在西醫常規治療的基礎上聯合中醫藥通里攻下治療,多年來各界醫家根據自身的臨床經驗對AP的辨證分型各有所云,辨證方法也各有所長。早期,四川大學華西醫院中西醫結合科在蔣俊明教授指導下將辨證論治與傳統“熱病”理論相結合,把AP分為氣分、血分、臟衰、恢復四期,根據主要病機“陽明腑證、不通則痛”而屬溫病,采用“通腑泄熱、益活清下”為主要治法,取得了一定療效[6-8]。但近年來筆者在臨床實踐中發現—基于溫病陽明而使用大承氣湯早期通下可能加重AP患者的病情:早期攻下后,部分SAP患者早期口服中藥后腹脹腹痛、惡心嘔吐加重;動物實驗也證實,造模后早期給藥大承氣湯組的實驗大鼠淀粉酶、脂肪酶、IL-6升高,肺、腸、胰病理損傷加重[9-10]。因此,筆者反思AP早期陽明腑實證的溫病屬性。
說法有云:“傷寒陽明下不厭遲,溫病陽明下不厭早”,在使用下法的時機上傷寒與溫病有所不同,《傷寒論》謹慎使用下法,多在表證全罷、邪入陽明形成腸腑內結時使用;而溫病由于病機熱郁,追求早下早解。但如若臨床治療AP時不能區分陽明腑實證的傷寒溫病屬性,全部基于溫病陽明屬性早期大量使用下法就可能造成胃氣脾陽受損、病情加重。單純基于熱病理論的傳統衛氣營血辨證,沒有關注各個器官功能衰竭,沒有解決局部并發癥問題,也難以基于器官功能狀態進行辨證,更難以結合局部并發癥進行中醫藥治療,這是由于SAP臨床表現復雜多樣,早期、中期和后期各不相同的中醫證候多樣性所決定的。所以,筆者在嘗試明辨AP早期寒溫屬性的基礎上,結合其疾病病理生理過程而進一步拓展為寒溫統一的創新辨證方法,以解決AP全程辨證論治標準化、早期器官損傷、后期并發癥和恢復期難題。
2 以六經辨證為基礎的寒溫統一熱病四分法
傷寒、溫病學派爭鳴可追溯至漢末魏晉時期,并在明清之際得到顯著發展[11]。而寒溫統一則是基于對傷寒、金匱、溫病三大中醫熱病學說的深入研究與實踐應用。從古至今,中醫的熱病學說經歷了從單一到復雜的演變過程,早期的《傷寒論》以六經辨證為主的脈證并治,闡述了外感疾病的傳變過程、治療原則和方法,它為后世熱病的治療提供了基礎,并拓展為各科疾病的辨證論治基礎,即所謂“傷寒六經鈐百病”。《金匱要略》重在關注氣血津液瘀血等病癥,代表雜病理論開始形成,將原有的傷寒論治拓展至更廣泛的內傷病癥,反映對于臨床疾病多樣性的認識。到了明清時期,隨著瘟疫溫病的流行,《傷寒論》中的辛溫發散方藥用之于溫熱病無效,醫家們開始從《傷寒論》的“太陽病,發熱而渴,不惡寒者,為溫病。.......風溫之為病,脈陰陽俱浮”,開始思考并重視溫熱類疾病,認識到不同于傷寒的獨特性,逐步形成了溫病理論[12]。仲景的六經辨證法,根植于《傷寒論》,為傷寒外感病變和后世各種疾病提供了系統的治療架構。此法經歷了從理論到臨床應用的轉化,并在《金匱要略》中得到細化與豐富,以適應雜病治療的需求。在溫病治療領域,六經辨證法又經由創新性的調整與拓展,融入衛氣營血和三焦理論中,進一步綜合形成適應性更廣的治療原則。此外,對癥狀的及時緩解與治療在金匱雜病的治療法則中也被加以重視,體現了治療策略的多元化與靈活性。
傷寒、溫病一脈相承,但歷代一家爭論不止。近代萬友生等名家鼓勵寒溫統一,將《傷寒雜病論》、溫病理論與方藥統一起來,運用于臨床。寒溫統一論的提出,不僅是對過去醫家醫著中繁雜理法方藥的整理工作,更是一次對傳統中醫理論與現代臨床實踐相結合的嘗試。它強調的是無論傷寒、金匱還是溫病,都源于同一臨床診療的實踐,都是熱病治療體系的不同表現形態。通過這種一體化的觀點,寒溫統一論試圖尋找三者之間的共同規律,并為臨床提供了一種更加全面、系統的論治方法。依據寒溫統一的原則,張再良教授將傷寒、金匱、溫病在熱病四分法下融會貫通,形成了一套完整的臨床診療框架[13]。這種分類進一步清晰了疾病不同階段的臨床應用與管理,每一部分都有其獨特的病癥特點和治療策略,這使得傳統的三大臨床經典—傷寒、金匱、溫病構成了一個緊密相連的整體。筆者將此思想拓展應用于AP,以完善AP的“熱病觀”理論,推動中醫經典在臨床的創新性應用。
3 熱病四分法臨床診療格局
寒溫統一的熱病四分法旨在提供一種綜合臨床表現、治療原則和疾病演變過程的辨證框架。具體來說,熱病四分法包括正傷寒、雜傷寒、類傷寒和后傷寒。
正傷寒(六經辨治基礎):立足于《傷寒論》的六經辨證理論,將傷寒按照太陽、陽明、少陽、太陰、少陰、厥陰的六經傳變規律進行辨證論治,構成熱病四分法的基礎。筆者將《傷寒論》用于AP的全程辨證論治,但從陽明病開始,而不同于傷寒從太陽病開始。
雜傷寒(金匱要略):涉及氣血津液瘀血等雜病的治療,即非典型傷寒癥狀的處理。這包括各種并發癥如痙、濕、暍、百合、狐惑、陰陽毒、痰飲、水氣、婦人病等,這些通常需要更加個體化的治療方案,反映了六經辨治法在臟腑氣血層面的細化應用。筆者臨床中運用其治療AP合并的腹腔積液、胸腔積液、壞死、感染、出血、腸瘺等局部并發癥。
類傷寒(溫病):在傷寒理論基礎上發展出的疾病鑒別診斷分類,對溫病進行特別的辨證和治療補充。包括風溫、春溫、暑溫、暑濕、濕溫、秋燥、伏暑等各種病型,此時六經辨證法變通為衛氣營血辨證,體現在治療策略上的變化和適應。筆者將傷寒、溫病結合運用于AP合并感染、發熱、膿毒癥等的治療,并在溫病陽明基礎上,結合“陽明溫病、下之不通,其證有五”和“溫病死狀,不越五條”,進一步細化SAP合并不同器官損傷的辨證論治。
后傷寒(瘥后):關注疾病恢復期的治療,即疾病經過初步治療后,對于后期傷津耗液、損陰傷陽而影響不同器官的氣血陰陽失調進行恢復性調治,以促進疾病后期氣血陰陽的恢復、防止復發。
寒溫統一的熱病四分法用于AP的臨床辨證論治,體現了中醫治療方法的連續性與統一性,即使在不同階段和類型的疾病中,也能看到從六經辨證法衍生出的診療思想。這種分類方法有助于我們全面理解疾病全程、關注器官損傷及局部并發癥,也注重后期陰陽氣血虧損的恢復,從而在臨床實踐中更精準地選擇治療策略。
4 基于寒溫統一的AP辨證論治體系
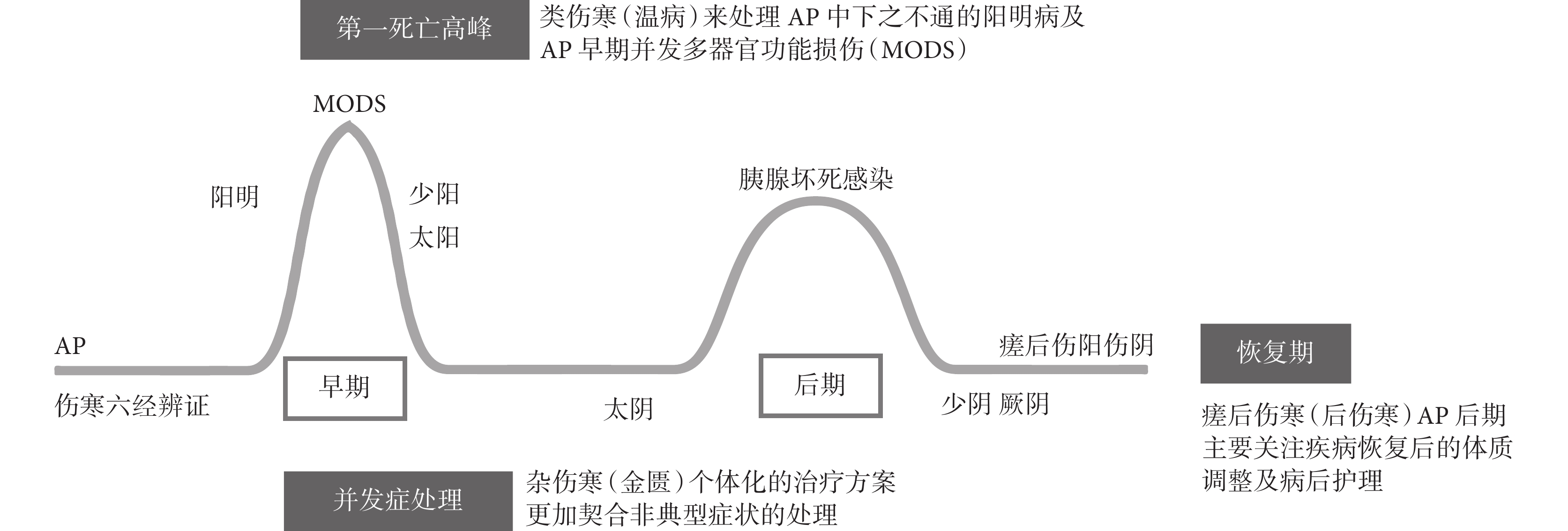
AP的病程分為早期(≤2周)和后期(>2周)。SAP早期以全身炎癥反應綜合征(systemic inflammatory response syndrome,SIRS)和器官功能障礙為主,后期則以持續的SIRS、器官功能衰竭和局部并發癥為特點,SAP的兩個死亡高峰分別在早期持續性器官功能損傷和衰竭及后期胰腺壞死感染。明確SAP全身炎癥反應損傷全身、胰腺積液-囊腫-壞死-感染等局部并發癥,肺、腸、心、腎損傷等全身并發癥和后期恢復四個關鍵節點的核心病機及演變規律,進行精準辨治則尤為重要。將AP的病程與熱病四分法結合考慮,可以發現它們之間的緊密聯系。首先,AP全程的變化可以通過正傷寒的六經傳變理念來解釋,這涉及到AP從初期陽明腑實證到后期少陰病、太陰病和厥陰病三陰病變的逐步演變。其次,AP的局部并發癥與金匱雜傷寒的治療思想相吻合,著重于處理具體的局部并發癥。第三,AP伴隨的多器官損傷、發熱、膿毒癥等癥狀適合采用類傷寒溫病的治療方法,或傷寒、溫病結合而寒溫統一。最后,AP后期涉及的傷寒傷陽和溫病傷陰情況,符合瘥后傷寒的治療原則,如圖1 所示。這些觀點反映了中醫藥對于SAP疾病全程治療的綜合和動態視角。AP患者病情輕重不一,或兼有合并癥,病證復雜,一方一藥不能解決全部問題,寒溫統一的熱病四分法為AP的治療提供了一個全面、系統的診療框架,有助于以中西醫結合的方式更好地理解疾病全程,并制定有效的治療計劃。
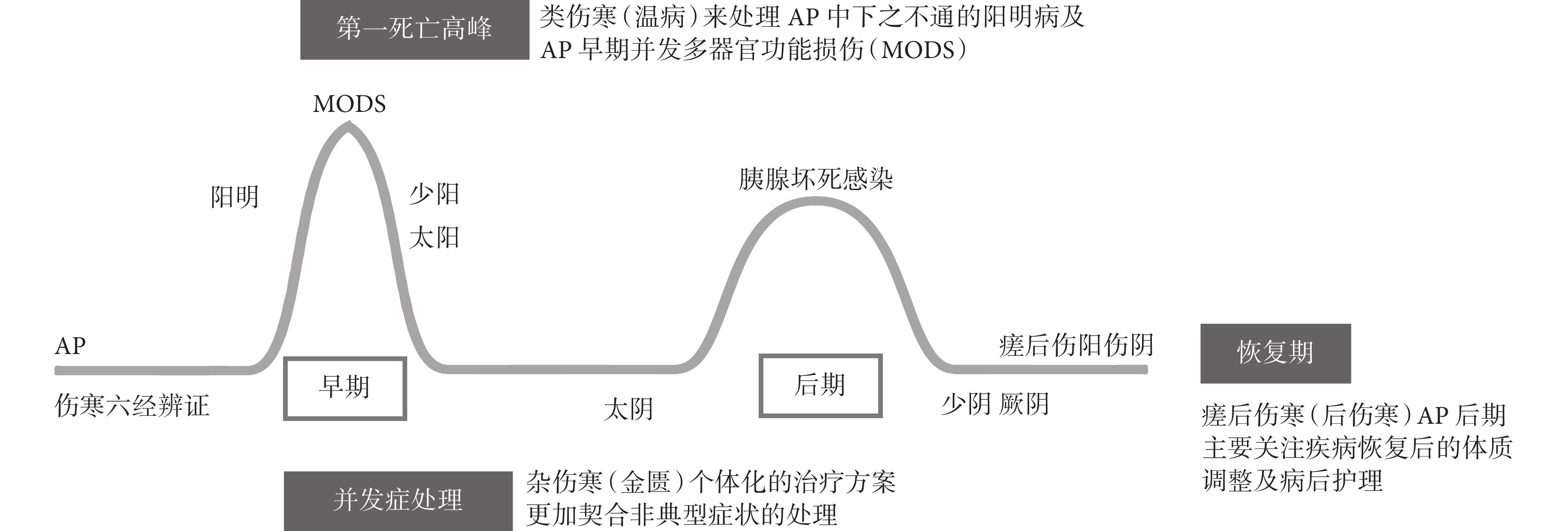 圖1
寒溫統一的熱病四分法在AP中的應用
圖1
寒溫統一的熱病四分法在AP中的應用
4.1 正傷寒—AP六經辨證體系的基礎
運用《傷寒論》進行AP的全程辨證,多從陽明病開始,后期至太陰里虛寒。AP的六經辨證可歸納如下:早期見陽明腑實證的痞滿燥實堅等而使用承氣類方;合并膽道疾病者,出現少陽病或少陽陽明合病的口苦、口干、腹脹、便秘等,選擇小柴胡湯、大柴胡湯等;太陽蓄水或蓄血證的腹水腫脹、腹腔出血、口渴、小便不利等,選擇五苓散、桃核承氣湯;病程中出現太陰病的納差腹脹、大便稀溏等而選擇茯苓飲、參苓白術散、理中湯或補中益氣湯、升陽益胃湯等;病程中見少陰病的神差欲寐、小便不利、怕冷,或真寒假熱、脈微細等表現,選擇四逆湯、桂枝加附子湯、真武湯等;臨床最常見的是后期寒熱錯雜、虛實夾雜的厥陰病,或并發感染、彌散性血管內凝血等,常用柴胡桂枝干姜湯、烏梅丸等。
同時,早期需要尤其關注陽明病、陽明腑實證。寒溫焦點,即在陽明,如若在陽明腑實這一關鍵病機點寒溫未分一概清熱通下則會造成胃氣受損、病情加重。《素問·太陰陽明論》中提到陽明為表,是五臟六腑之海,負責行氣于三陽,這一理論成為了后世醫家探討寒溫轉化的理論基礎。寒邪內傳,往往先侵犯足陽明經,再由胃傳至腸,導致大便燥結,由此認為傷寒之邪最終傳入陽明而化熱。余根初、陸九芝、張錫純等醫家均將陽明作為傷寒與溫病轉化的關鍵,認為傷寒在陽明階段轉為溫病[14]。因此,無論是傷寒還是溫病,陽明經都是外邪傳變入內的首要階段和必經之路,診療尤為關鍵,使用寒溫統一的辨證方法可以進一步避免一味使用下法而耗傷患者陽氣和津液。
4.2 雜傷寒—AP局部并發癥辨證思路
AP可能合并積液、出血、壞死、感染、胰瘺等多種并發癥,雜傷寒(金匱)涉及多種雜病的治療,個體化的治療方案更加契合非典型癥狀的處理。如發病前的暴飲暴食可能導致食積,可以使用大承氣湯或保和丸進行治療。① 瘀血阻滯:胸腹腔或盆腔積液、胰腺壞死或出血等癥狀,而見舌質紫暗,舌下絡脈淤暗腫大時,表示瘀血明顯,可采用桂枝茯苓丸、當歸芍藥散、膈下逐淤湯等方劑。水濕表現為上腹部積液,可用枳術湯或桂枝去芍藥加麻黃附子細辛湯。見太陰水氣痰飲癥狀而心慌心悸、舌淡嫩、苔白水潤,可用苓桂系列方劑。患者病程中出現黃疸,可能由膽道感染或胰頭水腫壞死壓迫引起,適宜使用茵陳蒿湯、茵陳五苓散等。針對胰腺壞死或積液等,累及左側結腸旁溝積液而見左側腹脹滿疼痛,或合并刺痛,舌質瘀暗者,可使用桂枝茯苓丸。對于盆腔積液,小便頻數而口渴,飲不解渴者,可用五苓散;小便正常但小腹脹滿疼痛或壓痛者,可選用抵擋丸或抵擋湯。若小腹急結疼痛,不可觸摸,甚至合并神志異常者,可考慮桃核承氣湯。對于積液包裹形成的假性囊腫,在上述瘀血辨證基礎上,可選擇鱉甲、牡蠣、三七粉或水蛭粉、化鐵丸以軟堅散結。臨床需要注意的是,活血化瘀的使用應在尺脈不弱時大膽應用,尤其是尺脈有力時效果最佳。如果尺脈弱,應先考慮其他方法,如除濕、養血、益氣、養陰,待尺脈旺盛時再加強活血治療。② 水飲積聚:多表現為胸腔積液、胰周積液,舌質不暗,舌下不瘀,舌淡白或嫩,苔水滑,脈沉而雙弦,或兩側沉弦而緊。針對痰飲悸動,可選用苓桂系列,胸中逆滿或氣上沖胸時使用茯苓桂枝白術甘草湯;心下悸動時選用茯苓甘草湯;臍下悸動則用茯苓桂枝甘草大棗湯。對于腹腔積液,舌淡苔白而水滑,左寸浮弱或左尺浮弱,或雙尺沉弱無力的情況,可用五苓散或真武湯;合并瘀血者加桂枝茯苓丸;咽干癢、煩躁、口渴、小便不利時用豬苓湯;腹部、腰肋部水腫腫脹時,用防己黃芪湯。胸水可以加用葶藶大棗瀉肺湯、茯苓杏仁湯,同時可配合外敷六合丹和芒硝。此外,對于網膜囊或胰周包裹性積液,需要仔細辨證論治,若舌下絡脈正常,參照“心下堅,大如盤,邊如旋杯”,用桂枝甘草麻黃生姜大棗細辛附子湯;但若“心下堅,大如盤,邊如旋盤,水飲所作”,則用枳術湯。③ 黃疸:在治療AP引起的黃疸時,應首先識別膽道梗阻的潛在原因,如胰頭腫瘤、十二指腸或膽管腫瘤,以及胰頭的水腫或膿腫造成的膽總管壓迫。在選擇中藥時,應以瘀熱為主,不可太過苦寒,多用溫藥,同時注意分清寒熱虛實、表里。里實熱:茵陳蒿湯;里虛寒:茵陳五苓散、茵陳術附湯;肌腠間、半表里:梔子柏皮湯;郁在表:麻黃連翹赤小豆湯。
4.3 類傷寒—溫病理論指導AP早期MODS
在前述辨證論治基礎上,可利用《溫病學》類傷寒思想來處理SAP臨床中“下之不通”的五個陽明病及AP早期并發MODS的第一死亡高峰。在這一階段,治療聚焦于AP引起的嚴重系統性問題,即熱病四分法類傷寒階段的溫病處理。
在正傷寒的六經辨證基礎上筆者提出了“寒溫焦點,即在陽明”,陽明腑實證是AP關鍵的病機點,陽明腑實證是五臟損傷的源頭。若陽明腑實證下之不通就可能進一步誘發全身MODS—陽明溫病,下之不通,其證有五:腸、肝,陽明腑實兼氣陰兩傷證;肺,陽明腑實兼痰熱阻肺證;腎,陽明腑實兼腸液虧虛證;心,陽明腑實兼小腸熱盛證;腦,陽明腑實兼熱入心包證。① 腸、肝損傷:如通下不及時或由于邪熱導致的氣陰受損,應用新加黃龍湯;肝臟損傷則根據瘀熱情況,選用大柴胡湯和茵陳蒿湯加減。② 急性肺損傷:若通下不暢、肺部感染或合并急性呼吸窘迫綜合征時,可出現喘促、痰涎壅滯、肺氣不降的情況,應用宣白承氣湯以肺腸同治。③ 急性腎損傷:在積極適應中藥行氣通腑治療以降低腹內壓、減輕腎臟受壓以保證腎臟灌注同時,可以六合丹或芒硝外敷腰肋部以促進腹膜后腎周圍積液吸收;應用五苓散潔凈腑以利尿、促進腎臟功能的恢復。必要時配合連續性腎臟替代治療以保護腎臟。若通下不暢,繼發急性腎損傷津液不足、無水舟停者,間服增液湯,再不下者,增液承氣湯主之。④ 急性心損傷:對于急性心臟損傷的治療,可用導赤散,當出現“陽明溫病,下之不通,小便赤痛,心煩極渴,左尺脈牢堅”的情況時,則可按照合用大承氣湯之意,選擇導赤承氣湯以二腸同治。⑤ 胰性腦病:AP期間出現神經精神癥狀,早期臨床“下之不通,神昏譫語、大便秘結,邪閉心包,神昏舌短,內竅不通,飲不解渴者”,方以牛黃承氣湯而陽明經腑同病同治。后期的胰性腦病多為痰飲瘀血:若舌質暗、瘀血為主、寸脈澀或沉遲,方以補陽還五湯或合用通竅活血湯;若見胸悶惡心,舌苔厚膩,痰飲為主,寸脈浮弦或浮滑,方以滌痰湯、小陷胸湯;若患者神志異常,或狂言譫語,盆腔積液,小腹脹滿疼痛,雙尺脈緊弦,方以抵擋丸/桃核承氣湯加減。
另AP病程中常見發熱,需要明確僅僅是炎癥反應,還是合并了感染、膿毒癥等。臨床可六經辨證結合溫病衛氣營血辨證進行綜合治療。① 太陽病:癥見發熱、出汗、惡風、不口渴、脈浮弱,方以桂枝湯。② 少陽病:癥見惡心、寒熱往來、口苦咽干、舌淡紅苔薄白、脈細弦,方以小柴胡湯。熱甚口渴心煩者:方以小柴胡加石膏湯。少陽陽明合病:方以大柴胡湯。③ 陽明病:癥見發熱為主,無明顯寒戰,以午后高熱為特點,伴汗出、口渴、小便黃、舌紅、苔黃干等,右寸關脈洪大或洪數,偶見神志異常,或出血,方以白虎湯、清營湯、犀角地黃湯合方應用。夜間發熱,舌紅或絳紫,苔少,左脈細數,方以青蒿鱉甲湯加減,注意與升陽散火湯證鑒別。高熱伴寒戰汗出,或CT提示腹腔感染或胰周膿腫,雙寸關脈浮滑而數,方以大黃牡丹皮湯或仙方活命飲加減。患者若以一身困重、胸悶不饑、大便不爽、舌苔黃厚膩、右寸關脈滑數等濕熱表現為主,根據濕熱輕重,分別選擇三仁湯、甘露消毒丹或茵陳蒿湯;伴心煩失眠,左關脈滑數,方以黃連溫膽湯或千里流水湯。低熱多汗,心胸煩悶,氣逆欲嘔,口干喜飲,或虛煩不寐,舌紅苔少,右寸關脈浮數而無力,方以竹葉石膏湯;脈浮而促、無汗者,當用溫病學減味竹葉石膏湯。以困重發熱、脘悶便溏,納差乏力,但頭汗出,白天汗出為主,舌紅苔黃或黃膩,雙關脈滑或左關脈浮滑為主者,方以茵陳蒿湯。④ 太陰病:癥見低熱,無畏寒寒戰,伴少氣懶言、納差便溏,舌淡苔薄,右脈沉弱無力,右寸或兩寸明顯為氣虛發熱,方以補中益氣湯以甘溫除大熱。腹中局部灼熱,精神怠惰、面色慘淡、大便稀溏,方以升陽益胃湯。四肢火燎,咽喉疼痛,脈右關沉弦而數,是有郁熱,方以升陽散火湯。⑤ 少陰病:癥見發熱畏寒、舌淡嫩或青紫,脈沉弱,左寸右尺明顯,方以四逆湯。⑥ 厥陰病:后期陰虛夾濕,夜間發熱,口臭口苦,舌苔黃厚膩有裂紋,左脈細弱或細數,右關脈浮滑,方以甘露飲加減。疾病中后期,經早期治療后,患者寒熱往來,口渴心煩,頭汗胸滿,小便不利,右關弦大于左,方以柴胡桂枝干姜湯和當歸芍藥散。
4.4 瘥后傷寒—AP后期調養
瘥后傷寒(后傷寒)指AP后期及日常調護階段。這一階段主要關注于疾病恢復后的體質調整和病后護理,瘥后傷寒的治療不僅包括對具體癥狀的應對,更要注重患者陰陽氣血的損傷。這可能包括通過中藥、飲食調整、生活方式改變等手段,來增強體質、調節臟腑功能和促進整體健康的恢復。
在AP的瘥后期調養中,筆者提倡寒溫分論,寒溫分論指區分傷寒與溫病對身體的影響,即寒邪損傷陽氣,溫邪損傷陰液。瘥后病變可表現為水腫、瘡瘍、瘺管形成、盜汗、食欲減退、下血、唾液過多、月經不調、脫發等。
熱病恢復期要注意傷津耗氣的問題,特別是胃的氣陰損傷,此時,應避免食用油膩、煎炸食物,同時也不可過量飲食,以免助長內在邪熱,導致病情復發。在溫病理論中,溫病先從上焦傳至中焦,表現為陽明病和太陰病,最終影響下焦,導致肝腎受損,治療時應兼顧驅余邪和扶正氣的策略。溫病耗傷陰液始上焦而寸:肺胃陰傷,方選沙參麥冬湯;心血虧虛,心中悸動,方選復脈湯/天王補心丹。傳中焦而關:邪熱耗傷胃陰,方選益胃湯;通瀉太過、耗傷脾陰,右脈關沉細數,方選益脾湯;肝血虧虛,方選四物湯;肝陰不足,方選一貫煎;肝陽不升,合補肝散。入下焦而尺:耗傷腎陰,或夾濕,方選六味地黃丸、甘露飲;肝血虧虛,或肝陰不足,方選四物湯、一貫煎;心血虧虛,心中悸動,方選復脈湯;血虛動風,手足蠕動,方選三甲散、三甲復脈湯。
《傷寒論》第三百九十八條原文載“病人脈已解,而日暮微煩。以病新差,人強與谷,脾胃氣尚弱,不能消谷,故令微煩。損谷則愈。”即當患者的病情已有所好轉,脈象恢復正常,但在夜晚有輕微的不適感,這通常是因為患者脾胃功能尚弱,還不足以完全消化食物導致傍晚時分發煩。因此,傷寒恢復期,我們在飲食方面也應尤其注意,如可以嘗試中午進食脂餐,晚餐保持清淡、量少,以避免加重脾胃負擔,預防脾胃氣虛引起的消化不良問題。在傷寒理論中,需強調對陽氣的保護:早期苦寒耗傷心陽,方選桂枝甘草湯、桂枝甘草龍牡湯;損傷肺陽,方選甘草干姜湯;耗傷胃陽,方選茯苓甘草湯;耗傷中氣,方選參苓白術散/補中益氣湯、升陽益胃湯;中焦陽氣耗傷,方選理中湯;損傷肝陽,方選當歸四逆湯;損傷腎陽,方選四逆湯。
總之,寒溫統一的熱病四分法提供了中西醫結合治療AP的全面框架,其包含了疾病全程的傷寒六經辨證、局部并發癥的金匱雜病臟腑辨證及器官損傷的溫病衛氣營血辨證。這種方法強調整體性視角、辨證論治,適用于AP的多階段和多系統特性。它能有效追蹤AP疾病演變過程,關注并發癥管理和恢復期調理,同時強調疾病預防和整體健康促進。寒溫統一的AP論治法代表了四川大學華西醫院中西醫結合治療AP的先進模式,不僅在中西醫結合治療AP 的發展中占據了一席之地,同時進一步證明了中醫藥在臨床危急重癥治療應用中的價值和潛力。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:蘇杭撰寫本文;唐文富進行文章修改。
急性胰腺炎(Acute pancreatitis,AP)是消化系統的難治性疾病。重癥急性胰腺炎(severe acute pancreatitis,SAP)起病急、病情重、發展迅速,SAP早期持續多器官功能衰竭、后期胰腺壞死感染等局部并發癥是患者死亡的主要原因,病死率高達20%~40%[1-2]。四川大學華西醫院采用中西醫結合治療AP主要基于AP的炎癥反應和中醫“熱病”理論,形成了AP熱病觀的證候分類。但筆者在臨床實踐中發現基于“熱病”理論的一味早期攻下可能加重AP病情,由此反思AP陽明腑實證的溫病屬性或傷寒屬性;同時,傳統衛氣營血辨證沒有基于早期器官功能衰竭和后期局部并發癥進行精準辨證,對后期恢復治療階段也需強化。因此,筆者在張再良教授提出“在熱病中形成四分法臨床診療格局”即疾病全程、器官損傷和局部并發癥的基礎上,建立了寒溫統一的AP辨證論治體系,以求進一步發揮中醫藥的AP治療優勢。
1 AP早期攻下的時機與陽明腑實證的寒溫屬性
中醫學認為AP發病多與過食肥甘厚味、飲食不節或肝郁氣滯、肝膽濕熱、蛔蟲內擾、氣滯不通、橫逆犯胃致腑氣不通、熱結胃腸有關,病位多在肝、膽、脾、胃,并涉及肺、心、腦、腸等多數臟器[3],其病機是瘀結蘊阻、腑氣不通[4],并有滯、熱、瘀三個關鍵環節,氣滯、熱毒、血瘀相互搏結。中西醫結合治療AP始于20世紀60年代[5],臨床多在西醫常規治療的基礎上聯合中醫藥通里攻下治療,多年來各界醫家根據自身的臨床經驗對AP的辨證分型各有所云,辨證方法也各有所長。早期,四川大學華西醫院中西醫結合科在蔣俊明教授指導下將辨證論治與傳統“熱病”理論相結合,把AP分為氣分、血分、臟衰、恢復四期,根據主要病機“陽明腑證、不通則痛”而屬溫病,采用“通腑泄熱、益活清下”為主要治法,取得了一定療效[6-8]。但近年來筆者在臨床實踐中發現—基于溫病陽明而使用大承氣湯早期通下可能加重AP患者的病情:早期攻下后,部分SAP患者早期口服中藥后腹脹腹痛、惡心嘔吐加重;動物實驗也證實,造模后早期給藥大承氣湯組的實驗大鼠淀粉酶、脂肪酶、IL-6升高,肺、腸、胰病理損傷加重[9-10]。因此,筆者反思AP早期陽明腑實證的溫病屬性。
說法有云:“傷寒陽明下不厭遲,溫病陽明下不厭早”,在使用下法的時機上傷寒與溫病有所不同,《傷寒論》謹慎使用下法,多在表證全罷、邪入陽明形成腸腑內結時使用;而溫病由于病機熱郁,追求早下早解。但如若臨床治療AP時不能區分陽明腑實證的傷寒溫病屬性,全部基于溫病陽明屬性早期大量使用下法就可能造成胃氣脾陽受損、病情加重。單純基于熱病理論的傳統衛氣營血辨證,沒有關注各個器官功能衰竭,沒有解決局部并發癥問題,也難以基于器官功能狀態進行辨證,更難以結合局部并發癥進行中醫藥治療,這是由于SAP臨床表現復雜多樣,早期、中期和后期各不相同的中醫證候多樣性所決定的。所以,筆者在嘗試明辨AP早期寒溫屬性的基礎上,結合其疾病病理生理過程而進一步拓展為寒溫統一的創新辨證方法,以解決AP全程辨證論治標準化、早期器官損傷、后期并發癥和恢復期難題。
2 以六經辨證為基礎的寒溫統一熱病四分法
傷寒、溫病學派爭鳴可追溯至漢末魏晉時期,并在明清之際得到顯著發展[11]。而寒溫統一則是基于對傷寒、金匱、溫病三大中醫熱病學說的深入研究與實踐應用。從古至今,中醫的熱病學說經歷了從單一到復雜的演變過程,早期的《傷寒論》以六經辨證為主的脈證并治,闡述了外感疾病的傳變過程、治療原則和方法,它為后世熱病的治療提供了基礎,并拓展為各科疾病的辨證論治基礎,即所謂“傷寒六經鈐百病”。《金匱要略》重在關注氣血津液瘀血等病癥,代表雜病理論開始形成,將原有的傷寒論治拓展至更廣泛的內傷病癥,反映對于臨床疾病多樣性的認識。到了明清時期,隨著瘟疫溫病的流行,《傷寒論》中的辛溫發散方藥用之于溫熱病無效,醫家們開始從《傷寒論》的“太陽病,發熱而渴,不惡寒者,為溫病。.......風溫之為病,脈陰陽俱浮”,開始思考并重視溫熱類疾病,認識到不同于傷寒的獨特性,逐步形成了溫病理論[12]。仲景的六經辨證法,根植于《傷寒論》,為傷寒外感病變和后世各種疾病提供了系統的治療架構。此法經歷了從理論到臨床應用的轉化,并在《金匱要略》中得到細化與豐富,以適應雜病治療的需求。在溫病治療領域,六經辨證法又經由創新性的調整與拓展,融入衛氣營血和三焦理論中,進一步綜合形成適應性更廣的治療原則。此外,對癥狀的及時緩解與治療在金匱雜病的治療法則中也被加以重視,體現了治療策略的多元化與靈活性。
傷寒、溫病一脈相承,但歷代一家爭論不止。近代萬友生等名家鼓勵寒溫統一,將《傷寒雜病論》、溫病理論與方藥統一起來,運用于臨床。寒溫統一論的提出,不僅是對過去醫家醫著中繁雜理法方藥的整理工作,更是一次對傳統中醫理論與現代臨床實踐相結合的嘗試。它強調的是無論傷寒、金匱還是溫病,都源于同一臨床診療的實踐,都是熱病治療體系的不同表現形態。通過這種一體化的觀點,寒溫統一論試圖尋找三者之間的共同規律,并為臨床提供了一種更加全面、系統的論治方法。依據寒溫統一的原則,張再良教授將傷寒、金匱、溫病在熱病四分法下融會貫通,形成了一套完整的臨床診療框架[13]。這種分類進一步清晰了疾病不同階段的臨床應用與管理,每一部分都有其獨特的病癥特點和治療策略,這使得傳統的三大臨床經典—傷寒、金匱、溫病構成了一個緊密相連的整體。筆者將此思想拓展應用于AP,以完善AP的“熱病觀”理論,推動中醫經典在臨床的創新性應用。
3 熱病四分法臨床診療格局
寒溫統一的熱病四分法旨在提供一種綜合臨床表現、治療原則和疾病演變過程的辨證框架。具體來說,熱病四分法包括正傷寒、雜傷寒、類傷寒和后傷寒。
正傷寒(六經辨治基礎):立足于《傷寒論》的六經辨證理論,將傷寒按照太陽、陽明、少陽、太陰、少陰、厥陰的六經傳變規律進行辨證論治,構成熱病四分法的基礎。筆者將《傷寒論》用于AP的全程辨證論治,但從陽明病開始,而不同于傷寒從太陽病開始。
雜傷寒(金匱要略):涉及氣血津液瘀血等雜病的治療,即非典型傷寒癥狀的處理。這包括各種并發癥如痙、濕、暍、百合、狐惑、陰陽毒、痰飲、水氣、婦人病等,這些通常需要更加個體化的治療方案,反映了六經辨治法在臟腑氣血層面的細化應用。筆者臨床中運用其治療AP合并的腹腔積液、胸腔積液、壞死、感染、出血、腸瘺等局部并發癥。
類傷寒(溫病):在傷寒理論基礎上發展出的疾病鑒別診斷分類,對溫病進行特別的辨證和治療補充。包括風溫、春溫、暑溫、暑濕、濕溫、秋燥、伏暑等各種病型,此時六經辨證法變通為衛氣營血辨證,體現在治療策略上的變化和適應。筆者將傷寒、溫病結合運用于AP合并感染、發熱、膿毒癥等的治療,并在溫病陽明基礎上,結合“陽明溫病、下之不通,其證有五”和“溫病死狀,不越五條”,進一步細化SAP合并不同器官損傷的辨證論治。
后傷寒(瘥后):關注疾病恢復期的治療,即疾病經過初步治療后,對于后期傷津耗液、損陰傷陽而影響不同器官的氣血陰陽失調進行恢復性調治,以促進疾病后期氣血陰陽的恢復、防止復發。
寒溫統一的熱病四分法用于AP的臨床辨證論治,體現了中醫治療方法的連續性與統一性,即使在不同階段和類型的疾病中,也能看到從六經辨證法衍生出的診療思想。這種分類方法有助于我們全面理解疾病全程、關注器官損傷及局部并發癥,也注重后期陰陽氣血虧損的恢復,從而在臨床實踐中更精準地選擇治療策略。
4 基于寒溫統一的AP辨證論治體系
AP的病程分為早期(≤2周)和后期(>2周)。SAP早期以全身炎癥反應綜合征(systemic inflammatory response syndrome,SIRS)和器官功能障礙為主,后期則以持續的SIRS、器官功能衰竭和局部并發癥為特點,SAP的兩個死亡高峰分別在早期持續性器官功能損傷和衰竭及后期胰腺壞死感染。明確SAP全身炎癥反應損傷全身、胰腺積液-囊腫-壞死-感染等局部并發癥,肺、腸、心、腎損傷等全身并發癥和后期恢復四個關鍵節點的核心病機及演變規律,進行精準辨治則尤為重要。將AP的病程與熱病四分法結合考慮,可以發現它們之間的緊密聯系。首先,AP全程的變化可以通過正傷寒的六經傳變理念來解釋,這涉及到AP從初期陽明腑實證到后期少陰病、太陰病和厥陰病三陰病變的逐步演變。其次,AP的局部并發癥與金匱雜傷寒的治療思想相吻合,著重于處理具體的局部并發癥。第三,AP伴隨的多器官損傷、發熱、膿毒癥等癥狀適合采用類傷寒溫病的治療方法,或傷寒、溫病結合而寒溫統一。最后,AP后期涉及的傷寒傷陽和溫病傷陰情況,符合瘥后傷寒的治療原則,如圖1 所示。這些觀點反映了中醫藥對于SAP疾病全程治療的綜合和動態視角。AP患者病情輕重不一,或兼有合并癥,病證復雜,一方一藥不能解決全部問題,寒溫統一的熱病四分法為AP的治療提供了一個全面、系統的診療框架,有助于以中西醫結合的方式更好地理解疾病全程,并制定有效的治療計劃。
 圖1
寒溫統一的熱病四分法在AP中的應用
圖1
寒溫統一的熱病四分法在AP中的應用
4.1 正傷寒—AP六經辨證體系的基礎
運用《傷寒論》進行AP的全程辨證,多從陽明病開始,后期至太陰里虛寒。AP的六經辨證可歸納如下:早期見陽明腑實證的痞滿燥實堅等而使用承氣類方;合并膽道疾病者,出現少陽病或少陽陽明合病的口苦、口干、腹脹、便秘等,選擇小柴胡湯、大柴胡湯等;太陽蓄水或蓄血證的腹水腫脹、腹腔出血、口渴、小便不利等,選擇五苓散、桃核承氣湯;病程中出現太陰病的納差腹脹、大便稀溏等而選擇茯苓飲、參苓白術散、理中湯或補中益氣湯、升陽益胃湯等;病程中見少陰病的神差欲寐、小便不利、怕冷,或真寒假熱、脈微細等表現,選擇四逆湯、桂枝加附子湯、真武湯等;臨床最常見的是后期寒熱錯雜、虛實夾雜的厥陰病,或并發感染、彌散性血管內凝血等,常用柴胡桂枝干姜湯、烏梅丸等。
同時,早期需要尤其關注陽明病、陽明腑實證。寒溫焦點,即在陽明,如若在陽明腑實這一關鍵病機點寒溫未分一概清熱通下則會造成胃氣受損、病情加重。《素問·太陰陽明論》中提到陽明為表,是五臟六腑之海,負責行氣于三陽,這一理論成為了后世醫家探討寒溫轉化的理論基礎。寒邪內傳,往往先侵犯足陽明經,再由胃傳至腸,導致大便燥結,由此認為傷寒之邪最終傳入陽明而化熱。余根初、陸九芝、張錫純等醫家均將陽明作為傷寒與溫病轉化的關鍵,認為傷寒在陽明階段轉為溫病[14]。因此,無論是傷寒還是溫病,陽明經都是外邪傳變入內的首要階段和必經之路,診療尤為關鍵,使用寒溫統一的辨證方法可以進一步避免一味使用下法而耗傷患者陽氣和津液。
4.2 雜傷寒—AP局部并發癥辨證思路
AP可能合并積液、出血、壞死、感染、胰瘺等多種并發癥,雜傷寒(金匱)涉及多種雜病的治療,個體化的治療方案更加契合非典型癥狀的處理。如發病前的暴飲暴食可能導致食積,可以使用大承氣湯或保和丸進行治療。① 瘀血阻滯:胸腹腔或盆腔積液、胰腺壞死或出血等癥狀,而見舌質紫暗,舌下絡脈淤暗腫大時,表示瘀血明顯,可采用桂枝茯苓丸、當歸芍藥散、膈下逐淤湯等方劑。水濕表現為上腹部積液,可用枳術湯或桂枝去芍藥加麻黃附子細辛湯。見太陰水氣痰飲癥狀而心慌心悸、舌淡嫩、苔白水潤,可用苓桂系列方劑。患者病程中出現黃疸,可能由膽道感染或胰頭水腫壞死壓迫引起,適宜使用茵陳蒿湯、茵陳五苓散等。針對胰腺壞死或積液等,累及左側結腸旁溝積液而見左側腹脹滿疼痛,或合并刺痛,舌質瘀暗者,可使用桂枝茯苓丸。對于盆腔積液,小便頻數而口渴,飲不解渴者,可用五苓散;小便正常但小腹脹滿疼痛或壓痛者,可選用抵擋丸或抵擋湯。若小腹急結疼痛,不可觸摸,甚至合并神志異常者,可考慮桃核承氣湯。對于積液包裹形成的假性囊腫,在上述瘀血辨證基礎上,可選擇鱉甲、牡蠣、三七粉或水蛭粉、化鐵丸以軟堅散結。臨床需要注意的是,活血化瘀的使用應在尺脈不弱時大膽應用,尤其是尺脈有力時效果最佳。如果尺脈弱,應先考慮其他方法,如除濕、養血、益氣、養陰,待尺脈旺盛時再加強活血治療。② 水飲積聚:多表現為胸腔積液、胰周積液,舌質不暗,舌下不瘀,舌淡白或嫩,苔水滑,脈沉而雙弦,或兩側沉弦而緊。針對痰飲悸動,可選用苓桂系列,胸中逆滿或氣上沖胸時使用茯苓桂枝白術甘草湯;心下悸動時選用茯苓甘草湯;臍下悸動則用茯苓桂枝甘草大棗湯。對于腹腔積液,舌淡苔白而水滑,左寸浮弱或左尺浮弱,或雙尺沉弱無力的情況,可用五苓散或真武湯;合并瘀血者加桂枝茯苓丸;咽干癢、煩躁、口渴、小便不利時用豬苓湯;腹部、腰肋部水腫腫脹時,用防己黃芪湯。胸水可以加用葶藶大棗瀉肺湯、茯苓杏仁湯,同時可配合外敷六合丹和芒硝。此外,對于網膜囊或胰周包裹性積液,需要仔細辨證論治,若舌下絡脈正常,參照“心下堅,大如盤,邊如旋杯”,用桂枝甘草麻黃生姜大棗細辛附子湯;但若“心下堅,大如盤,邊如旋盤,水飲所作”,則用枳術湯。③ 黃疸:在治療AP引起的黃疸時,應首先識別膽道梗阻的潛在原因,如胰頭腫瘤、十二指腸或膽管腫瘤,以及胰頭的水腫或膿腫造成的膽總管壓迫。在選擇中藥時,應以瘀熱為主,不可太過苦寒,多用溫藥,同時注意分清寒熱虛實、表里。里實熱:茵陳蒿湯;里虛寒:茵陳五苓散、茵陳術附湯;肌腠間、半表里:梔子柏皮湯;郁在表:麻黃連翹赤小豆湯。
4.3 類傷寒—溫病理論指導AP早期MODS
在前述辨證論治基礎上,可利用《溫病學》類傷寒思想來處理SAP臨床中“下之不通”的五個陽明病及AP早期并發MODS的第一死亡高峰。在這一階段,治療聚焦于AP引起的嚴重系統性問題,即熱病四分法類傷寒階段的溫病處理。
在正傷寒的六經辨證基礎上筆者提出了“寒溫焦點,即在陽明”,陽明腑實證是AP關鍵的病機點,陽明腑實證是五臟損傷的源頭。若陽明腑實證下之不通就可能進一步誘發全身MODS—陽明溫病,下之不通,其證有五:腸、肝,陽明腑實兼氣陰兩傷證;肺,陽明腑實兼痰熱阻肺證;腎,陽明腑實兼腸液虧虛證;心,陽明腑實兼小腸熱盛證;腦,陽明腑實兼熱入心包證。① 腸、肝損傷:如通下不及時或由于邪熱導致的氣陰受損,應用新加黃龍湯;肝臟損傷則根據瘀熱情況,選用大柴胡湯和茵陳蒿湯加減。② 急性肺損傷:若通下不暢、肺部感染或合并急性呼吸窘迫綜合征時,可出現喘促、痰涎壅滯、肺氣不降的情況,應用宣白承氣湯以肺腸同治。③ 急性腎損傷:在積極適應中藥行氣通腑治療以降低腹內壓、減輕腎臟受壓以保證腎臟灌注同時,可以六合丹或芒硝外敷腰肋部以促進腹膜后腎周圍積液吸收;應用五苓散潔凈腑以利尿、促進腎臟功能的恢復。必要時配合連續性腎臟替代治療以保護腎臟。若通下不暢,繼發急性腎損傷津液不足、無水舟停者,間服增液湯,再不下者,增液承氣湯主之。④ 急性心損傷:對于急性心臟損傷的治療,可用導赤散,當出現“陽明溫病,下之不通,小便赤痛,心煩極渴,左尺脈牢堅”的情況時,則可按照合用大承氣湯之意,選擇導赤承氣湯以二腸同治。⑤ 胰性腦病:AP期間出現神經精神癥狀,早期臨床“下之不通,神昏譫語、大便秘結,邪閉心包,神昏舌短,內竅不通,飲不解渴者”,方以牛黃承氣湯而陽明經腑同病同治。后期的胰性腦病多為痰飲瘀血:若舌質暗、瘀血為主、寸脈澀或沉遲,方以補陽還五湯或合用通竅活血湯;若見胸悶惡心,舌苔厚膩,痰飲為主,寸脈浮弦或浮滑,方以滌痰湯、小陷胸湯;若患者神志異常,或狂言譫語,盆腔積液,小腹脹滿疼痛,雙尺脈緊弦,方以抵擋丸/桃核承氣湯加減。
另AP病程中常見發熱,需要明確僅僅是炎癥反應,還是合并了感染、膿毒癥等。臨床可六經辨證結合溫病衛氣營血辨證進行綜合治療。① 太陽病:癥見發熱、出汗、惡風、不口渴、脈浮弱,方以桂枝湯。② 少陽病:癥見惡心、寒熱往來、口苦咽干、舌淡紅苔薄白、脈細弦,方以小柴胡湯。熱甚口渴心煩者:方以小柴胡加石膏湯。少陽陽明合病:方以大柴胡湯。③ 陽明病:癥見發熱為主,無明顯寒戰,以午后高熱為特點,伴汗出、口渴、小便黃、舌紅、苔黃干等,右寸關脈洪大或洪數,偶見神志異常,或出血,方以白虎湯、清營湯、犀角地黃湯合方應用。夜間發熱,舌紅或絳紫,苔少,左脈細數,方以青蒿鱉甲湯加減,注意與升陽散火湯證鑒別。高熱伴寒戰汗出,或CT提示腹腔感染或胰周膿腫,雙寸關脈浮滑而數,方以大黃牡丹皮湯或仙方活命飲加減。患者若以一身困重、胸悶不饑、大便不爽、舌苔黃厚膩、右寸關脈滑數等濕熱表現為主,根據濕熱輕重,分別選擇三仁湯、甘露消毒丹或茵陳蒿湯;伴心煩失眠,左關脈滑數,方以黃連溫膽湯或千里流水湯。低熱多汗,心胸煩悶,氣逆欲嘔,口干喜飲,或虛煩不寐,舌紅苔少,右寸關脈浮數而無力,方以竹葉石膏湯;脈浮而促、無汗者,當用溫病學減味竹葉石膏湯。以困重發熱、脘悶便溏,納差乏力,但頭汗出,白天汗出為主,舌紅苔黃或黃膩,雙關脈滑或左關脈浮滑為主者,方以茵陳蒿湯。④ 太陰病:癥見低熱,無畏寒寒戰,伴少氣懶言、納差便溏,舌淡苔薄,右脈沉弱無力,右寸或兩寸明顯為氣虛發熱,方以補中益氣湯以甘溫除大熱。腹中局部灼熱,精神怠惰、面色慘淡、大便稀溏,方以升陽益胃湯。四肢火燎,咽喉疼痛,脈右關沉弦而數,是有郁熱,方以升陽散火湯。⑤ 少陰病:癥見發熱畏寒、舌淡嫩或青紫,脈沉弱,左寸右尺明顯,方以四逆湯。⑥ 厥陰病:后期陰虛夾濕,夜間發熱,口臭口苦,舌苔黃厚膩有裂紋,左脈細弱或細數,右關脈浮滑,方以甘露飲加減。疾病中后期,經早期治療后,患者寒熱往來,口渴心煩,頭汗胸滿,小便不利,右關弦大于左,方以柴胡桂枝干姜湯和當歸芍藥散。
4.4 瘥后傷寒—AP后期調養
瘥后傷寒(后傷寒)指AP后期及日常調護階段。這一階段主要關注于疾病恢復后的體質調整和病后護理,瘥后傷寒的治療不僅包括對具體癥狀的應對,更要注重患者陰陽氣血的損傷。這可能包括通過中藥、飲食調整、生活方式改變等手段,來增強體質、調節臟腑功能和促進整體健康的恢復。
在AP的瘥后期調養中,筆者提倡寒溫分論,寒溫分論指區分傷寒與溫病對身體的影響,即寒邪損傷陽氣,溫邪損傷陰液。瘥后病變可表現為水腫、瘡瘍、瘺管形成、盜汗、食欲減退、下血、唾液過多、月經不調、脫發等。
熱病恢復期要注意傷津耗氣的問題,特別是胃的氣陰損傷,此時,應避免食用油膩、煎炸食物,同時也不可過量飲食,以免助長內在邪熱,導致病情復發。在溫病理論中,溫病先從上焦傳至中焦,表現為陽明病和太陰病,最終影響下焦,導致肝腎受損,治療時應兼顧驅余邪和扶正氣的策略。溫病耗傷陰液始上焦而寸:肺胃陰傷,方選沙參麥冬湯;心血虧虛,心中悸動,方選復脈湯/天王補心丹。傳中焦而關:邪熱耗傷胃陰,方選益胃湯;通瀉太過、耗傷脾陰,右脈關沉細數,方選益脾湯;肝血虧虛,方選四物湯;肝陰不足,方選一貫煎;肝陽不升,合補肝散。入下焦而尺:耗傷腎陰,或夾濕,方選六味地黃丸、甘露飲;肝血虧虛,或肝陰不足,方選四物湯、一貫煎;心血虧虛,心中悸動,方選復脈湯;血虛動風,手足蠕動,方選三甲散、三甲復脈湯。
《傷寒論》第三百九十八條原文載“病人脈已解,而日暮微煩。以病新差,人強與谷,脾胃氣尚弱,不能消谷,故令微煩。損谷則愈。”即當患者的病情已有所好轉,脈象恢復正常,但在夜晚有輕微的不適感,這通常是因為患者脾胃功能尚弱,還不足以完全消化食物導致傍晚時分發煩。因此,傷寒恢復期,我們在飲食方面也應尤其注意,如可以嘗試中午進食脂餐,晚餐保持清淡、量少,以避免加重脾胃負擔,預防脾胃氣虛引起的消化不良問題。在傷寒理論中,需強調對陽氣的保護:早期苦寒耗傷心陽,方選桂枝甘草湯、桂枝甘草龍牡湯;損傷肺陽,方選甘草干姜湯;耗傷胃陽,方選茯苓甘草湯;耗傷中氣,方選參苓白術散/補中益氣湯、升陽益胃湯;中焦陽氣耗傷,方選理中湯;損傷肝陽,方選當歸四逆湯;損傷腎陽,方選四逆湯。
總之,寒溫統一的熱病四分法提供了中西醫結合治療AP的全面框架,其包含了疾病全程的傷寒六經辨證、局部并發癥的金匱雜病臟腑辨證及器官損傷的溫病衛氣營血辨證。這種方法強調整體性視角、辨證論治,適用于AP的多階段和多系統特性。它能有效追蹤AP疾病演變過程,關注并發癥管理和恢復期調理,同時強調疾病預防和整體健康促進。寒溫統一的AP論治法代表了四川大學華西醫院中西醫結合治療AP的先進模式,不僅在中西醫結合治療AP 的發展中占據了一席之地,同時進一步證明了中醫藥在臨床危急重癥治療應用中的價值和潛力。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:蘇杭撰寫本文;唐文富進行文章修改。