引用本文: 唐世豪, 李藝媛, 劉洋, 趙紀春, 黃斌. 行全腔內治療的感染性胸腹主動脈假性動脈瘤1例報道. 中國普外基礎與臨床雜志, 2024, 31(9): 1130-1132. doi: 10.7507/1007-9424.202401100 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
胸腹主動脈假性動脈瘤(pseudoaneurysm of the thoracoabdominal aorta,PTAA)系指各種原因引起的胸腹主動脈壁破損,動脈血經破口流出并被主動脈鄰近組織局限包裹而形成血腫,其常見病因包括外傷性、醫源性、動脈粥樣硬化、免疫相關疾病等。然而,由感染所致PTAA的報道極少。PTAA常累及內臟動脈,手術情況復雜,難度大,鮮有感染性PTAA行全腔內治療的相關報道。現報道1例行全腔內治療的感染性PTAA患者的病例資料。
1 病例資料
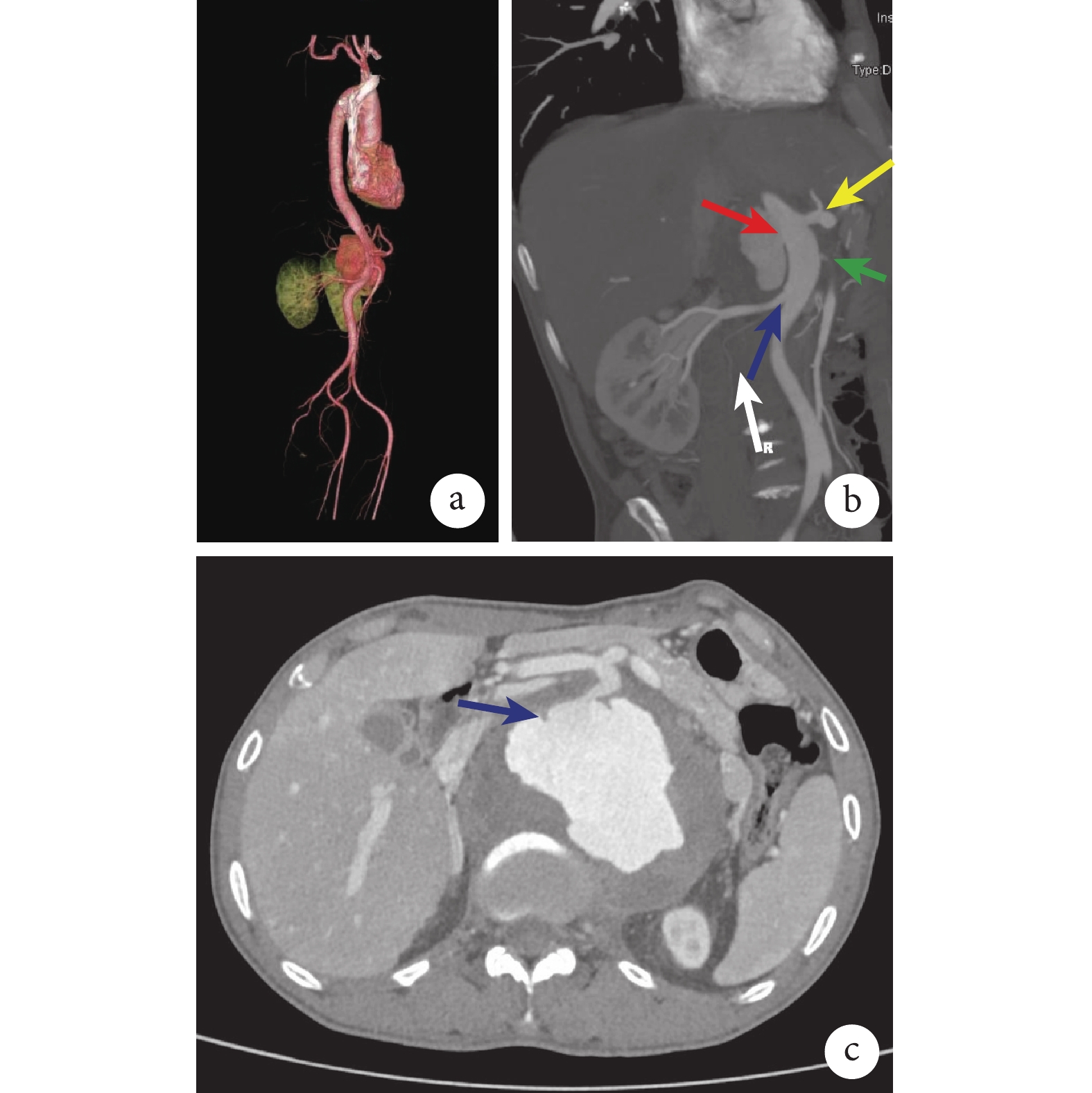
患者男,52歲,藏區牧民,因“反復腰腹痛10個月,加重3個月”收入四川大學華西醫院普通外科血管外科(簡稱我科)。患者自患病以來,最高體溫達39.2 ℃;3個月前于庫車縣人民醫院行主動脈計算機斷層血管造影(computed tomography angiography,CTA)提示PTAA,血培養提示人葡萄球菌陽性,當地醫院序貫予頭孢曲松鈉1 g、靜脈滴注、每8小時1次(2周),亞胺培南-西司他丁鈉0.5 g、靜脈滴注、每12小時1次(2周)抗感染治療后,體溫恢復正常,但腰腹痛癥狀持續加重,遂就診于我科。查體:體溫36.5 ℃,血壓94/60 mmHg(1 mmHg=0.133 kPa),全腹壓痛,上腹部可捫及搏動性包塊,邊緣不規則,壓痛明顯。實驗室檢查:血紅蛋白80 g/L,白細胞計數7.45×109/L;免疫學抗體譜、免疫球蛋白等指標陰性;多次血培養、布魯桿菌試管凝集試驗、T-spot試驗陰性。主動脈CTA提示:胸主動脈遠端及腹主動脈上段假性動脈瘤,最大約10.0 cm×7.6 cm,累及長度約11.7 cm,破口位于腹腔干水平(圖1)。
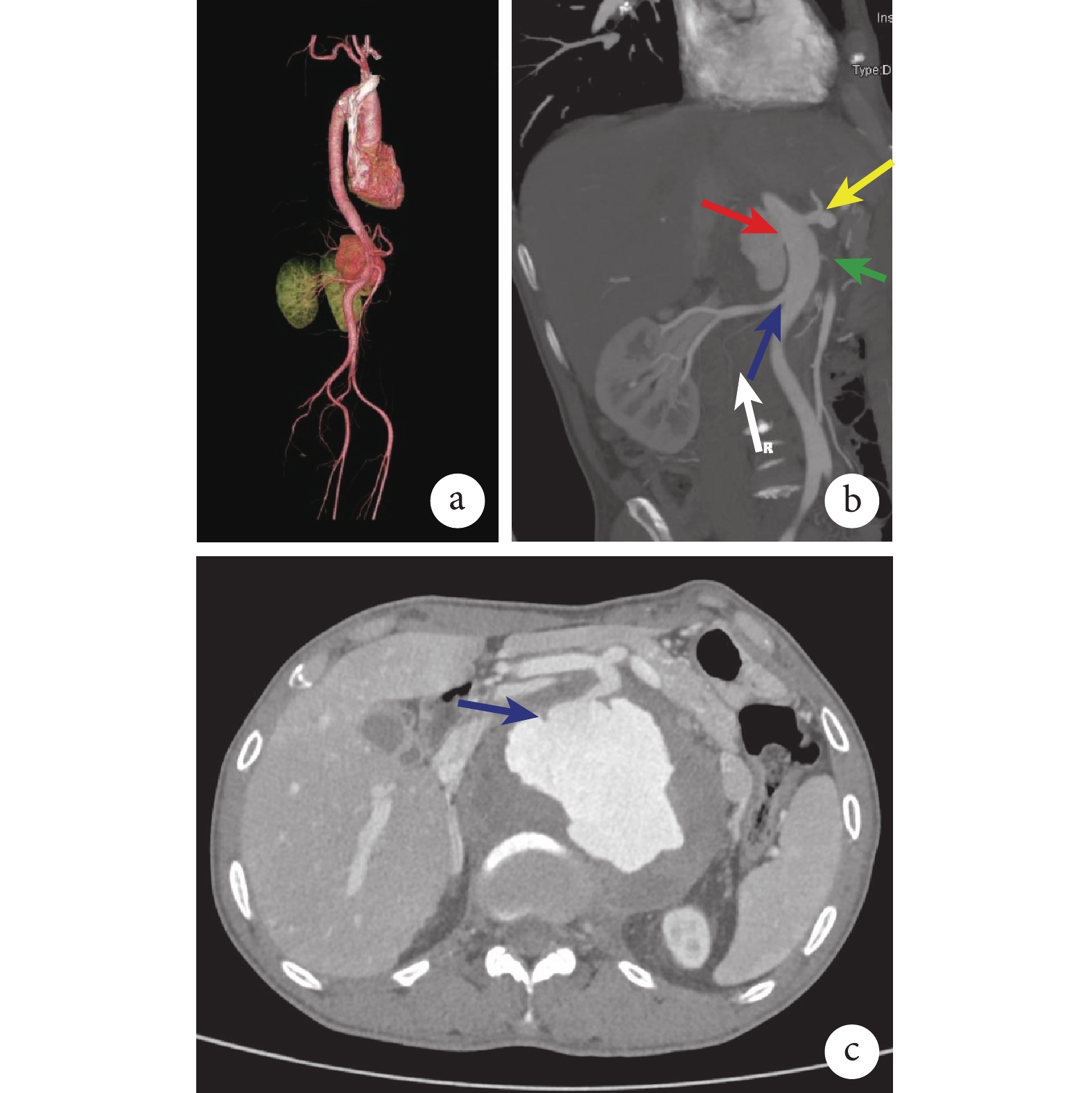 圖1
示PTAA三維成像及橫斷面圖像
圖1
示PTAA三維成像及橫斷面圖像
a:三維成像見PTAA;b:紅箭指示PTAA破口,黃箭指示腹腔干,綠箭指示腸系膜上動脈,藍箭指示右腎動脈,白箭為原始圖片中對假性動脈瘤部位的表示;c:CTA見假性動脈瘤破口(藍箭)
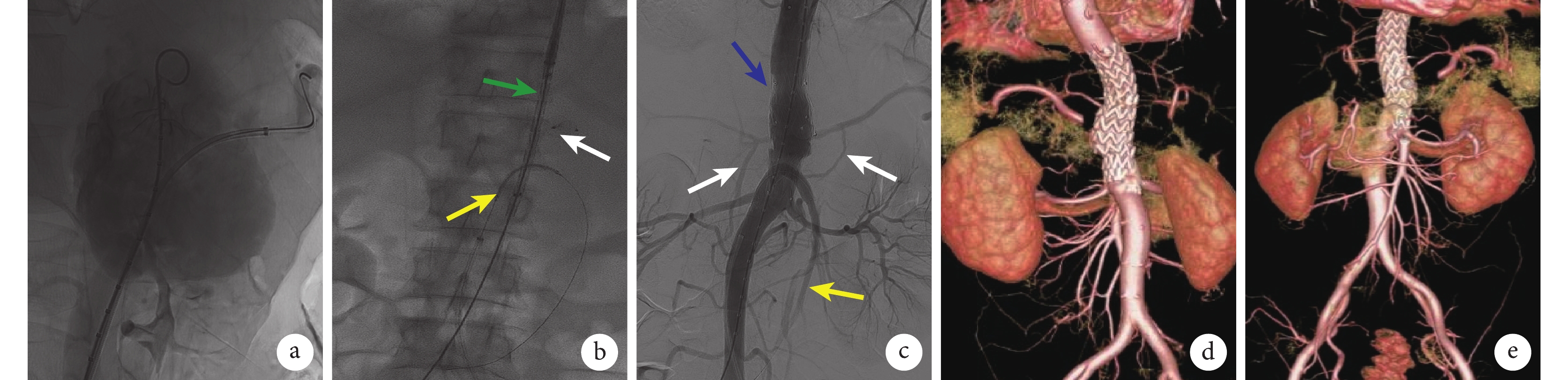
積極完善術前準備后,患者于急診全身麻醉下行:PTAA覆膜支架植入術、腹腔干封堵術及腸系膜上動脈支架植入術。術中造影見:胸腹主動脈平腹腔干水平見假性動脈瘤(圖2a),破口直徑約35 mm,假性動脈瘤最大直徑約100 mm,腸系膜上動脈距離假性動脈瘤破口約4 mm。筆者首先使用1枚9-AVP2-012 12 mm×10 mm Ⅱ型血管塞(Abbott Laboratories,美國)封堵腹腔干;再于腸系膜上動脈使用潛望鏡技術置入1枚肝素涂層血管內覆膜支架系統(戈爾) [VBJR080502W 8 mm×50 mm(Abbott Laboratories,美國)],續接1枚C08060SV 8 mm×60 mm鎳鈦支架(Cordis,美國)加固支架支撐力;最后于主動脈置入2枚ENEW2424C80EE 24 mm×80 mm覆膜支架系統(Medtronic,美國),見圖2b。手術順利,術中出血量約10 mL,手術時間140 min,復查造影見主動脈支架貼壁良好,假性動脈瘤未見顯影,脾動脈及肝動脈經交通支顯影,腸系膜上動脈、雙腎動脈顯影良好(圖2c)。術后予以頭孢呋辛鈉750 mg、2次/d靜脈輸注6 d抗感染治療,術后第1天患者腹痛及腰背部疼痛明顯緩解。術后第6天康復出院。術后1個月復查主動脈CTA示:主動脈支架未見造影劑外漏,脾動脈、肝動脈經交通支顯影,腸系膜上動脈支架通暢(圖2d和2e)。術后予頭孢呋辛酯片0.5 g、口服、每天2次。術后3個月電話隨訪無腹痛、發熱等臨床表現,繼續隨訪。
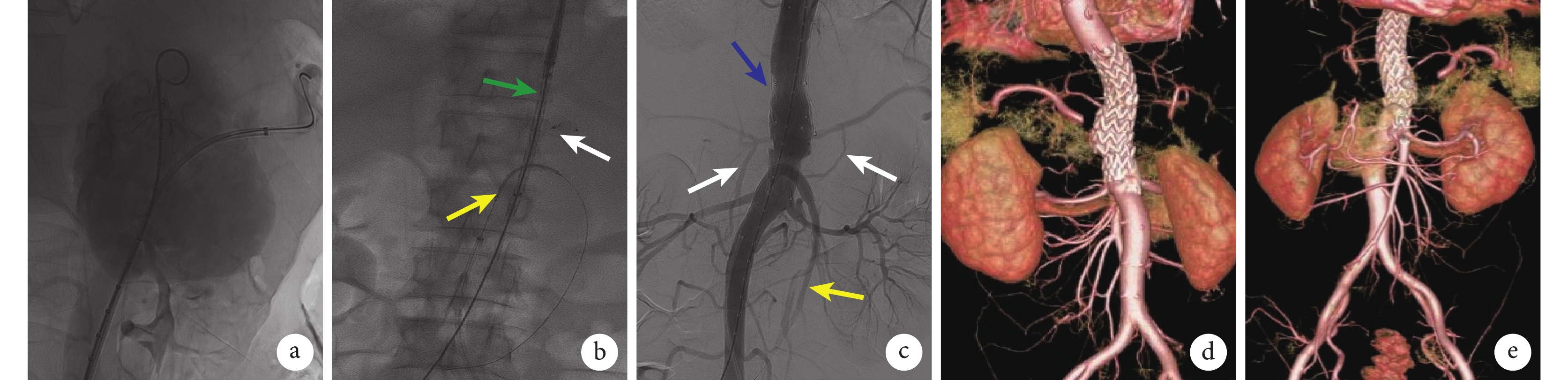 圖2
示該患者的腔內治療情況及術后CTA三維成像
圖2
示該患者的腔內治療情況及術后CTA三維成像
a:主動脈造影結果見破口處造影劑外溢明顯;b:示支架定位,其中白箭指示腹腔干血管塞,綠箭指示主動脈支架,黃箭指示腸系膜上動脈支架;c:術后造影假性動脈瘤未見顯影,腹腔干封堵成功,破口封堵完全(藍箭),脾動脈及肝動脈經交通支顯影(白箭),腸系膜上動脈血流通暢(黃箭);d、e:術后1個月CTA檢查示內臟動脈及分支血流通暢,未見內漏
2 討論
PTAA常見于創傷、醫源性損傷、動脈粥樣硬化、白塞病、感染以及主動脈不典型夾層的轉化[1],感染性PTAA屬于PTAA中較為特殊的一種類型,其發病率極低,其常見的病原菌包括沙門菌、鏈球菌、金黃色葡萄球菌、結核桿菌及布魯桿菌[2]。本例患者無結核病史,無低熱、盜汗,T-spot試驗及布魯桿菌試管凝集試驗陰性,不支持結核桿菌及布魯桿菌感染。沙門菌、鏈球菌、葡萄球菌等所致假性動脈瘤通常繼發于菌血癥,本例患者發病以來反復高熱,外院血培養提示人葡萄球菌感染,經長時間抗感染治療后才有效緩解。因此筆者團隊考慮本例PTAA為人葡萄球菌感染所致。
PTAA無法自愈,再次破裂風險極大,保守治療后再破裂風險高達53%[3],因此明確診斷后應及時進行手術干預。感染性PTAA的手術方式包括開放手術、腔內治療及雜交手術。開放手術可完全重建病變動脈、清除瘤體、減少再破裂風險,但存在創傷大、并發癥發生率高、技術水平要求高等不足,其術后30 d死亡率達25%~36%[4]。腔內治療具有創傷小、手術時間短、技術水平要求相對較低等優點,圍手術期患者死亡率為10%~20%[5],但卻存在再破裂、內漏、感染復發、腹腔高壓綜合征等問題。一項發表于Circulation的研究[6]發現,開放手術及腔內治療的1年和5年總體生存率差異并無統計學意義 [(73%、60%)比 (84%、58%)],感染相關并發癥(infection-related complications,IRCs)發生率亦無明顯差異(18%比 24%)。同時Han等[7]的薈萃分析也表明,腔內治療可提供更好的短期生存,在中遠期生存和再干預率方面兩者無明顯差異,但腔內治療患者術后發生IRCs的風險相對更高。因此,腔內治療可作為外科手術高風險或感染控制良好患者的替代治療,近年來腔內治療在感染性動脈瘤的應用也逐年增加[8]。
本例患者一般情況較差、病情持續進展、圍手術期風險高,難以耐受開放手術;充分抗感染治療后炎癥水平控制良好;同時,感染性動脈瘤破裂患者為防止進一步血流動力學損害,無論是否發熱均可考慮腔內治療[9];因此最終筆者團隊選擇急診行全腔內治療。感染性假性動脈瘤腔內治療術后需持續抗感染治療,然而國內外多項指南在抗菌藥物選擇、抗感染療程等方面仍無統一推薦[10]。有研究者[11]建議感染性動脈瘤術后應連續使用抗生素至少6周。但一項歐洲多中心研究[11]分析了123例患者,術后抗生素療程平均為30周,隨訪期間高達26.8%的患者發生IRCs,其中大多數復發感染發生于術后1年內。有瑞典學者[12]分析了全國范圍內70例患者,術后抗感染療程中位時間為16周,平均隨訪41個月時24%的患者發生IRCs,多因素回歸分析顯示抗感染療程 ≥6個月能有效提高患者術后5年總體生存率。因此,結合文獻報道及本中心治療經驗,筆者團隊囑患者規律口服抗生素6~12個月,門診定期監測感染指標及影像學變化。
綜上所述,腔內治療感染性PTAA是一種行之有效的治療方式,但術后應注意延長敏感抗生素的使用療程。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:唐世豪撰寫論文并擔任手術助理;李藝媛和劉洋修改論文;趙紀春手術指導,黃斌手術。所有作者均對文章有貢獻,并對提交的版本表示認可。
倫理聲明:本研究已通過四川大學華西醫院生物醫學倫理委員會的審核批準 [批文編號:2024年審(953)號]。
胸腹主動脈假性動脈瘤(pseudoaneurysm of the thoracoabdominal aorta,PTAA)系指各種原因引起的胸腹主動脈壁破損,動脈血經破口流出并被主動脈鄰近組織局限包裹而形成血腫,其常見病因包括外傷性、醫源性、動脈粥樣硬化、免疫相關疾病等。然而,由感染所致PTAA的報道極少。PTAA常累及內臟動脈,手術情況復雜,難度大,鮮有感染性PTAA行全腔內治療的相關報道。現報道1例行全腔內治療的感染性PTAA患者的病例資料。
1 病例資料
患者男,52歲,藏區牧民,因“反復腰腹痛10個月,加重3個月”收入四川大學華西醫院普通外科血管外科(簡稱我科)。患者自患病以來,最高體溫達39.2 ℃;3個月前于庫車縣人民醫院行主動脈計算機斷層血管造影(computed tomography angiography,CTA)提示PTAA,血培養提示人葡萄球菌陽性,當地醫院序貫予頭孢曲松鈉1 g、靜脈滴注、每8小時1次(2周),亞胺培南-西司他丁鈉0.5 g、靜脈滴注、每12小時1次(2周)抗感染治療后,體溫恢復正常,但腰腹痛癥狀持續加重,遂就診于我科。查體:體溫36.5 ℃,血壓94/60 mmHg(1 mmHg=0.133 kPa),全腹壓痛,上腹部可捫及搏動性包塊,邊緣不規則,壓痛明顯。實驗室檢查:血紅蛋白80 g/L,白細胞計數7.45×109/L;免疫學抗體譜、免疫球蛋白等指標陰性;多次血培養、布魯桿菌試管凝集試驗、T-spot試驗陰性。主動脈CTA提示:胸主動脈遠端及腹主動脈上段假性動脈瘤,最大約10.0 cm×7.6 cm,累及長度約11.7 cm,破口位于腹腔干水平(圖1)。
 圖1
示PTAA三維成像及橫斷面圖像
圖1
示PTAA三維成像及橫斷面圖像
a:三維成像見PTAA;b:紅箭指示PTAA破口,黃箭指示腹腔干,綠箭指示腸系膜上動脈,藍箭指示右腎動脈,白箭為原始圖片中對假性動脈瘤部位的表示;c:CTA見假性動脈瘤破口(藍箭)
積極完善術前準備后,患者于急診全身麻醉下行:PTAA覆膜支架植入術、腹腔干封堵術及腸系膜上動脈支架植入術。術中造影見:胸腹主動脈平腹腔干水平見假性動脈瘤(圖2a),破口直徑約35 mm,假性動脈瘤最大直徑約100 mm,腸系膜上動脈距離假性動脈瘤破口約4 mm。筆者首先使用1枚9-AVP2-012 12 mm×10 mm Ⅱ型血管塞(Abbott Laboratories,美國)封堵腹腔干;再于腸系膜上動脈使用潛望鏡技術置入1枚肝素涂層血管內覆膜支架系統(戈爾) [VBJR080502W 8 mm×50 mm(Abbott Laboratories,美國)],續接1枚C08060SV 8 mm×60 mm鎳鈦支架(Cordis,美國)加固支架支撐力;最后于主動脈置入2枚ENEW2424C80EE 24 mm×80 mm覆膜支架系統(Medtronic,美國),見圖2b。手術順利,術中出血量約10 mL,手術時間140 min,復查造影見主動脈支架貼壁良好,假性動脈瘤未見顯影,脾動脈及肝動脈經交通支顯影,腸系膜上動脈、雙腎動脈顯影良好(圖2c)。術后予以頭孢呋辛鈉750 mg、2次/d靜脈輸注6 d抗感染治療,術后第1天患者腹痛及腰背部疼痛明顯緩解。術后第6天康復出院。術后1個月復查主動脈CTA示:主動脈支架未見造影劑外漏,脾動脈、肝動脈經交通支顯影,腸系膜上動脈支架通暢(圖2d和2e)。術后予頭孢呋辛酯片0.5 g、口服、每天2次。術后3個月電話隨訪無腹痛、發熱等臨床表現,繼續隨訪。
 圖2
示該患者的腔內治療情況及術后CTA三維成像
圖2
示該患者的腔內治療情況及術后CTA三維成像
a:主動脈造影結果見破口處造影劑外溢明顯;b:示支架定位,其中白箭指示腹腔干血管塞,綠箭指示主動脈支架,黃箭指示腸系膜上動脈支架;c:術后造影假性動脈瘤未見顯影,腹腔干封堵成功,破口封堵完全(藍箭),脾動脈及肝動脈經交通支顯影(白箭),腸系膜上動脈血流通暢(黃箭);d、e:術后1個月CTA檢查示內臟動脈及分支血流通暢,未見內漏
2 討論
PTAA常見于創傷、醫源性損傷、動脈粥樣硬化、白塞病、感染以及主動脈不典型夾層的轉化[1],感染性PTAA屬于PTAA中較為特殊的一種類型,其發病率極低,其常見的病原菌包括沙門菌、鏈球菌、金黃色葡萄球菌、結核桿菌及布魯桿菌[2]。本例患者無結核病史,無低熱、盜汗,T-spot試驗及布魯桿菌試管凝集試驗陰性,不支持結核桿菌及布魯桿菌感染。沙門菌、鏈球菌、葡萄球菌等所致假性動脈瘤通常繼發于菌血癥,本例患者發病以來反復高熱,外院血培養提示人葡萄球菌感染,經長時間抗感染治療后才有效緩解。因此筆者團隊考慮本例PTAA為人葡萄球菌感染所致。
PTAA無法自愈,再次破裂風險極大,保守治療后再破裂風險高達53%[3],因此明確診斷后應及時進行手術干預。感染性PTAA的手術方式包括開放手術、腔內治療及雜交手術。開放手術可完全重建病變動脈、清除瘤體、減少再破裂風險,但存在創傷大、并發癥發生率高、技術水平要求高等不足,其術后30 d死亡率達25%~36%[4]。腔內治療具有創傷小、手術時間短、技術水平要求相對較低等優點,圍手術期患者死亡率為10%~20%[5],但卻存在再破裂、內漏、感染復發、腹腔高壓綜合征等問題。一項發表于Circulation的研究[6]發現,開放手術及腔內治療的1年和5年總體生存率差異并無統計學意義 [(73%、60%)比 (84%、58%)],感染相關并發癥(infection-related complications,IRCs)發生率亦無明顯差異(18%比 24%)。同時Han等[7]的薈萃分析也表明,腔內治療可提供更好的短期生存,在中遠期生存和再干預率方面兩者無明顯差異,但腔內治療患者術后發生IRCs的風險相對更高。因此,腔內治療可作為外科手術高風險或感染控制良好患者的替代治療,近年來腔內治療在感染性動脈瘤的應用也逐年增加[8]。
本例患者一般情況較差、病情持續進展、圍手術期風險高,難以耐受開放手術;充分抗感染治療后炎癥水平控制良好;同時,感染性動脈瘤破裂患者為防止進一步血流動力學損害,無論是否發熱均可考慮腔內治療[9];因此最終筆者團隊選擇急診行全腔內治療。感染性假性動脈瘤腔內治療術后需持續抗感染治療,然而國內外多項指南在抗菌藥物選擇、抗感染療程等方面仍無統一推薦[10]。有研究者[11]建議感染性動脈瘤術后應連續使用抗生素至少6周。但一項歐洲多中心研究[11]分析了123例患者,術后抗生素療程平均為30周,隨訪期間高達26.8%的患者發生IRCs,其中大多數復發感染發生于術后1年內。有瑞典學者[12]分析了全國范圍內70例患者,術后抗感染療程中位時間為16周,平均隨訪41個月時24%的患者發生IRCs,多因素回歸分析顯示抗感染療程 ≥6個月能有效提高患者術后5年總體生存率。因此,結合文獻報道及本中心治療經驗,筆者團隊囑患者規律口服抗生素6~12個月,門診定期監測感染指標及影像學變化。
綜上所述,腔內治療感染性PTAA是一種行之有效的治療方式,但術后應注意延長敏感抗生素的使用療程。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:唐世豪撰寫論文并擔任手術助理;李藝媛和劉洋修改論文;趙紀春手術指導,黃斌手術。所有作者均對文章有貢獻,并對提交的版本表示認可。
倫理聲明:本研究已通過四川大學華西醫院生物醫學倫理委員會的審核批準 [批文編號:2024年審(953)號]。