肝內異位脾種植較罕見且缺乏典型的臨床特征及影像學表現。筆者現結合文獻復習,對廣州市第一人民醫院收治的1例肝內異位脾種植患者的臨床、病理及影像學特征進行分析,旨在加強對該病的認識以及為臨床醫生的診斷提供參考。
引用本文: 常恩慧, 楊蕊夢, 張婉麗, 江新青. 病例分析:肝內異位脾種植的影像特征. 中國普外基礎與臨床雜志, 2024, 31(5): 575-578. doi: 10.7507/1007-9424.202402017 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
異位脾種植通常是指脾組織于自體內異位種植。因脾組織再生能力強且脾碎片可誘導其周邊產生新生血管,因而在脾外傷致脾破裂或脾切除術后脾組織可能會進入到鄰近臟器而種植[1]。異位脾種植常好發于大網膜、小腸系膜、后腹膜、腸管、腎臟、胰腺、橫膈、肝臟等處[2]。90%的異位脾種植發生于腹腔內,而發生于肝臟的異位脾種植約占3%[3]。肝內異位脾種植患者大多數無臨床癥狀,少數有腹痛或腸梗阻癥狀,亦無特異性的影像學表現,易與肝細胞癌(hepatocellular carcinoma,HCC)、肝硬化再生結節、肝細胞腺瘤、局灶性結節增生及其他腫瘤相混淆。現回顧性分析廣州市第一人民醫院(簡稱“我院”)收治的1例肝內異位脾種植的影像學表現,旨在提高對該病的認識,以避免誤診。
1 臨床資料
1.1 病例資料
患者,男,49歲。因1周前于外院體檢行CT檢查時提示“肝占位”,為進一步確診于我院就診入院。患者無發熱、畏寒,無惡心、嘔吐,無腹瀉、腹脹、腹痛等不適,二便正常,體質量無明顯變化。血常規提示血小板稍增高,尿和大便常規、凝血四項及血生化均正常,CA19-9、癌胚抗原、甲胎蛋白也均正常,無乙型和丙型肝炎病毒感染。患者于26年前因幽門梗阻行胃大部分切除術,11年前因外傷行脾切除術。
1.2 影像征象分析
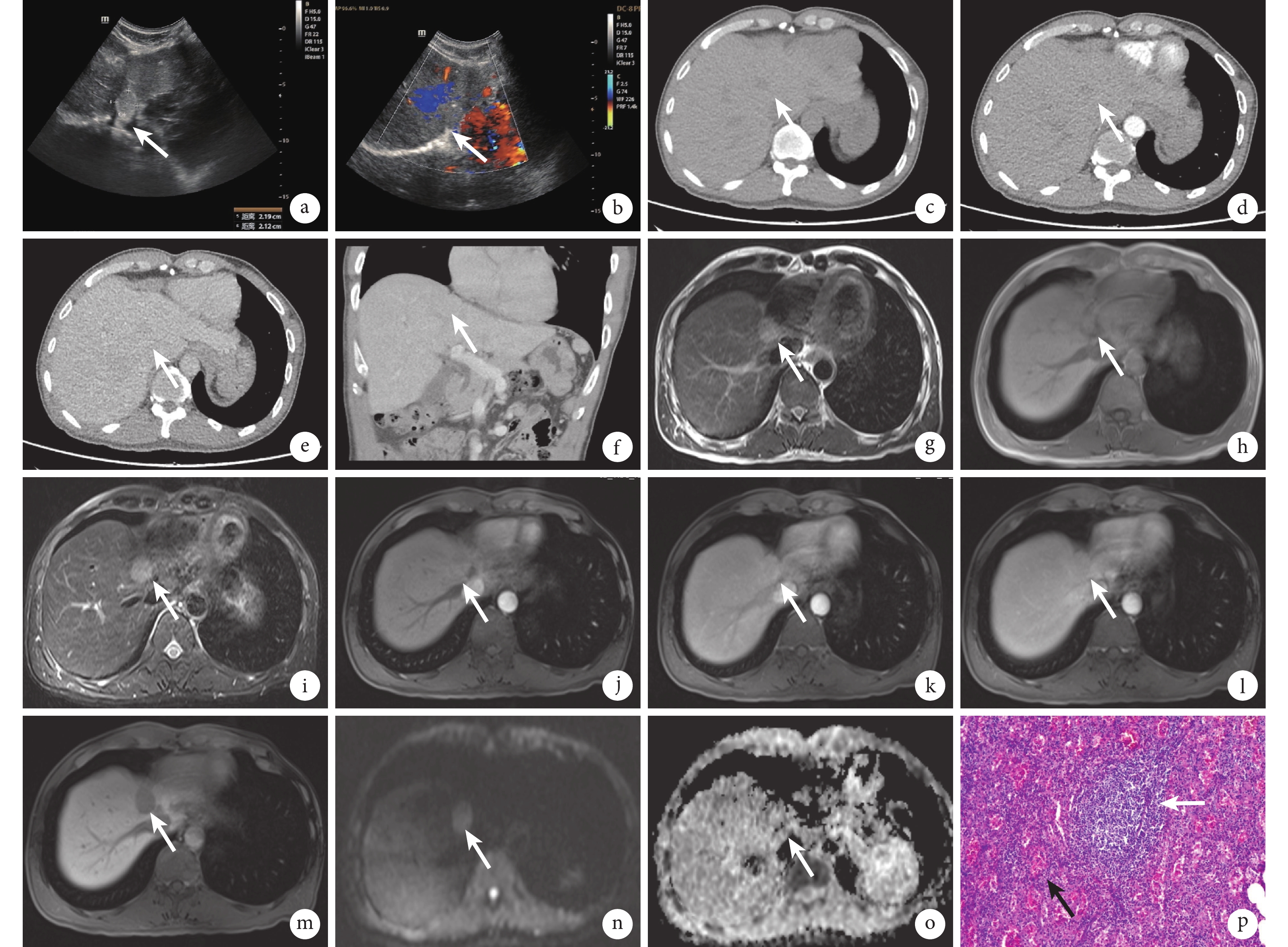
① 超聲檢查見肝切面形態大小正常,肝內回聲不均,在第二肝門區可見一結節(圖1a),約22 mm×21 mm大小,呈圓形高回聲,分布均質,周邊清楚,后方回聲無變化;彩色多普勒超聲示該結節及肝內血管血流未見異常(圖1b)。超聲診斷結果提示,肝右葉第二肝門區實質性占位病變,性質待查。② 上腹部CT平掃見肝Ⅳa段片狀等密度影,邊界欠清(圖1c);CT增強掃描動脈期(圖1d)和門靜脈期(圖1e)肝實質內未見明顯異常強化,延遲期多平面重建后見肝頂部病灶旁一稍低-等密度包膜影(圖1f)。CT檢查診斷結果提示,肝頂部、肝中靜脈旁可疑斑片狀稍低密度影,考慮膽囊管影可能,不除外占位。③ 上腹部MRI平掃檢查見肝Ⅳa段結節狀異常信號,T2加權成像(weighted imaging,WI)呈稍高信號(圖1g)、T1WI呈稍低信號(圖1h),T2WI-脂肪抑制未見信號減低(圖1i),邊界清楚;MRI增強掃描顯示,動脈期病變輕度強化(圖1j)、門靜脈期(圖1k)及平衡期(圖1l)強化稍減退,肝膽期(圖1m)病灶未見對比劑攝取;在b=1 000 s/mm2 時彌散加權成像(diffusion weighted imaging,DWI)均呈稍高信號(圖1n),表觀彌散系數(apparent diffusion coefficient,ADC)相應呈等信號(圖1o)。MRI檢查診斷結果提示,肝頂部、肝中靜脈旁占位性病變,考慮HCC或局灶性結節增生。擬對患者行右側肝葉和膽囊切除術。
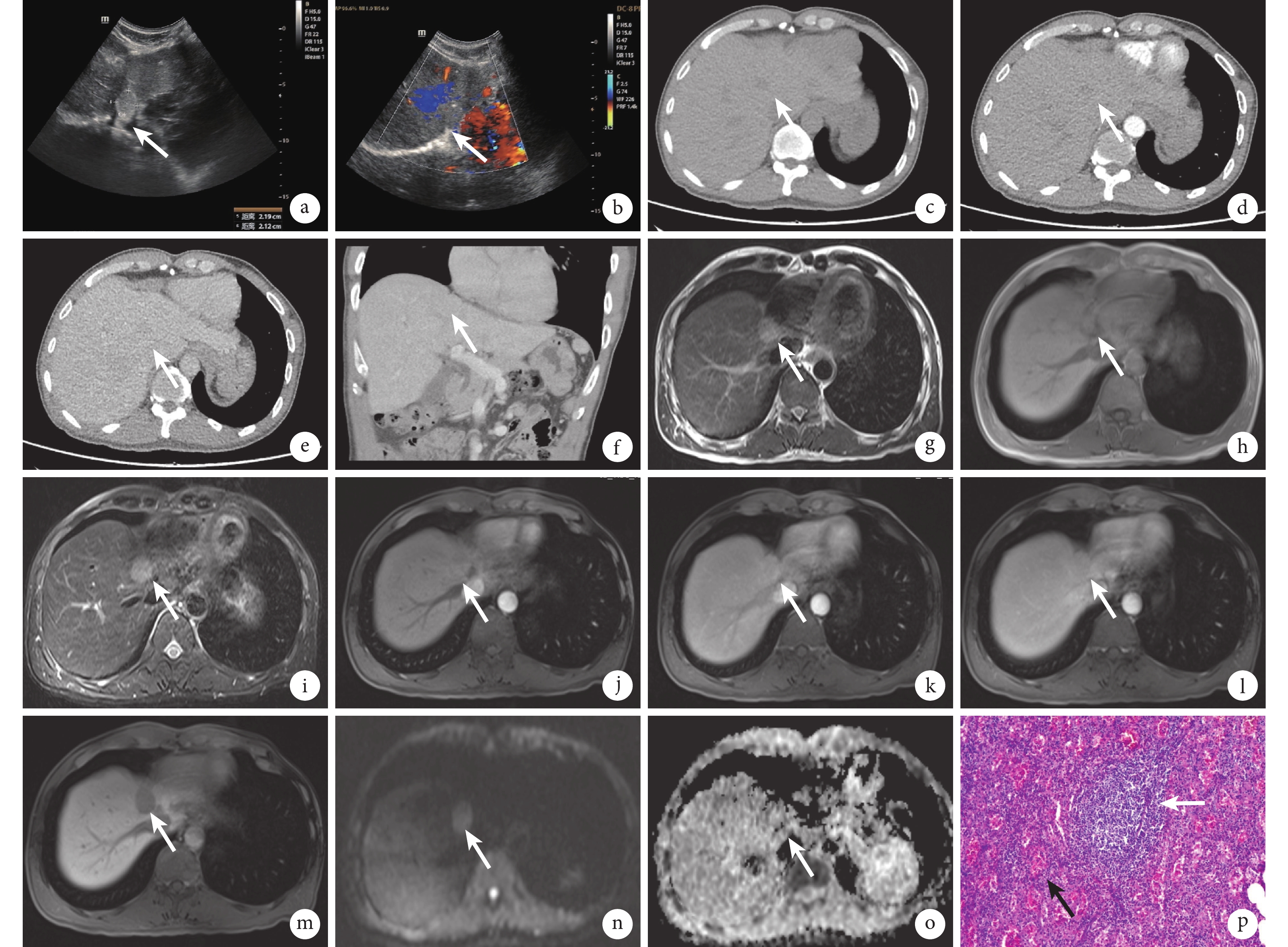 圖1
示肝內異位脾種植患者的影像檢查結果及術后病理檢查結果
圖1
示肝內異位脾種植患者的影像檢查結果及術后病理檢查結果
a:術前超聲檢查見肝內一邊界清楚的高回聲結節(白箭所示);b:術前彩色多普勒超聲檢查見該結節,肝內未見異常血流(白箭所示);c:CT平掃見肝Ⅳa段異位脾片狀等密度影且邊界欠清(白箭所示);d、e:CT增強掃描動脈期(d)、門靜脈期(e)未見肝實質內明顯異常強化(白箭所示);f:CT增強掃描延遲期多平面重建后見肝頂部病灶旁一稍低-等密度包膜影(白箭所示);g~i:MRI平掃見肝Ⅳa段T2WI呈稍高信號(g)、T1WI呈稍低信號(h)、T2WI-脂肪抑制信號未減低(i),白箭所示為肝內異位脾;j~o:MRI增強掃描見動脈期稍強化(j),門靜脈期(k)及平衡期(l)稍減低,肝膽期未見對比劑攝取(m),當b=1 000 s/mm2時DWI呈稍高信號(n),ADC相應呈等信號(o),白箭所示為肝內異位脾;p:術后病理檢查光鏡下見病灶富含豐富小血管(黑箭所示)及淋巴小結(白箭所示,HE ×400)
1.3 手術及術后病理診斷
患者行肝內病灶切除術,術中見右肝Ⅳ段占位,約2 cm×2 cm×2 cm大小,病灶有包膜,局部與膈肌粘連嚴重,術中切除病灶后標本送病理檢查,送檢標本見灰紅色組織一塊,切面呈灰紅色,質地軟,呈凝血樣組織,鏡下視野內見多條散在小血管和淋巴小結(圖1p),符合副脾表現。
2 討論
異位脾種植最初是1910年由Von Kuttner首次報道并提出了脾外傷脾種植的概念,因脾外傷與脾切除術后所致約占異位脾種植發生率的67%[4]。段克才等[5]統計了相關文獻中報道的異位脾種植的部位及病灶相關數據,其中肝內異位脾種植較罕見。
2.1 異位脾種植的生理機制
異位脾種植的機制主要有以下3種[3, 6]:① 脾外傷后的脾碎片直接播散種植;② 脾切除術中生理鹽水沖洗腹腔時將脾碎片沖向其他臟器表面而發生種植;③ 脾髓質細胞經脾靜脈流入肝小葉中進行種植性生長,此為肝內異位脾種植特有的種植方式。有研究者[7]認為,肝內異位脾種植是由脾組織種植于肝臟漿膜表面并向肝內陷入所致;但也有研究者[8]認為,種植于肝漿膜表面的脾組織是由于受到腹壁、膈肌或周圍組織擠壓而導致它向肝內侵入,脾組織血竇豐富且再生能力強,當脾組織發生種植后,其再生組織是未分化的網狀細胞,并非具有正常完整的脾組織,當網狀細胞和纖維組織形成支架后細胞分化,形成內皮竇、毛細血管與淋巴細胞,最終形成脾組織。然而與正常脾組織相比,種植脾外周帶有顆粒狀含鐵血黃素,并且缺少柱狀結構、濾泡與生發中心[2]。正是由于異位種植脾與正常脾組織的分化差異,脾種植多表現為結節,而因脾種植結節的血供來源于被膜外微小動脈,常常無法滿足結節正常的血液供應,所以結節直徑幾乎不超過3 cm。故種植脾的血管及形態結構會受所在器官本身的血管和細胞外基質影響。Carr等[9]認為,種植脾若在早期局部血液供應良好,種植的脾發育會更接近正常脾組織。但異位種植脾是否具有正常脾的生理功能,目前報道意見不一。相關研究者[10]認為,異位種植脾只有在足夠的體積和正常的血供下才能發揮正常脾的生理功能[5]。
2.2 異位脾種植的病理特點
異位脾種植具有完整的纖維包膜,由于異位脾種植血供來源于周邊組織而非脾動脈,通常走行扭曲,所以無脾門及脾門的“門狀”血流結構,多以紅髓為主,缺乏完善的白髓結構[2]。
2.3 肝內異位脾種植的影像特征
目前用于肝內占位的影像學檢查方法包括超聲、CT、MRI及99Tcm-熱變性紅細胞顯像。對于肝內異位脾種植,結合既往相關文獻報道及本例患者的特點,它具有以下影像學特征。
2.3.1 超聲表現
肝內異位脾種植在超聲下常呈圓形或橢圓形結節樣改變,邊界清楚,回聲均勻,血流信號豐富;超聲造影示動脈期明顯強化,門靜脈期及延遲期病灶內呈持續性強化。
2.3.2 CT表現
肝內異位脾種植的CT平掃多呈密度均勻的實性結節或腫塊,邊界清楚,無鈣化,形態規則,CT值40~70 HU,與肝臟相比常呈低-等密度;增強掃描動脈期強化程度根據異位脾種植內紅髓與白髓排列方式的不同而呈現出不同的表現,白髓是由周圍淋巴鞘、淋巴小結和邊緣區域構成,紅髓是由脾索和脾血竇構成(脾索是由富含血細胞的淋巴組織構成,呈不規則的索條狀,互聯成網,其網孔即脾血竇),基于脾臟的組織學特點,由于紅髓與白髓的血流速度不一致,直徑≤3 cm的肝內異位脾種植因紅髓與白髓排列欠規則,因此其血流動力學差異不顯著而多表現為均勻強化,直徑>3 cm的肝內異位脾種植多呈均勻強化或花斑樣強化[5]。本例肝內異位脾種植CT平掃呈等密度,與正常肝實質難區分,增強掃描顯示肝實質內未見明顯異常強化。筆者認為這是由于肝內異位脾種植的血供來源于被膜外微小動脈,且此例肝內異位脾種植直徑未超過3 cm,故血流動力學差異不大,因而強化不明顯。
2.3.3 MRI表現
MRI平掃見肝內異位脾種植信號均勻,多表現為T1WI低信號、T2WI高信號(當病灶內鐵沉積時T2WI可呈低信號)[10],DWI呈稍高信號,其增強掃描與CT大致相同。本例肝內異位脾種植所示T2WI呈稍高信號、T1WI呈稍低信號,動脈期病變輕度強化,門靜脈期及平衡期強化稍減退,肝膽特異期呈低信號,DWI呈稍高信號,ADC呈等信號,與多數文獻報道的肝內異位脾種植的MRI表現基本一致。
2.3.4 99Tcm-熱變性紅細胞顯像表現
99Tcm-熱變性紅細胞顯像示脾內的網狀內皮細胞可選擇性地清除衰老、變性的紅細胞,99Tcm標記的熱變性紅細胞進入人體之后主要是被脾臟攝取,其次是肝臟與骨髓,因此顯像時可見脾臟或異位脾種植呈放射性高攝取,肝臟呈輕度攝取。
2.4 肝內異位脾種植需與以下肝臟病變鑒別
2.4.1 HCC
HCC多有肝炎病史及血清甲胎蛋白升高;CT及MRI的動態增強掃描檢查表現為“快進快出”的強化方式,常有包膜樣延遲強化。而肝內異位脾種植絕大多數無肝硬化及肝炎病史,多有明確的脾臟外傷史或脾臟手術史,甲胎蛋白多為陰性。
2.4.2 肝硬化再生結節
肝硬化再生結節為良性,主要由于肝細胞壞死、血供改變等因素導致肝細胞及間質增生,周圍圍繞纖維間隔,多由單層或雙層肝細胞板形成,細胞無異型性,主要由門靜脈供血,MRI常表現為T2WI低信號,可能與含鐵血黃素沉著、鐵質沉積以及周圍纖維包膜形成有關,T1WI常呈等或高信號,DWI呈等信號,肝硬化再生結節內的肝細胞功能多正常,故肝膽特異期多呈等信號,由于肝硬化再生結節主要是門靜脈供血,故MRI動態增強掃描強化程度與肝實質相似。根據供血方式以及MRI相關序列信號的不同,肝內異位脾種植可與肝硬化再生結節鑒別[11]。
2.4.3 肝細胞腺瘤
肝細胞腺瘤好發于育齡期女性,有包膜,易合并出血及脂肪變性。大多數肝細胞腺瘤動脈期可見明顯或中度強化,包膜下可見粗大的供血動脈影,供血動脈可穿透包膜進入病灶內;而肝內異位脾種植多由被膜外微小動脈供血。
2.4.4 肝局灶性結節增生
肝局灶性結節增生屬于肝臟富血供的良性病變,CT、MRI檢查多呈均質性改變,動態增強掃描呈明顯強化,部分病灶可見典型的中央瘢痕,T2WI呈高信號,呈延遲強化,肝膽特異期呈明顯高信號,據此特征可與肝內其他病變相鑒別[12]。
總之,肝內異位脾種植罕見。對于臨床上偶然發現的肝實質內不典型占位性病變,在診斷時需密切注意患者的臨床病史,對于既往有脾臟手術或脾外傷以及無HCC高危因素的患者,需考慮肝內異位脾種植的可能。本例患者十余年前有脾外傷史,CT及MRI檢查見肝Ⅳa段軟組織結節,CT增強掃描未見明顯強化,MRI增強掃描動脈期呈輕度強化,門靜脈期及平衡期強化稍減退,對此明確診斷存在一定困難的病例,可完善核素顯像檢查,以降低誤診率,從而避免不必要的手術。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:常恩慧收集資料、撰寫文章;張婉麗查閱文獻;楊蕊夢和江新青審閱及修改文章。
倫理聲明:本研究通過了廣州市第一人民醫院倫理委員會審批(批文編號:K-2022-145-02)。
異位脾種植通常是指脾組織于自體內異位種植。因脾組織再生能力強且脾碎片可誘導其周邊產生新生血管,因而在脾外傷致脾破裂或脾切除術后脾組織可能會進入到鄰近臟器而種植[1]。異位脾種植常好發于大網膜、小腸系膜、后腹膜、腸管、腎臟、胰腺、橫膈、肝臟等處[2]。90%的異位脾種植發生于腹腔內,而發生于肝臟的異位脾種植約占3%[3]。肝內異位脾種植患者大多數無臨床癥狀,少數有腹痛或腸梗阻癥狀,亦無特異性的影像學表現,易與肝細胞癌(hepatocellular carcinoma,HCC)、肝硬化再生結節、肝細胞腺瘤、局灶性結節增生及其他腫瘤相混淆。現回顧性分析廣州市第一人民醫院(簡稱“我院”)收治的1例肝內異位脾種植的影像學表現,旨在提高對該病的認識,以避免誤診。
1 臨床資料
1.1 病例資料
患者,男,49歲。因1周前于外院體檢行CT檢查時提示“肝占位”,為進一步確診于我院就診入院。患者無發熱、畏寒,無惡心、嘔吐,無腹瀉、腹脹、腹痛等不適,二便正常,體質量無明顯變化。血常規提示血小板稍增高,尿和大便常規、凝血四項及血生化均正常,CA19-9、癌胚抗原、甲胎蛋白也均正常,無乙型和丙型肝炎病毒感染。患者于26年前因幽門梗阻行胃大部分切除術,11年前因外傷行脾切除術。
1.2 影像征象分析
① 超聲檢查見肝切面形態大小正常,肝內回聲不均,在第二肝門區可見一結節(圖1a),約22 mm×21 mm大小,呈圓形高回聲,分布均質,周邊清楚,后方回聲無變化;彩色多普勒超聲示該結節及肝內血管血流未見異常(圖1b)。超聲診斷結果提示,肝右葉第二肝門區實質性占位病變,性質待查。② 上腹部CT平掃見肝Ⅳa段片狀等密度影,邊界欠清(圖1c);CT增強掃描動脈期(圖1d)和門靜脈期(圖1e)肝實質內未見明顯異常強化,延遲期多平面重建后見肝頂部病灶旁一稍低-等密度包膜影(圖1f)。CT檢查診斷結果提示,肝頂部、肝中靜脈旁可疑斑片狀稍低密度影,考慮膽囊管影可能,不除外占位。③ 上腹部MRI平掃檢查見肝Ⅳa段結節狀異常信號,T2加權成像(weighted imaging,WI)呈稍高信號(圖1g)、T1WI呈稍低信號(圖1h),T2WI-脂肪抑制未見信號減低(圖1i),邊界清楚;MRI增強掃描顯示,動脈期病變輕度強化(圖1j)、門靜脈期(圖1k)及平衡期(圖1l)強化稍減退,肝膽期(圖1m)病灶未見對比劑攝取;在b=1 000 s/mm2 時彌散加權成像(diffusion weighted imaging,DWI)均呈稍高信號(圖1n),表觀彌散系數(apparent diffusion coefficient,ADC)相應呈等信號(圖1o)。MRI檢查診斷結果提示,肝頂部、肝中靜脈旁占位性病變,考慮HCC或局灶性結節增生。擬對患者行右側肝葉和膽囊切除術。
 圖1
示肝內異位脾種植患者的影像檢查結果及術后病理檢查結果
圖1
示肝內異位脾種植患者的影像檢查結果及術后病理檢查結果
a:術前超聲檢查見肝內一邊界清楚的高回聲結節(白箭所示);b:術前彩色多普勒超聲檢查見該結節,肝內未見異常血流(白箭所示);c:CT平掃見肝Ⅳa段異位脾片狀等密度影且邊界欠清(白箭所示);d、e:CT增強掃描動脈期(d)、門靜脈期(e)未見肝實質內明顯異常強化(白箭所示);f:CT增強掃描延遲期多平面重建后見肝頂部病灶旁一稍低-等密度包膜影(白箭所示);g~i:MRI平掃見肝Ⅳa段T2WI呈稍高信號(g)、T1WI呈稍低信號(h)、T2WI-脂肪抑制信號未減低(i),白箭所示為肝內異位脾;j~o:MRI增強掃描見動脈期稍強化(j),門靜脈期(k)及平衡期(l)稍減低,肝膽期未見對比劑攝取(m),當b=1 000 s/mm2時DWI呈稍高信號(n),ADC相應呈等信號(o),白箭所示為肝內異位脾;p:術后病理檢查光鏡下見病灶富含豐富小血管(黑箭所示)及淋巴小結(白箭所示,HE ×400)
1.3 手術及術后病理診斷
患者行肝內病灶切除術,術中見右肝Ⅳ段占位,約2 cm×2 cm×2 cm大小,病灶有包膜,局部與膈肌粘連嚴重,術中切除病灶后標本送病理檢查,送檢標本見灰紅色組織一塊,切面呈灰紅色,質地軟,呈凝血樣組織,鏡下視野內見多條散在小血管和淋巴小結(圖1p),符合副脾表現。
2 討論
異位脾種植最初是1910年由Von Kuttner首次報道并提出了脾外傷脾種植的概念,因脾外傷與脾切除術后所致約占異位脾種植發生率的67%[4]。段克才等[5]統計了相關文獻中報道的異位脾種植的部位及病灶相關數據,其中肝內異位脾種植較罕見。
2.1 異位脾種植的生理機制
異位脾種植的機制主要有以下3種[3, 6]:① 脾外傷后的脾碎片直接播散種植;② 脾切除術中生理鹽水沖洗腹腔時將脾碎片沖向其他臟器表面而發生種植;③ 脾髓質細胞經脾靜脈流入肝小葉中進行種植性生長,此為肝內異位脾種植特有的種植方式。有研究者[7]認為,肝內異位脾種植是由脾組織種植于肝臟漿膜表面并向肝內陷入所致;但也有研究者[8]認為,種植于肝漿膜表面的脾組織是由于受到腹壁、膈肌或周圍組織擠壓而導致它向肝內侵入,脾組織血竇豐富且再生能力強,當脾組織發生種植后,其再生組織是未分化的網狀細胞,并非具有正常完整的脾組織,當網狀細胞和纖維組織形成支架后細胞分化,形成內皮竇、毛細血管與淋巴細胞,最終形成脾組織。然而與正常脾組織相比,種植脾外周帶有顆粒狀含鐵血黃素,并且缺少柱狀結構、濾泡與生發中心[2]。正是由于異位種植脾與正常脾組織的分化差異,脾種植多表現為結節,而因脾種植結節的血供來源于被膜外微小動脈,常常無法滿足結節正常的血液供應,所以結節直徑幾乎不超過3 cm。故種植脾的血管及形態結構會受所在器官本身的血管和細胞外基質影響。Carr等[9]認為,種植脾若在早期局部血液供應良好,種植的脾發育會更接近正常脾組織。但異位種植脾是否具有正常脾的生理功能,目前報道意見不一。相關研究者[10]認為,異位種植脾只有在足夠的體積和正常的血供下才能發揮正常脾的生理功能[5]。
2.2 異位脾種植的病理特點
異位脾種植具有完整的纖維包膜,由于異位脾種植血供來源于周邊組織而非脾動脈,通常走行扭曲,所以無脾門及脾門的“門狀”血流結構,多以紅髓為主,缺乏完善的白髓結構[2]。
2.3 肝內異位脾種植的影像特征
目前用于肝內占位的影像學檢查方法包括超聲、CT、MRI及99Tcm-熱變性紅細胞顯像。對于肝內異位脾種植,結合既往相關文獻報道及本例患者的特點,它具有以下影像學特征。
2.3.1 超聲表現
肝內異位脾種植在超聲下常呈圓形或橢圓形結節樣改變,邊界清楚,回聲均勻,血流信號豐富;超聲造影示動脈期明顯強化,門靜脈期及延遲期病灶內呈持續性強化。
2.3.2 CT表現
肝內異位脾種植的CT平掃多呈密度均勻的實性結節或腫塊,邊界清楚,無鈣化,形態規則,CT值40~70 HU,與肝臟相比常呈低-等密度;增強掃描動脈期強化程度根據異位脾種植內紅髓與白髓排列方式的不同而呈現出不同的表現,白髓是由周圍淋巴鞘、淋巴小結和邊緣區域構成,紅髓是由脾索和脾血竇構成(脾索是由富含血細胞的淋巴組織構成,呈不規則的索條狀,互聯成網,其網孔即脾血竇),基于脾臟的組織學特點,由于紅髓與白髓的血流速度不一致,直徑≤3 cm的肝內異位脾種植因紅髓與白髓排列欠規則,因此其血流動力學差異不顯著而多表現為均勻強化,直徑>3 cm的肝內異位脾種植多呈均勻強化或花斑樣強化[5]。本例肝內異位脾種植CT平掃呈等密度,與正常肝實質難區分,增強掃描顯示肝實質內未見明顯異常強化。筆者認為這是由于肝內異位脾種植的血供來源于被膜外微小動脈,且此例肝內異位脾種植直徑未超過3 cm,故血流動力學差異不大,因而強化不明顯。
2.3.3 MRI表現
MRI平掃見肝內異位脾種植信號均勻,多表現為T1WI低信號、T2WI高信號(當病灶內鐵沉積時T2WI可呈低信號)[10],DWI呈稍高信號,其增強掃描與CT大致相同。本例肝內異位脾種植所示T2WI呈稍高信號、T1WI呈稍低信號,動脈期病變輕度強化,門靜脈期及平衡期強化稍減退,肝膽特異期呈低信號,DWI呈稍高信號,ADC呈等信號,與多數文獻報道的肝內異位脾種植的MRI表現基本一致。
2.3.4 99Tcm-熱變性紅細胞顯像表現
99Tcm-熱變性紅細胞顯像示脾內的網狀內皮細胞可選擇性地清除衰老、變性的紅細胞,99Tcm標記的熱變性紅細胞進入人體之后主要是被脾臟攝取,其次是肝臟與骨髓,因此顯像時可見脾臟或異位脾種植呈放射性高攝取,肝臟呈輕度攝取。
2.4 肝內異位脾種植需與以下肝臟病變鑒別
2.4.1 HCC
HCC多有肝炎病史及血清甲胎蛋白升高;CT及MRI的動態增強掃描檢查表現為“快進快出”的強化方式,常有包膜樣延遲強化。而肝內異位脾種植絕大多數無肝硬化及肝炎病史,多有明確的脾臟外傷史或脾臟手術史,甲胎蛋白多為陰性。
2.4.2 肝硬化再生結節
肝硬化再生結節為良性,主要由于肝細胞壞死、血供改變等因素導致肝細胞及間質增生,周圍圍繞纖維間隔,多由單層或雙層肝細胞板形成,細胞無異型性,主要由門靜脈供血,MRI常表現為T2WI低信號,可能與含鐵血黃素沉著、鐵質沉積以及周圍纖維包膜形成有關,T1WI常呈等或高信號,DWI呈等信號,肝硬化再生結節內的肝細胞功能多正常,故肝膽特異期多呈等信號,由于肝硬化再生結節主要是門靜脈供血,故MRI動態增強掃描強化程度與肝實質相似。根據供血方式以及MRI相關序列信號的不同,肝內異位脾種植可與肝硬化再生結節鑒別[11]。
2.4.3 肝細胞腺瘤
肝細胞腺瘤好發于育齡期女性,有包膜,易合并出血及脂肪變性。大多數肝細胞腺瘤動脈期可見明顯或中度強化,包膜下可見粗大的供血動脈影,供血動脈可穿透包膜進入病灶內;而肝內異位脾種植多由被膜外微小動脈供血。
2.4.4 肝局灶性結節增生
肝局灶性結節增生屬于肝臟富血供的良性病變,CT、MRI檢查多呈均質性改變,動態增強掃描呈明顯強化,部分病灶可見典型的中央瘢痕,T2WI呈高信號,呈延遲強化,肝膽特異期呈明顯高信號,據此特征可與肝內其他病變相鑒別[12]。
總之,肝內異位脾種植罕見。對于臨床上偶然發現的肝實質內不典型占位性病變,在診斷時需密切注意患者的臨床病史,對于既往有脾臟手術或脾外傷以及無HCC高危因素的患者,需考慮肝內異位脾種植的可能。本例患者十余年前有脾外傷史,CT及MRI檢查見肝Ⅳa段軟組織結節,CT增強掃描未見明顯強化,MRI增強掃描動脈期呈輕度強化,門靜脈期及平衡期強化稍減退,對此明確診斷存在一定困難的病例,可完善核素顯像檢查,以降低誤診率,從而避免不必要的手術。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:常恩慧收集資料、撰寫文章;張婉麗查閱文獻;楊蕊夢和江新青審閱及修改文章。
倫理聲明:本研究通過了廣州市第一人民醫院倫理委員會審批(批文編號:K-2022-145-02)。