引用本文: 馬建芳, 袁開芬, 黃曉玲, 李艷華, 馬狄. CURB-65評分聯合血尿素氮/白蛋白對社區獲得性肺炎臨床價值的研究. 中國呼吸與危重監護雜志, 2023, 22(11): 768-774. doi: 10.7507/1671-6205.202307003 復制
版權信息: ?四川大學華西醫院華西期刊社《中國呼吸與危重監護雜志》版權所有,未經授權不得轉載、改編
社區獲得性肺炎(community acquired pneumonia,CAP)至今仍是危害全球居民健康的呼吸道疾病,具有較高的發病率、住院率和病死率,與成年人的重大疾病負擔有關[1]。及早準確地評估患者病情嚴重程度及預后,選擇合適的治療地點是臨床醫生面臨的一個巨大挑戰。CURB-65是評估CAP患者疾病嚴重程度最常用的評分量表,包括意識障礙、尿素氮、呼吸頻率、血壓和年齡5個參數,雖然簡便易行,但在評估患者是否存在意識障礙方面存在主觀性,導致在確定CAP患者是否需要入住重癥醫學科(intensive care unit,ICU)時存在一定的偏差[2],這可能會延誤病情或者造成醫療資源的浪費,因此需要尋找易于獲得、檢測成本低廉、敏感而特異的生物標志物,以評估CAP患者的預后及做出最佳治療決策。血清白蛋白(albumin,Alb)和血尿素氮(blood urea nitrogen,BUN)是衡量內源性蛋白質合成和分解代謝的直接和間接指標,在肺炎患者的病情及預后中被廣泛運用[2-3]。研究發現血尿素氮與白蛋白比值(blood urea nitrogen to albumin ratio,B/A)作為一種新的預后標志物,對慢性心力衰竭患者[4]、老年消化道出血患者[5]、感染性休克患者[6]以及CAP患者[7-8]的ICU入院率及病死率有著重要預測價值。然而,將傳統CURB-65評分聯合B/A來預測CAP患者入住ICU及住院期間死亡的研究尚少,兩者聯合是否比單獨使用CURB-65評分或B/A更有效尚不清楚。本研究旨在探討兩者單獨和聯合對CAP患者的臨床價值,以期指導診療,降低死亡風險。
1 資料與方法
1.1 臨床資料
回顧性收集2018年1月—2022年1月在昆明醫科大學第二附屬醫院住院治療的523例成年CAP患者的臨床資料。納入標準:(1)符合《中國成人社區獲得性肺炎診斷和治療指南(2016年版)》中關于CAP的診斷標準[9];(2)年齡≥18歲。排除標準:(1)臨床資料不全;(2)肝腎功能不全;(3)合并非感染性間質性肺病、活動性肺結核、肺栓塞、慢性阻塞性肺疾病、新型冠狀病毒肺炎;(4)合并血液系統疾病、惡性腫瘤、免疫缺陷或免疫抑制患者。根據患者是否入住ICU分為ICU組(n=36)和普通病房組(n=487),根據患者住院期間死亡情況分為死亡組(n=45)與非死亡組(n=478)。本研究經昆明醫科大學第二附屬醫院倫理委員會批準(審-PJ-科-2023-161)。
1.2 方法
收集所有患者的臨床資料,包括年齡、性別、吸煙史、住院天數、抗生素使用天數、入住ICU情況,是否合并慢性病(高血壓、糖尿病、冠心病);對每個CAP患者進行CURB-65評分(CURB-65評分包括意識障礙、BUN>7 mmol/L、呼吸頻率≥30次/min、收縮壓<90 mm Hg(1 mm Hg=0.133 kPa)或者舒張壓≤60 mm Hg、年齡≥65歲,每符合1項得1分);搜集患者入院時第一次檢測的實驗室指標,并記錄降鈣素原(procalcitonin,PCT)、C反應蛋白(C-reactive protein,CRP)、白細胞計數(white blood cell count,WBC)、中性粒細胞計數(neutrophil count,NEUT)、Alb、尿素、將尿素轉換為BUN,即BUN(mg/dL)= 尿素(mmol/L)×2.8,計算每一例患者的BUN與Alb比值(B/A)并記錄。
1.3 統計學方法
采用SPSS25.0統計軟件。非正態分布的計量資料以中位數(四分位數)[M(P25,P75)]表示,兩組間比較采用Mann-Whitney U檢驗;計數資料用例(%)表示,組間比較采用χ2檢驗。繪制受試者操作特征曲線(receiver operator characteristic curve,ROC曲線)評估CURB-65評分、B/A以及兩者聯合對CAP患者入住ICU及住院期間死亡的預測價值,計算曲線下的面積(area under ROC curve,AUC)、95%置信區間(confidential interval,CI)、敏感性、特異性、約登指數,最大約登指數對應的值為截斷值;B/A與各指標之間的相關關系采用Spearman分析,采用多因素Logistic回歸分析篩選CAP患者住院期間死亡的獨立危險因素。以P<0.05為差異有統計學意義。
2 結果
2.1 一般資料
共納入523例CAP患者,男287例,女236例,其中入住ICU組36例,普通病房組487例,兩組患者在年齡、性別、吸煙史、合并冠心病比例上比較差異無統計學意義(均P>0.05),入住ICU組患者住院天數、抗生素使用天數、住院期間死亡人數、合并高血壓、糖尿病比例、CURB-65評分、WBC、NEUT、PCT、CRP、BUN、B/A均顯著高于普通病房組,Alb值低于普通病房組(均P<0.05,表1)。死亡組45例,非死亡組478例,兩組患者在吸煙史、住院天數、抗生素使用天數方面比較差異無統計學意義(均P>0.05),死亡組患者年齡、男性、合并高血壓、糖尿病、冠心病比例、入住ICU比例、CURB-65評分、WBC、NEUT、PCT、CRP 、BUN、B/A均顯著高于非死亡組,Alb值低于非死亡組(均P<0.05,表2)。
2.2 B/A與PCT、CRP 、WBC、NEUT 、CURB-65評分相關性
Spearman相關分析結果顯示,B/A與PCT、CRP 、WBC、NEUT 、CURB-65評分呈正相關(r值分別為0.486、0.291、0.260、0.310、0.666,P<0.001)。
2.3 CURB-65評分、B/A以及兩者聯合對CAP患者入住ICU的預測價值
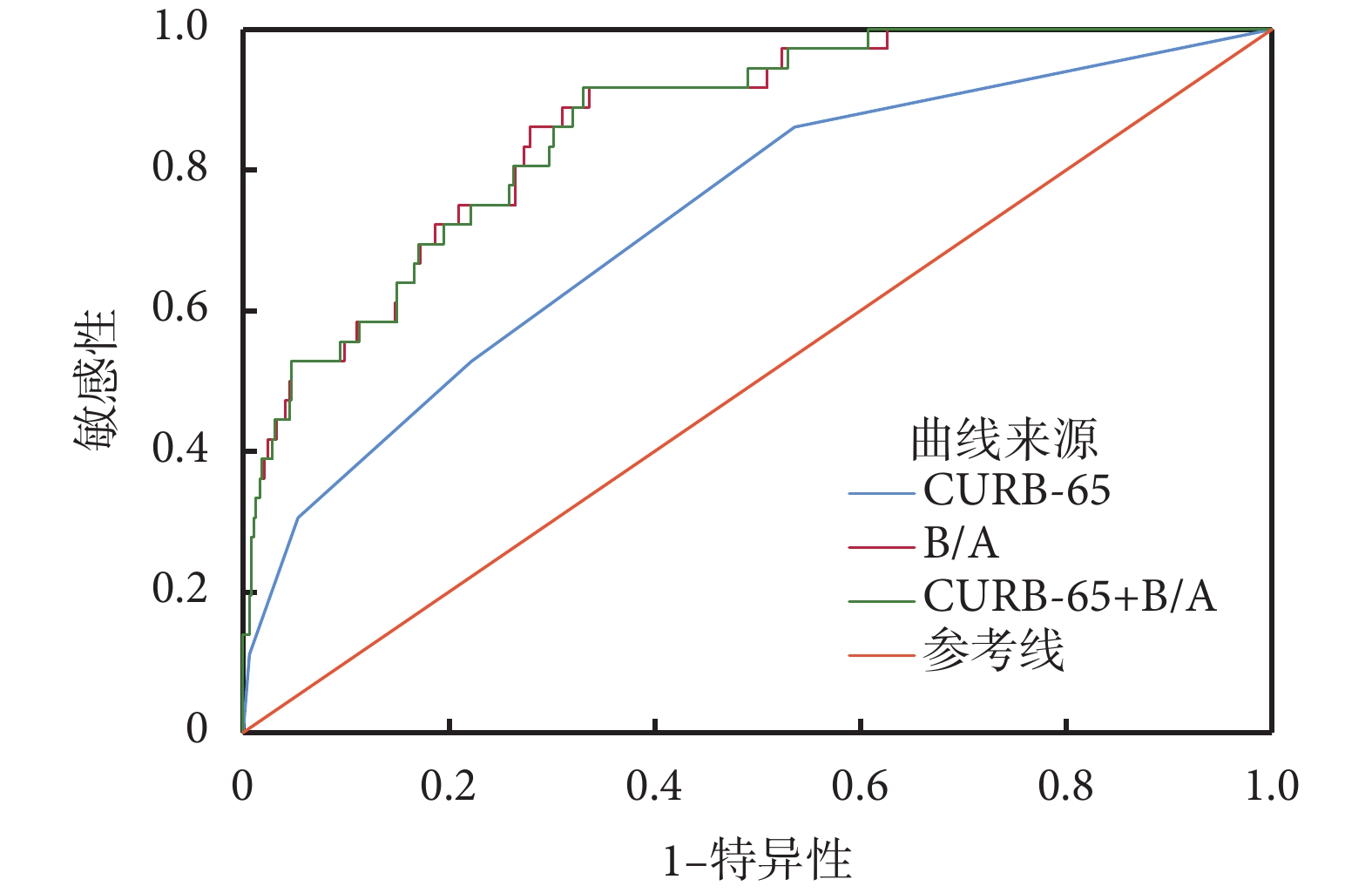
通過ROC曲線分析,CURB-65評分、B/A、CURB-65評分聯合B/A評估CAP患者入住ICU的AUC分別為0.730、0.863、0.862,B/A預測ICU入住需求的最佳臨界值為4.725 mg/g,敏感性為86.1%,特異性為72.1%。單獨運用CURB-65評分預測CAP患者入住ICU的效能及特異性均較低。CURB-65評分聯合B/A的敏感性最高,為91.7%,特異性為66.4%。結果表3、圖1。
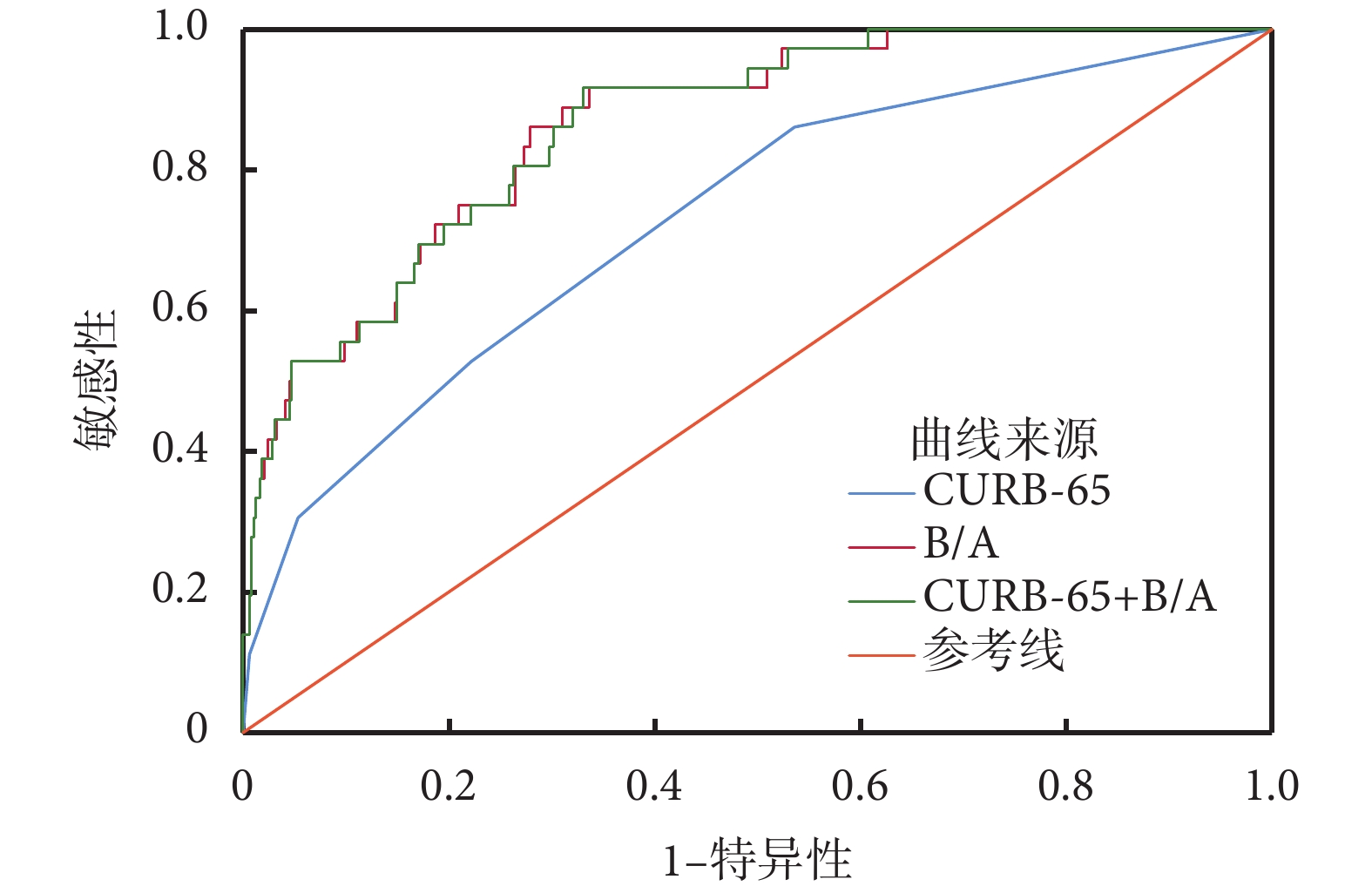 圖1
各指標預測CAP患者入住ICU的ROC曲線
圖1
各指標預測CAP患者入住ICU的ROC曲線
2.4 CURB-65評分、B/A以及兩者聯合對CAP患者住院期間死亡的預測價值
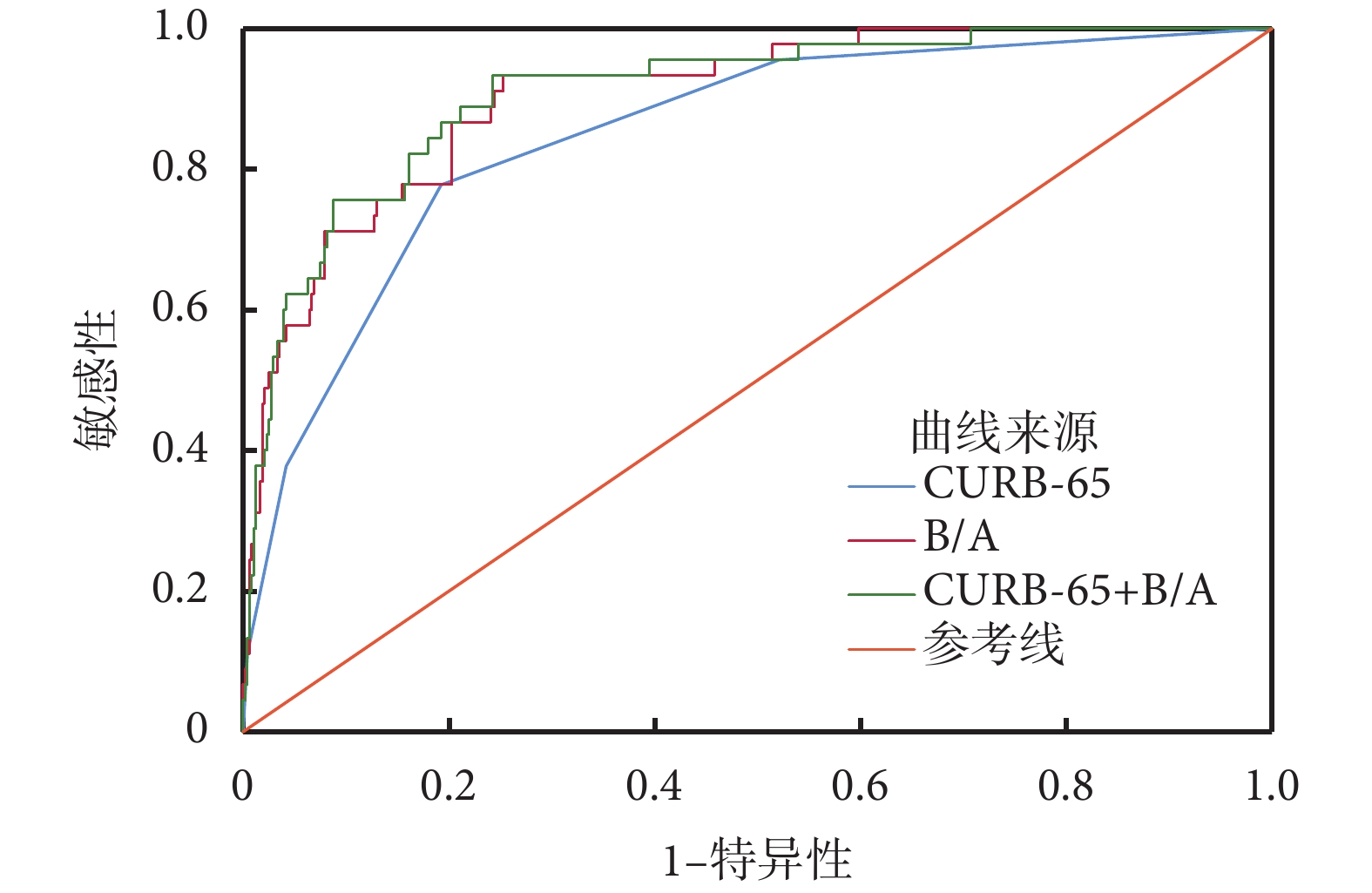
通過ROC曲線分析,CURB-65評分、B/A、CURB-65評分聯合B/A評估CAP患者住院期間死亡的AUC分別為0.850、0.904、0.908,B/A預測CAP患者住院期間死亡的最佳臨界值為4.755 mg/g,敏感性為93.3%,特異性為74.7%,CURB-65評分聯合B/A對死亡的預測效能與B/A的預測效能相當,但是優于CURB-65評分,其敏感性和特異性分別為93.3%、75.7%,提示在評估CAP患者住院病死率方面,B/A單獨運用即有較高的臨床價值,可以不聯合CURB-65評分。結果表4、圖2。
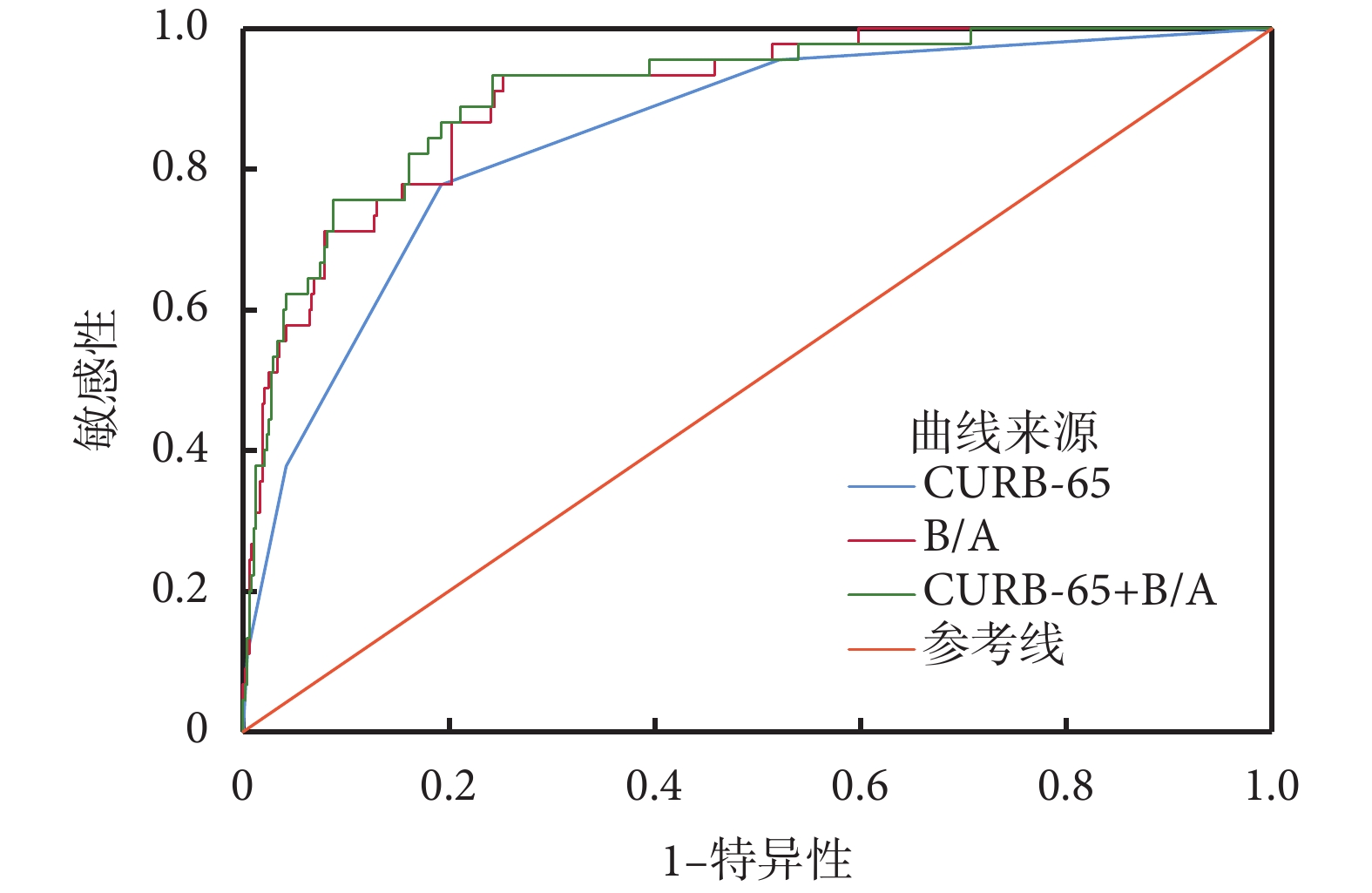 圖2
各指標預測CAP患者死亡的ROC曲線
圖2
各指標預測CAP患者死亡的ROC曲線
2.5 CAP患者死亡危險因素的Logistic回歸分析
以住院期間是否死亡為因變量(是=1,否=0),納入差異性分析中有統計學意義的自變量進行多因素Logistic回歸分析,納入因素包括年齡、性別、合并高血壓、糖尿病、冠心病、CURB-65評分、PCT、CRP、WBC、NEUT 、Alb、BUN、B/A≥4.755 mg/g。分析結果顯示,合并糖尿病、CURB-65評分高、Alb水平降低和B/A≥4.755 mg/g是CAP患者住院期間死亡的獨立危險因素(P<0.05,表5)。
3 討論
CAP仍然是成人患者住院治療及死亡的主要原因之一,及時識別高風險,選擇合適的治療地點并制定合理的治療方案,對避免CAP患者病情重癥化發展及降低病死率尤為重要。CURB-65因其簡便快速性被廣泛用于評估CAP患者病情嚴重程度及決定治療地點,依據CURB-65評分建議,評分在0~1分可以院外治療,評分為2分,可以短期的住院治療,評分≥3分,需住院或者ICU治療,評分越高,病情越危重。本研究顯示,入住ICU的36例CAP患者中,有17例(47.2%)評分在0~1分,而普通病房中有379例(77.8%)的患者評分在0~1分,26例評分(5.4%)≥3分,這表明CURB-65評分在一定程度上低估了CAP患者的病情嚴重程度,可能進一步延誤CAP的治療。血清學標志物與CAP患者病理生理狀態相關,且檢測方便、客觀,有望成為評估CAP患者病情及預后的工具。
BUN是血清尿素產生、代謝和排泄之間平衡的結果,受多種因素的調節,如膳食蛋白質攝入、內源性蛋白質分解代謝、容量狀態、年齡、腸外高營養治療、外源性糖皮質激素依賴分解代謝、消化道出血、肝尿素合成和腎尿素排泄[7,10]。BUN反映了機體多種臨床狀況,是疾病嚴重程度的標志物[6]。一項回顧性研究發現BUN與入住ICU的危重患者的病死率獨立相關,無論入院診斷如何,入院時BUN>28 mg/dL與長期病死率相關[11]。Agarwal等[7]的前瞻性研究指出,BUN>30 mg/dL是CAP患者30天病死率的獨立危險因素。在我們的研究中,BUN水平升高在單因素回歸分析中被發現是CAP患者住院病死率的預測因子,OR值為1.105,但在多因素分析中未發現它是病死率的一個獨立預測因子,這一結果的可能原因是BUN水平與B/A比之間的高度相關性。Alb不僅僅是機體營養狀況的評估指標,還具有維持滲透壓、調節血管通透性和酸堿平衡、抗炎和抗氧化等多種生理作用[12]。CAP患者Alb下降與多種因素相關,一方面,炎癥使毛細血管的通透性增加,白蛋白從毛細血管中滲漏增多;另一方面,CAP患者體內的氧化應激水平升高,白蛋白在參與免疫調節、抗氧化的過程中被過度消耗[13]。有研究指出Alb對CAP患者30天內病死率的預測能力顯著優于PSI及A-DROP評分[14]。Parthasarathi等[15]研究也顯示Alb低于2.85 mg/dL是預測CAP患者7天內ICU入院或病死率(AUC=0.854)和72 h后臨床不穩定(AUC=0.817)的最佳預測因子,當Alb與PSI、CURB-65聯合運用時,其預測效能得到提高。本研究結果也發現Alb水平是CAP患者住院期間死亡的保護因素,OR值為0.873(95%CI 0.798~0.954),Alb水平下降與CAP患者院內病死率獨立相關。
近年來,B/A在臨床中的運用價值受到了關注[7-8,16],陳云等[17]研究指出B/A比值是重癥肺炎患者不良預后的獨立危險因素,可作為判斷重癥肺炎患者預后的評價指標。另一項納入10項研究、包括1 900多例肺炎患者的Meta分析顯示,B/A是判斷肺炎患者預后的良好標志,B/A升高的肺炎患者比正常或低水平的患者不良結局的發生率高7倍[18],這與本研究結果相符。在本研究中,入住ICU及住院期間死亡的CAP患者B/A、BUN水平明顯升高,Alb明顯降低,B/A截斷值為4.725 mg/g時,預測CAP患者入住ICU的效能較好,其AUC、敏感性、特異性分別為0.863、86.1%、72.1%;單獨運用CURB-65評分預測CAP患者入住ICU的AUC為0.730,其特異性較低(46.4%);當B/A與傳統CURB-65評分聯合運用時,預測ICU入院的敏感性最高,為91.7%。這表明二者聯用可以更敏感地識別需要ICU護理的CAP患者,以早期采取治療,避免延誤病情。在評估住院病死率方面,B/A單獨運用即能達到很好的預測效果(AUC=0.904),同時,多因素回歸分析顯示,B/A≥4.755 mg/g是CAP患者住院期間死亡的獨立危險因素,OR值為6.008(95%CI 1.310~27.557)。綜上,CURB-65評分與B/A聯合運用,在評估多臟器功能的基礎上,還反映了患者的營養狀況及免疫力功能,對CAP患者入住ICU及死亡有著良好的預測價值,臨床運用中具有客觀、準確性。
PCT、CRP、WBC、NEUT是臨床評估細菌感染的重要生物學指標,可反映全身的炎癥狀態。本研究相關性分析顯示,B/A與PCT、CRP、WBC、NEUT的相關系數分別為0.486、0.291、0.260、0.310,為輕度至中度正相關。這表明B/A水平升高在一定程度上反映了機體的炎癥狀態,可為細菌性CAP的診斷、抗生素用藥指導提供一定的臨床價值。B/A與CURB-65評分成正相關(r=0.666),表明B/A值隨著CAP患者的病情嚴重程度增加而上升。合并基礎疾病是CAP患者死亡的主要原因,既往研究表明糖尿病可增加CAP的發病率,加重病情,增加并發癥發生率和死亡風險,可能的原因是糖尿病患者存在宿主防御功能障礙,易出現免疫功能受損和肺組織損傷,呼吸道容易發生病原體定植[19-21]。本研究結果也顯示,合并糖尿病的CAP患者ICU入院率和病死率較無糖尿病的患者高,合并糖尿病是CAP患者住院期間死亡的獨立危險因素(OR=3.120,95%CI 1.262~7.713,P<0.05)。因此,患有糖尿病的CAP患者應嚴格控制血糖,以降低ICU入院率及病死率。
綜上,CURB-65目前仍然是臨床中評估CAP患者病情嚴重程度不可或缺的工具之一。CURB-65評分在預測CAP患者入住ICU及住院期間死亡方面效能欠佳,CURB-65評分聯合B/A可增加預測預后的效能。Alb參與機體多種病理生理過程,在CAP患者中的運用價值值得被關注,低白蛋白血癥的CAP患者輸注人Alb是否有療效目前還沒有確切的證據,有待進一步研究。研究不足體現在本研究為單中心病例對照回顧性研究,對于納入ICU入院及住院期間死亡的病例相對較少,仍需開展多中心大樣本研究來進一步證實相關結論。
利益沖突:本研究不涉及任何利益沖突。
社區獲得性肺炎(community acquired pneumonia,CAP)至今仍是危害全球居民健康的呼吸道疾病,具有較高的發病率、住院率和病死率,與成年人的重大疾病負擔有關[1]。及早準確地評估患者病情嚴重程度及預后,選擇合適的治療地點是臨床醫生面臨的一個巨大挑戰。CURB-65是評估CAP患者疾病嚴重程度最常用的評分量表,包括意識障礙、尿素氮、呼吸頻率、血壓和年齡5個參數,雖然簡便易行,但在評估患者是否存在意識障礙方面存在主觀性,導致在確定CAP患者是否需要入住重癥醫學科(intensive care unit,ICU)時存在一定的偏差[2],這可能會延誤病情或者造成醫療資源的浪費,因此需要尋找易于獲得、檢測成本低廉、敏感而特異的生物標志物,以評估CAP患者的預后及做出最佳治療決策。血清白蛋白(albumin,Alb)和血尿素氮(blood urea nitrogen,BUN)是衡量內源性蛋白質合成和分解代謝的直接和間接指標,在肺炎患者的病情及預后中被廣泛運用[2-3]。研究發現血尿素氮與白蛋白比值(blood urea nitrogen to albumin ratio,B/A)作為一種新的預后標志物,對慢性心力衰竭患者[4]、老年消化道出血患者[5]、感染性休克患者[6]以及CAP患者[7-8]的ICU入院率及病死率有著重要預測價值。然而,將傳統CURB-65評分聯合B/A來預測CAP患者入住ICU及住院期間死亡的研究尚少,兩者聯合是否比單獨使用CURB-65評分或B/A更有效尚不清楚。本研究旨在探討兩者單獨和聯合對CAP患者的臨床價值,以期指導診療,降低死亡風險。
1 資料與方法
1.1 臨床資料
回顧性收集2018年1月—2022年1月在昆明醫科大學第二附屬醫院住院治療的523例成年CAP患者的臨床資料。納入標準:(1)符合《中國成人社區獲得性肺炎診斷和治療指南(2016年版)》中關于CAP的診斷標準[9];(2)年齡≥18歲。排除標準:(1)臨床資料不全;(2)肝腎功能不全;(3)合并非感染性間質性肺病、活動性肺結核、肺栓塞、慢性阻塞性肺疾病、新型冠狀病毒肺炎;(4)合并血液系統疾病、惡性腫瘤、免疫缺陷或免疫抑制患者。根據患者是否入住ICU分為ICU組(n=36)和普通病房組(n=487),根據患者住院期間死亡情況分為死亡組(n=45)與非死亡組(n=478)。本研究經昆明醫科大學第二附屬醫院倫理委員會批準(審-PJ-科-2023-161)。
1.2 方法
收集所有患者的臨床資料,包括年齡、性別、吸煙史、住院天數、抗生素使用天數、入住ICU情況,是否合并慢性病(高血壓、糖尿病、冠心病);對每個CAP患者進行CURB-65評分(CURB-65評分包括意識障礙、BUN>7 mmol/L、呼吸頻率≥30次/min、收縮壓<90 mm Hg(1 mm Hg=0.133 kPa)或者舒張壓≤60 mm Hg、年齡≥65歲,每符合1項得1分);搜集患者入院時第一次檢測的實驗室指標,并記錄降鈣素原(procalcitonin,PCT)、C反應蛋白(C-reactive protein,CRP)、白細胞計數(white blood cell count,WBC)、中性粒細胞計數(neutrophil count,NEUT)、Alb、尿素、將尿素轉換為BUN,即BUN(mg/dL)= 尿素(mmol/L)×2.8,計算每一例患者的BUN與Alb比值(B/A)并記錄。
1.3 統計學方法
采用SPSS25.0統計軟件。非正態分布的計量資料以中位數(四分位數)[M(P25,P75)]表示,兩組間比較采用Mann-Whitney U檢驗;計數資料用例(%)表示,組間比較采用χ2檢驗。繪制受試者操作特征曲線(receiver operator characteristic curve,ROC曲線)評估CURB-65評分、B/A以及兩者聯合對CAP患者入住ICU及住院期間死亡的預測價值,計算曲線下的面積(area under ROC curve,AUC)、95%置信區間(confidential interval,CI)、敏感性、特異性、約登指數,最大約登指數對應的值為截斷值;B/A與各指標之間的相關關系采用Spearman分析,采用多因素Logistic回歸分析篩選CAP患者住院期間死亡的獨立危險因素。以P<0.05為差異有統計學意義。
2 結果
2.1 一般資料
共納入523例CAP患者,男287例,女236例,其中入住ICU組36例,普通病房組487例,兩組患者在年齡、性別、吸煙史、合并冠心病比例上比較差異無統計學意義(均P>0.05),入住ICU組患者住院天數、抗生素使用天數、住院期間死亡人數、合并高血壓、糖尿病比例、CURB-65評分、WBC、NEUT、PCT、CRP、BUN、B/A均顯著高于普通病房組,Alb值低于普通病房組(均P<0.05,表1)。死亡組45例,非死亡組478例,兩組患者在吸煙史、住院天數、抗生素使用天數方面比較差異無統計學意義(均P>0.05),死亡組患者年齡、男性、合并高血壓、糖尿病、冠心病比例、入住ICU比例、CURB-65評分、WBC、NEUT、PCT、CRP 、BUN、B/A均顯著高于非死亡組,Alb值低于非死亡組(均P<0.05,表2)。
2.2 B/A與PCT、CRP 、WBC、NEUT 、CURB-65評分相關性
Spearman相關分析結果顯示,B/A與PCT、CRP 、WBC、NEUT 、CURB-65評分呈正相關(r值分別為0.486、0.291、0.260、0.310、0.666,P<0.001)。
2.3 CURB-65評分、B/A以及兩者聯合對CAP患者入住ICU的預測價值
通過ROC曲線分析,CURB-65評分、B/A、CURB-65評分聯合B/A評估CAP患者入住ICU的AUC分別為0.730、0.863、0.862,B/A預測ICU入住需求的最佳臨界值為4.725 mg/g,敏感性為86.1%,特異性為72.1%。單獨運用CURB-65評分預測CAP患者入住ICU的效能及特異性均較低。CURB-65評分聯合B/A的敏感性最高,為91.7%,特異性為66.4%。結果表3、圖1。
 圖1
各指標預測CAP患者入住ICU的ROC曲線
圖1
各指標預測CAP患者入住ICU的ROC曲線
2.4 CURB-65評分、B/A以及兩者聯合對CAP患者住院期間死亡的預測價值
通過ROC曲線分析,CURB-65評分、B/A、CURB-65評分聯合B/A評估CAP患者住院期間死亡的AUC分別為0.850、0.904、0.908,B/A預測CAP患者住院期間死亡的最佳臨界值為4.755 mg/g,敏感性為93.3%,特異性為74.7%,CURB-65評分聯合B/A對死亡的預測效能與B/A的預測效能相當,但是優于CURB-65評分,其敏感性和特異性分別為93.3%、75.7%,提示在評估CAP患者住院病死率方面,B/A單獨運用即有較高的臨床價值,可以不聯合CURB-65評分。結果表4、圖2。
 圖2
各指標預測CAP患者死亡的ROC曲線
圖2
各指標預測CAP患者死亡的ROC曲線
2.5 CAP患者死亡危險因素的Logistic回歸分析
以住院期間是否死亡為因變量(是=1,否=0),納入差異性分析中有統計學意義的自變量進行多因素Logistic回歸分析,納入因素包括年齡、性別、合并高血壓、糖尿病、冠心病、CURB-65評分、PCT、CRP、WBC、NEUT 、Alb、BUN、B/A≥4.755 mg/g。分析結果顯示,合并糖尿病、CURB-65評分高、Alb水平降低和B/A≥4.755 mg/g是CAP患者住院期間死亡的獨立危險因素(P<0.05,表5)。
3 討論
CAP仍然是成人患者住院治療及死亡的主要原因之一,及時識別高風險,選擇合適的治療地點并制定合理的治療方案,對避免CAP患者病情重癥化發展及降低病死率尤為重要。CURB-65因其簡便快速性被廣泛用于評估CAP患者病情嚴重程度及決定治療地點,依據CURB-65評分建議,評分在0~1分可以院外治療,評分為2分,可以短期的住院治療,評分≥3分,需住院或者ICU治療,評分越高,病情越危重。本研究顯示,入住ICU的36例CAP患者中,有17例(47.2%)評分在0~1分,而普通病房中有379例(77.8%)的患者評分在0~1分,26例評分(5.4%)≥3分,這表明CURB-65評分在一定程度上低估了CAP患者的病情嚴重程度,可能進一步延誤CAP的治療。血清學標志物與CAP患者病理生理狀態相關,且檢測方便、客觀,有望成為評估CAP患者病情及預后的工具。
BUN是血清尿素產生、代謝和排泄之間平衡的結果,受多種因素的調節,如膳食蛋白質攝入、內源性蛋白質分解代謝、容量狀態、年齡、腸外高營養治療、外源性糖皮質激素依賴分解代謝、消化道出血、肝尿素合成和腎尿素排泄[7,10]。BUN反映了機體多種臨床狀況,是疾病嚴重程度的標志物[6]。一項回顧性研究發現BUN與入住ICU的危重患者的病死率獨立相關,無論入院診斷如何,入院時BUN>28 mg/dL與長期病死率相關[11]。Agarwal等[7]的前瞻性研究指出,BUN>30 mg/dL是CAP患者30天病死率的獨立危險因素。在我們的研究中,BUN水平升高在單因素回歸分析中被發現是CAP患者住院病死率的預測因子,OR值為1.105,但在多因素分析中未發現它是病死率的一個獨立預測因子,這一結果的可能原因是BUN水平與B/A比之間的高度相關性。Alb不僅僅是機體營養狀況的評估指標,還具有維持滲透壓、調節血管通透性和酸堿平衡、抗炎和抗氧化等多種生理作用[12]。CAP患者Alb下降與多種因素相關,一方面,炎癥使毛細血管的通透性增加,白蛋白從毛細血管中滲漏增多;另一方面,CAP患者體內的氧化應激水平升高,白蛋白在參與免疫調節、抗氧化的過程中被過度消耗[13]。有研究指出Alb對CAP患者30天內病死率的預測能力顯著優于PSI及A-DROP評分[14]。Parthasarathi等[15]研究也顯示Alb低于2.85 mg/dL是預測CAP患者7天內ICU入院或病死率(AUC=0.854)和72 h后臨床不穩定(AUC=0.817)的最佳預測因子,當Alb與PSI、CURB-65聯合運用時,其預測效能得到提高。本研究結果也發現Alb水平是CAP患者住院期間死亡的保護因素,OR值為0.873(95%CI 0.798~0.954),Alb水平下降與CAP患者院內病死率獨立相關。
近年來,B/A在臨床中的運用價值受到了關注[7-8,16],陳云等[17]研究指出B/A比值是重癥肺炎患者不良預后的獨立危險因素,可作為判斷重癥肺炎患者預后的評價指標。另一項納入10項研究、包括1 900多例肺炎患者的Meta分析顯示,B/A是判斷肺炎患者預后的良好標志,B/A升高的肺炎患者比正常或低水平的患者不良結局的發生率高7倍[18],這與本研究結果相符。在本研究中,入住ICU及住院期間死亡的CAP患者B/A、BUN水平明顯升高,Alb明顯降低,B/A截斷值為4.725 mg/g時,預測CAP患者入住ICU的效能較好,其AUC、敏感性、特異性分別為0.863、86.1%、72.1%;單獨運用CURB-65評分預測CAP患者入住ICU的AUC為0.730,其特異性較低(46.4%);當B/A與傳統CURB-65評分聯合運用時,預測ICU入院的敏感性最高,為91.7%。這表明二者聯用可以更敏感地識別需要ICU護理的CAP患者,以早期采取治療,避免延誤病情。在評估住院病死率方面,B/A單獨運用即能達到很好的預測效果(AUC=0.904),同時,多因素回歸分析顯示,B/A≥4.755 mg/g是CAP患者住院期間死亡的獨立危險因素,OR值為6.008(95%CI 1.310~27.557)。綜上,CURB-65評分與B/A聯合運用,在評估多臟器功能的基礎上,還反映了患者的營養狀況及免疫力功能,對CAP患者入住ICU及死亡有著良好的預測價值,臨床運用中具有客觀、準確性。
PCT、CRP、WBC、NEUT是臨床評估細菌感染的重要生物學指標,可反映全身的炎癥狀態。本研究相關性分析顯示,B/A與PCT、CRP、WBC、NEUT的相關系數分別為0.486、0.291、0.260、0.310,為輕度至中度正相關。這表明B/A水平升高在一定程度上反映了機體的炎癥狀態,可為細菌性CAP的診斷、抗生素用藥指導提供一定的臨床價值。B/A與CURB-65評分成正相關(r=0.666),表明B/A值隨著CAP患者的病情嚴重程度增加而上升。合并基礎疾病是CAP患者死亡的主要原因,既往研究表明糖尿病可增加CAP的發病率,加重病情,增加并發癥發生率和死亡風險,可能的原因是糖尿病患者存在宿主防御功能障礙,易出現免疫功能受損和肺組織損傷,呼吸道容易發生病原體定植[19-21]。本研究結果也顯示,合并糖尿病的CAP患者ICU入院率和病死率較無糖尿病的患者高,合并糖尿病是CAP患者住院期間死亡的獨立危險因素(OR=3.120,95%CI 1.262~7.713,P<0.05)。因此,患有糖尿病的CAP患者應嚴格控制血糖,以降低ICU入院率及病死率。
綜上,CURB-65目前仍然是臨床中評估CAP患者病情嚴重程度不可或缺的工具之一。CURB-65評分在預測CAP患者入住ICU及住院期間死亡方面效能欠佳,CURB-65評分聯合B/A可增加預測預后的效能。Alb參與機體多種病理生理過程,在CAP患者中的運用價值值得被關注,低白蛋白血癥的CAP患者輸注人Alb是否有療效目前還沒有確切的證據,有待進一步研究。研究不足體現在本研究為單中心病例對照回顧性研究,對于納入ICU入院及住院期間死亡的病例相對較少,仍需開展多中心大樣本研究來進一步證實相關結論。
利益沖突:本研究不涉及任何利益沖突。