引用本文: 謝廷逸, 黃智蘭, 謝緯, 呂萌. 以發熱并發氣促、咯血為表現的鸚鵡熱衣原體肺炎一例報告并文獻復習. 中國呼吸與危重監護雜志, 2024, 23(5): 346-351. doi: 10.7507/1671-6205.202312026 復制
版權信息: ?四川大學華西醫院華西期刊社《中國呼吸與危重監護雜志》版權所有,未經授權不得轉載、改編
鸚鵡熱是一種由鸚鵡熱衣原體(Chlamydia psittaci,Cps)感染引起的疾病,人類主要通過接觸攜帶該致病原的鳥類或禽類而被感染。臨床主要表現為發熱、寒戰、頭痛、肌肉疼痛和干咳,同時還可能出現中樞神經系統癥狀和胃腸道癥狀。查閱文獻發現鸚鵡熱衣原體感染引發咯血病例報道較少,本文通過報道1例經支氣管鏡冷凍技術取栓診治以發熱、氣促、咯血為主要表現的鸚鵡熱衣原體肺炎,并結合相關文獻復習,旨在闡述其臨床表現、診治要點及可能發生的機制,為臨床診治提供參考。
1 臨床資料
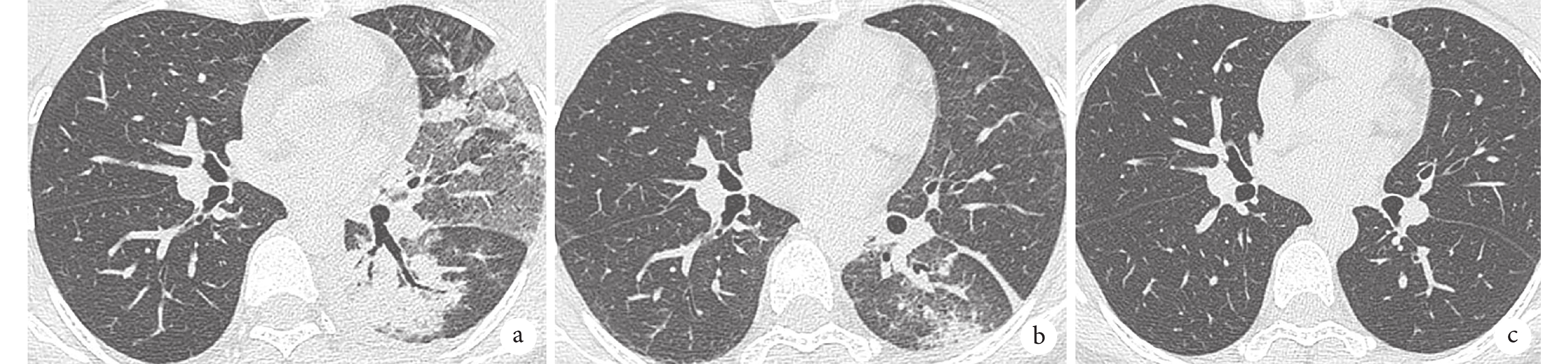
患者女,38歲,2023年2月7日因勞累受涼出現發熱伴干咳、疲倦乏力、頭暈頭痛等癥,服用退熱藥后仍反復發熱,峰值波動在39~40℃。2023年2月14日至深圳市中醫院急診就診,查血常規:白細胞計數8.51×109/L,中性粒細胞百分比86.9%,超敏C反應蛋白187.93 mg/L。胸部CT:考慮左側大葉性肺炎并左側少量胸腔積液(圖1a)。患者當時拒絕住院治療,急診予頭孢哌酮鈉舒巴坦鈉、左氧氟沙星靜脈滴注抗感染。患者上述癥狀未見緩解,遂于2月16日以“肺部感染”收入深圳市中醫院。
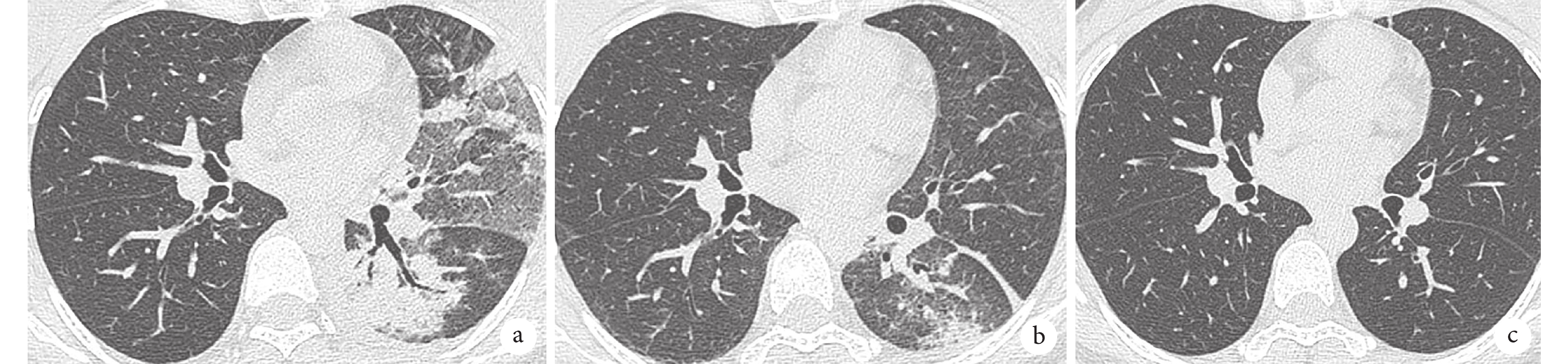 圖1
胸部CT檢查像
圖1
胸部CT檢查像
a. 2月14日CT:左肺見大片狀密度增高影,其內可見充氣支氣管征,右肺見散在斑點狀鈣化影,左側胸腔可見少量積液;b. 2月27日復查胸部CT:左肺上葉見小斑片狀模糊影,左肺下葉仍見大片狀密度增高影,較前略吸收,雙側胸腔少量積液;c. 6月6日復查胸部CT:雙肺炎癥及雙側胸腔少量積液均未見。
入院查體:體溫36℃,脈搏82次/min,呼吸18次/min,血壓105/72 mm Hg(1 mm Hg=0.133 kPa),SpO2 94%。神志清楚,精神一般,急性病容。雙肺呼吸運動均勻對稱,雙肺觸覺語顫對稱無異常,未觸及胸膜摩擦感,未觸及皮下捻發感。雙肺叩診呈清音。雙肺呼吸音粗,雙肺未聞及干濕啰音及胸膜摩擦音。輔助檢查:白細胞計數7.94×109/L,中性粒細胞百分比85.3%,C反應蛋白93.8 mg/L,紅細胞沉降率87.0 mm/1 h,肌酸激酶40 U/L,乳酸脫氫酶264 U/L,D-二聚體2.80 mg/L,結核桿菌抗體2項、呼吸道病原體抗體8項、肌酸激酶同工酶MB、真菌β-D葡聚糖、抗酸菌涂片檢查、痰細菌和真菌涂片檢查、痰培養及鑒定、曲霉抗原均未見異常。血氣分析提示I型呼吸衰竭。
初步診斷:社區獲得性肺炎、I型呼吸衰竭、左側胸腔積液。予頭孢哌酮鈉舒巴坦鈉合用莫西沙星經驗性抗感染,加予補鉀、化痰、抗炎平喘、減輕氣道高反應性,補充蛋白等對癥治療。后患者無發熱,乏力較前稍緩解,其余癥狀未見明顯改善。
2月21日患者無明顯誘因出現咳血絲痰,后逐漸頻咳且咯血,色鮮紅,最高咯血量達10 mL。伴呼吸急促,呼吸頻率31次/min,血氧最低至75%,急查血提示高凝狀態(纖維蛋白原8.36 g/L,D-二聚體 843 ng/mL);血氣分析pH 7.432,PCO2 39.6 mm Hg,PO2 42 mm Hg,HCO3–26.4 mmol/L。肺動脈CT血管造影未見明顯異常。在未明確病因情況下,調整抗感染方案(美羅培南1 g q8h及莫西沙星0.4 g qd靜脈滴注),配合氨甲苯酸、矛頭蝮蛇血凝酶、裸花紫珠片止血治療。并在氣管插管全麻下行電子支氣管鏡檢查+肺泡灌洗術+冷凍血栓取出術,術中見右主支氣管血痂堵塞上下支氣管,予冷凍探頭反復多次凍取血痂,后見右上葉后段開口有明顯血痂粘附,予冰凍生理鹽水多次沖洗。后見右上肺支氣管開口黏膜充血,右中下支氣管黏膜輕度充血;管腔通暢,未見腫物及明顯充血(圖2)。采集肺泡灌洗液送培養,曲霉抗原、痰培養、隱球菌抗原及結核分枝桿菌核酸定性、結核菌涂片均為陰性。病原微生物宏基因組二代測序(metagenomics next-generation sequencing,mNGS)回報:鸚鵡熱衣原體序列數4,明確診斷為“鸚鵡熱衣原體肺炎”。術后患者偶有咳嗽咳痰,未見咯血。
 圖2
電子支氣管鏡檢查像
圖2
電子支氣管鏡檢查像
a. 右主支氣管血痂堵塞;b. 右主支氣管血痂冷凍取出;c、d. 取出血痂后右上葉、右中下葉支氣管充血,管腔通暢;e. 經支氣管鏡冷凍后取出的血痂
2月27日復查白細胞計數5.31×109/L,中性粒細胞百分比54.4%;超敏C反應蛋白<0.50 mg/L;D-二聚體0.72 mg/L;肌酸激酶20 U/L,乳酸脫氫酶210 U/L;丙氨酸轉氨酶57.5 U/L,天冬氨酸轉氨酶73.1 U/L。胸部CT提示左肺上葉病變較前明顯吸收好轉,左肺下葉病變略吸收好轉,雙側胸腔少量積液(圖1b)。繼續予抗感染、護肝等對癥治療,并追問患者旅居史,患者訴曾有家禽接觸史。經治療后患者病情穩定,予辦理出院,并定期門診復診。6月6日門診復查胸部CT:雙肺炎癥及雙側胸腔少量積液均未見(圖1c)。
2 文獻復習
以“鸚鵡熱”、“咯血”為檢索詞檢索中國知網、萬方、維普和中國生物醫學文獻數據庫,以“Chlamydia psittaci”、“Chlamydophila psittaci”、“C. psittaci”、“psittacosis”、“hemoptysis”、“bloody sputum”為關鍵詞檢索PubMed和Embase數據庫中的病例報告,檢索時間均為建庫至2023年11月1日。將數據導入文獻管理軟件Endnote中去除重復文獻后共得中文文獻22篇,英文文獻12篇。剔除無完整診療過程或病例資料不全的病例報告,篩選后共納入文獻7篇,加上本文病例共有10例鸚鵡熱感染引起咯血的病例報告。其中男4例(40%),女6例,平均年齡為49.7歲。影像學檢查發現雙側病灶為主4例(40%),以左側為主3例(30%),以右側為主3例,7例患者出現胸腔積液(70%)。診斷方式使用mNGS共8例(80%),其他方式2例。治療方面,共有5例患者被診斷為鸚鵡熱后使用四環素類藥物治療(50%),包括多西環素,米諾環素;4例患者診斷后使用喹諾酮類藥物治療(40%),2例患者使用大環內酯類藥物治療(20%),其余治療藥物包括青霉素類、碳青霉烯類等;除本文報道的病例,其余病例均未使用支氣管鏡介入治療。9例患者病情好轉出院,1例未明確預后狀況(表1)。
3 討論
鸚鵡熱是一種由鸚鵡熱衣原體引起的人畜共患疾病,該病原體為細胞內寄生的需氧革蘭陰性菌[8]。根據自然宿主的不同,主要把分成兩大類,基因型A-F和E/B大多可從禽鳥類中分離出來,而M56和WC這兩種基因型的鸚鵡熱衣原體則多寄生在哺乳類動物中,其中C基因型是最常見且最具有致病性的類型[9-10]。根據Hogerwerf等[11]的評分系統調查,在傳統報告的鸚鵡類動物來源之外,存在強有力的證據表明火雞、雞和鴨也能傳播給人類,與鸚鵡類鳥類相比,家禽的證據通常更為有力,臨床醫生通常對于家禽類病史缺乏采集及追蹤溯源,也是導致鸚鵡熱被漏診的原因[12]。在中國,鸚鵡熱的流行與高齡、秋冬季節、西南、中南等地區有顯著相關,Hogerwerf等[13]的研究表明,由鸚鵡熱感染引起的社區獲得性肺炎(community acquired pneumonia,CAP)占全部CAP病例的1.03%,對CAP的發病負擔進行估計,有理由假設1%的新發CAP病例由鸚鵡熱引起。最新研究表明鸚鵡熱衣原體有多種人傳人途徑,既有感染者與接觸者之間的人傳人,也有三代人傳人,無癥狀攜帶者隱形傳播[14]。
鸚鵡熱衣原體感染可產生全身性病變,主要累及肺部,具有高熱、寒戰、疲勞、頭痛、肌肉疼痛等非特異性臨床表現。同時,感染患者可合并肺外多系統損傷表現,其中神經系統癥狀為最常見肺外表現,嚴重者可快速進展為嚴重肺炎、急性呼吸窘迫綜合征或多器官功能衰竭[15-16]。研究表明實驗室檢查中白細胞的增加在鸚鵡熱感染早期并不明顯,但中性粒細胞百分比、降鈣素原、紅細胞沉降率等感染指標升高,而轉氨酶、D-二聚體、乳酸脫氫酶等也會相應增高;相反,鸚鵡熱感染患者可能會出現淋巴細胞減少,出現低鈉血癥等情況[17-20]。鸚鵡熱衣原體肺炎感染胸部CT主要表現為實變或磨玻璃改變,病變好發于下葉,可伴有肺門淋巴結腫大和胸腔積液,部分可出現支氣管充氣征或樹芽征的影像學特征[21-23]。
鸚鵡熱表現復雜且缺乏特異性,檢查方法對臨床診斷具有重要意義。主要包括微生物培養、微量免疫熒光法(microimmunofluorescence,MIF)、補體結合試驗(complement fixation test,CFT)、聚合酶鏈反應(polymerase chain reaction,PCR)、mNGS等。常規微生物培養對于衣原體培養分離難度較高,且耗時長、敏感性低[24]。通過CFT或MIF檢測到針對鸚鵡熱的抗體滴度在急性和恢復期血清樣本中高于4倍或以上,或通過MIF檢測鸚鵡熱衣原體IgM抗體滴度高于1∶16[25]。PCR可利用咽拭子標本進行檢測,在感染急性發作期具有特異性,而在疾病發作后期敏感性較低[13,20]。mNGS技術作為新型快速微生物檢測技術因其敏感性高,可以對多個微生物的核酸同時進行檢測,在診斷病原菌和指導用藥有很高的臨床價值[26-27]。
目前,四環素類抗生素是治療鸚鵡熱衣原體肺炎的首選藥物,輕至中度鸚鵡熱可以口服多西環素或米諾環素治療,而嚴重疾病則需要靜脈注射多西環素治療,大環內酯類抗生素被認為是四環素類禁忌證患者的最佳替代品[16,22,28]。喹諾酮類抗生素,如莫西沙星、左氧氟沙星等,也被證明對鸚鵡熱衣原體有效,但臨床一般不推薦作為一線藥物進行治療[29]。
本例患者入院后出現咯血,且肝功能及凝血功能提示轉氨酶及D-二聚體明顯升高,提示著鸚鵡熱衣原體肺炎的進展。相關研究表明感染鸚鵡熱后病程的進展可能與年齡、吸煙、營養、免疫功能和診療是否及時相關[30]。本例患者早期反復發熱并未及時就診,且入院后初始經驗性抗感染治療療效欠佳,導致病程進展。目前鸚鵡熱衣原體感染導致咯血病例報道較少,Yung等[31]回顧性研究135例鸚鵡熱感染患者,發現8%的患者會出現咯血的癥狀。而鸚鵡熱衣原體感染引起咯血機制仍不明,通過文獻回顧,考慮對于鸚鵡熱感染引起的咯血的機制可能以下:(1)炎癥因子上調:Chen等[32]研究發現鸚鵡熱衣原體質粒編碼蛋白CPSIT_P7能引發炎癥反應核轉錄因子κB信號通路,并能誘導人單核細胞白血病細胞中白細胞介素(interleukin,IL)-6、IL-8和單核細胞趨化蛋白1的表達。Zhang等[33]研究發現鸚鵡熱合并肺炎患者白細胞介素和趨化因子顯著升高。Wu等[34]通過免疫熒光等檢測方法發現C型鸚鵡熱衣原體跨膜蛋白中的CPSIT_0844和CPSIT_0846均可誘導炎性細胞因子IL-β、IL-6和腫瘤壞死因子α的表達。Su等[35]通過臨床回顧性統計得到鸚鵡熱衣原體重癥感染患者IL-6、IL-8水平明顯高于非重癥感染患者,且差異有統計學意義。以上研究均表明,鸚鵡熱感染會使炎癥因子上調,炎癥因子可直接激活免疫炎癥反應,促進白細胞等炎癥細胞聚集和遷移至肺泡內,損傷肺毛細血管內皮細胞及導致毛細血管通透性增加,而血管內膜損傷也可導致血小板的聚集及微血栓形成,使血管堵塞及出血風險增加,可能為咯血形成的重要原因[36-38]。(2)凝血功能障礙:徐歡等[39]通過對11例鸚鵡熱感染患者報道分析,發現所有患者均出現凝血功能異常,主要是纖維蛋白原、D-二聚體升高。Ni等[17]通過回顧性研究發現90.5%的鸚鵡熱衣原體感染患者出現D-二聚體升高,且重癥感染患者較非重癥患者明顯升高。此外,研究發現頭孢哌酮中N-甲基硫代四唑基團體會消耗維生素K,進而導致凝血因子的缺乏,可能會加劇患者體內出血風險[40]。本例患者治療時考慮患者病情進展,感染控制不理想且藥物可能引起出血風險增加,因此改方案為美羅培南聯合莫西沙星抗感染治療。
回顧國內外的文獻,臨床案例報道相關鸚鵡熱衣原體感染出現咯血多數為對癥藥物治療。這也符合現我國對于咯血處理的普遍共識為選擇以垂體后葉素、催產素及血管舒張劑為主,并結合咯血發生機制及合并癥進行綜合診治。支氣管動脈栓塞或支氣管鏡等非藥物治療已逐步廣泛運用于臨床,有利于采取更精細化的診治手段[37]。本例為國內外首例針對鸚鵡熱衣原體感染引起咯血而采用支氣管鏡冷凍技術治療的報道。研究證實支氣管鏡下冷凍取栓治療有著效果明確、安全、操作簡便、并發癥少等特點[41],有利于判斷是否為肺部感染性疾病及氣道局部病變引起的咯血,能較好地規避藥物止血引起的風險。支氣管鏡冷凍取栓存在著一定設備條件及技術要求,所以現在臨床上仍未廣泛應用。但根據現有文獻數據支撐,支氣管鏡下冷凍取栓在不同年齡階段都顯現出一定的療效,也為本例冷凍取栓治療提供了理論支撐。陳慶等[42]報道14例經支氣管鏡檢查后明確血栓形成患者,并采用氣管鏡冷凍技術取栓,證實通過該技術治療血栓清除成功率高。Gatt等[43]報道了1例年幼兒童左主支氣管阻塞合并大量血塊,通過使用柔性支氣管鏡和冷凍療法成功進行治療。該技術的優勢在于通過非侵入性的方法,有效地取出氣道內的血栓,且通過氣道時對氣管黏膜的損傷較小,還有局部止血并促進局部損傷黏膜組織再生修復的作用[41]。這對于解除氣道梗阻、恢復正常呼吸功能非常重要。隨著技術的進步和設備的改進,冷凍技術在咯血患者中的應用前景將更加廣闊。目前關于支氣管鏡冷凍取血栓的安全性還存在一些爭議,一些研究顯示支氣管鏡冷凍取血栓可能存在一定的風險和并發癥[44]。在決定是否使用支氣管鏡冷凍取血栓治療時,醫生需要綜合考慮患者的具體情況、病情嚴重程度以及其他治療選擇的可行性[45]。
綜上所述,鸚鵡熱感染臨床表現復雜且缺乏特異性,主要以發熱、咳嗽為主,實驗室和影像學檢查對疾病診斷有重要意義。mNGS作為新型檢測手段具有很高的臨床應用價值。感染后通常選擇四環素類、大環內酯類或喹諾酮類抗生素治療。本例患者鸚鵡熱感染后出現咯血的癥狀,通過支氣管鏡冷凍技術治療后病情好轉,為臨床治療提供經驗參考。
利益沖突:本研究不涉及任何利益沖突。
鸚鵡熱是一種由鸚鵡熱衣原體(Chlamydia psittaci,Cps)感染引起的疾病,人類主要通過接觸攜帶該致病原的鳥類或禽類而被感染。臨床主要表現為發熱、寒戰、頭痛、肌肉疼痛和干咳,同時還可能出現中樞神經系統癥狀和胃腸道癥狀。查閱文獻發現鸚鵡熱衣原體感染引發咯血病例報道較少,本文通過報道1例經支氣管鏡冷凍技術取栓診治以發熱、氣促、咯血為主要表現的鸚鵡熱衣原體肺炎,并結合相關文獻復習,旨在闡述其臨床表現、診治要點及可能發生的機制,為臨床診治提供參考。
1 臨床資料
患者女,38歲,2023年2月7日因勞累受涼出現發熱伴干咳、疲倦乏力、頭暈頭痛等癥,服用退熱藥后仍反復發熱,峰值波動在39~40℃。2023年2月14日至深圳市中醫院急診就診,查血常規:白細胞計數8.51×109/L,中性粒細胞百分比86.9%,超敏C反應蛋白187.93 mg/L。胸部CT:考慮左側大葉性肺炎并左側少量胸腔積液(圖1a)。患者當時拒絕住院治療,急診予頭孢哌酮鈉舒巴坦鈉、左氧氟沙星靜脈滴注抗感染。患者上述癥狀未見緩解,遂于2月16日以“肺部感染”收入深圳市中醫院。
 圖1
胸部CT檢查像
圖1
胸部CT檢查像
a. 2月14日CT:左肺見大片狀密度增高影,其內可見充氣支氣管征,右肺見散在斑點狀鈣化影,左側胸腔可見少量積液;b. 2月27日復查胸部CT:左肺上葉見小斑片狀模糊影,左肺下葉仍見大片狀密度增高影,較前略吸收,雙側胸腔少量積液;c. 6月6日復查胸部CT:雙肺炎癥及雙側胸腔少量積液均未見。
入院查體:體溫36℃,脈搏82次/min,呼吸18次/min,血壓105/72 mm Hg(1 mm Hg=0.133 kPa),SpO2 94%。神志清楚,精神一般,急性病容。雙肺呼吸運動均勻對稱,雙肺觸覺語顫對稱無異常,未觸及胸膜摩擦感,未觸及皮下捻發感。雙肺叩診呈清音。雙肺呼吸音粗,雙肺未聞及干濕啰音及胸膜摩擦音。輔助檢查:白細胞計數7.94×109/L,中性粒細胞百分比85.3%,C反應蛋白93.8 mg/L,紅細胞沉降率87.0 mm/1 h,肌酸激酶40 U/L,乳酸脫氫酶264 U/L,D-二聚體2.80 mg/L,結核桿菌抗體2項、呼吸道病原體抗體8項、肌酸激酶同工酶MB、真菌β-D葡聚糖、抗酸菌涂片檢查、痰細菌和真菌涂片檢查、痰培養及鑒定、曲霉抗原均未見異常。血氣分析提示I型呼吸衰竭。
初步診斷:社區獲得性肺炎、I型呼吸衰竭、左側胸腔積液。予頭孢哌酮鈉舒巴坦鈉合用莫西沙星經驗性抗感染,加予補鉀、化痰、抗炎平喘、減輕氣道高反應性,補充蛋白等對癥治療。后患者無發熱,乏力較前稍緩解,其余癥狀未見明顯改善。
2月21日患者無明顯誘因出現咳血絲痰,后逐漸頻咳且咯血,色鮮紅,最高咯血量達10 mL。伴呼吸急促,呼吸頻率31次/min,血氧最低至75%,急查血提示高凝狀態(纖維蛋白原8.36 g/L,D-二聚體 843 ng/mL);血氣分析pH 7.432,PCO2 39.6 mm Hg,PO2 42 mm Hg,HCO3–26.4 mmol/L。肺動脈CT血管造影未見明顯異常。在未明確病因情況下,調整抗感染方案(美羅培南1 g q8h及莫西沙星0.4 g qd靜脈滴注),配合氨甲苯酸、矛頭蝮蛇血凝酶、裸花紫珠片止血治療。并在氣管插管全麻下行電子支氣管鏡檢查+肺泡灌洗術+冷凍血栓取出術,術中見右主支氣管血痂堵塞上下支氣管,予冷凍探頭反復多次凍取血痂,后見右上葉后段開口有明顯血痂粘附,予冰凍生理鹽水多次沖洗。后見右上肺支氣管開口黏膜充血,右中下支氣管黏膜輕度充血;管腔通暢,未見腫物及明顯充血(圖2)。采集肺泡灌洗液送培養,曲霉抗原、痰培養、隱球菌抗原及結核分枝桿菌核酸定性、結核菌涂片均為陰性。病原微生物宏基因組二代測序(metagenomics next-generation sequencing,mNGS)回報:鸚鵡熱衣原體序列數4,明確診斷為“鸚鵡熱衣原體肺炎”。術后患者偶有咳嗽咳痰,未見咯血。
 圖2
電子支氣管鏡檢查像
圖2
電子支氣管鏡檢查像
a. 右主支氣管血痂堵塞;b. 右主支氣管血痂冷凍取出;c、d. 取出血痂后右上葉、右中下葉支氣管充血,管腔通暢;e. 經支氣管鏡冷凍后取出的血痂
2月27日復查白細胞計數5.31×109/L,中性粒細胞百分比54.4%;超敏C反應蛋白<0.50 mg/L;D-二聚體0.72 mg/L;肌酸激酶20 U/L,乳酸脫氫酶210 U/L;丙氨酸轉氨酶57.5 U/L,天冬氨酸轉氨酶73.1 U/L。胸部CT提示左肺上葉病變較前明顯吸收好轉,左肺下葉病變略吸收好轉,雙側胸腔少量積液(圖1b)。繼續予抗感染、護肝等對癥治療,并追問患者旅居史,患者訴曾有家禽接觸史。經治療后患者病情穩定,予辦理出院,并定期門診復診。6月6日門診復查胸部CT:雙肺炎癥及雙側胸腔少量積液均未見(圖1c)。
2 文獻復習
以“鸚鵡熱”、“咯血”為檢索詞檢索中國知網、萬方、維普和中國生物醫學文獻數據庫,以“Chlamydia psittaci”、“Chlamydophila psittaci”、“C. psittaci”、“psittacosis”、“hemoptysis”、“bloody sputum”為關鍵詞檢索PubMed和Embase數據庫中的病例報告,檢索時間均為建庫至2023年11月1日。將數據導入文獻管理軟件Endnote中去除重復文獻后共得中文文獻22篇,英文文獻12篇。剔除無完整診療過程或病例資料不全的病例報告,篩選后共納入文獻7篇,加上本文病例共有10例鸚鵡熱感染引起咯血的病例報告。其中男4例(40%),女6例,平均年齡為49.7歲。影像學檢查發現雙側病灶為主4例(40%),以左側為主3例(30%),以右側為主3例,7例患者出現胸腔積液(70%)。診斷方式使用mNGS共8例(80%),其他方式2例。治療方面,共有5例患者被診斷為鸚鵡熱后使用四環素類藥物治療(50%),包括多西環素,米諾環素;4例患者診斷后使用喹諾酮類藥物治療(40%),2例患者使用大環內酯類藥物治療(20%),其余治療藥物包括青霉素類、碳青霉烯類等;除本文報道的病例,其余病例均未使用支氣管鏡介入治療。9例患者病情好轉出院,1例未明確預后狀況(表1)。
3 討論
鸚鵡熱是一種由鸚鵡熱衣原體引起的人畜共患疾病,該病原體為細胞內寄生的需氧革蘭陰性菌[8]。根據自然宿主的不同,主要把分成兩大類,基因型A-F和E/B大多可從禽鳥類中分離出來,而M56和WC這兩種基因型的鸚鵡熱衣原體則多寄生在哺乳類動物中,其中C基因型是最常見且最具有致病性的類型[9-10]。根據Hogerwerf等[11]的評分系統調查,在傳統報告的鸚鵡類動物來源之外,存在強有力的證據表明火雞、雞和鴨也能傳播給人類,與鸚鵡類鳥類相比,家禽的證據通常更為有力,臨床醫生通常對于家禽類病史缺乏采集及追蹤溯源,也是導致鸚鵡熱被漏診的原因[12]。在中國,鸚鵡熱的流行與高齡、秋冬季節、西南、中南等地區有顯著相關,Hogerwerf等[13]的研究表明,由鸚鵡熱感染引起的社區獲得性肺炎(community acquired pneumonia,CAP)占全部CAP病例的1.03%,對CAP的發病負擔進行估計,有理由假設1%的新發CAP病例由鸚鵡熱引起。最新研究表明鸚鵡熱衣原體有多種人傳人途徑,既有感染者與接觸者之間的人傳人,也有三代人傳人,無癥狀攜帶者隱形傳播[14]。
鸚鵡熱衣原體感染可產生全身性病變,主要累及肺部,具有高熱、寒戰、疲勞、頭痛、肌肉疼痛等非特異性臨床表現。同時,感染患者可合并肺外多系統損傷表現,其中神經系統癥狀為最常見肺外表現,嚴重者可快速進展為嚴重肺炎、急性呼吸窘迫綜合征或多器官功能衰竭[15-16]。研究表明實驗室檢查中白細胞的增加在鸚鵡熱感染早期并不明顯,但中性粒細胞百分比、降鈣素原、紅細胞沉降率等感染指標升高,而轉氨酶、D-二聚體、乳酸脫氫酶等也會相應增高;相反,鸚鵡熱感染患者可能會出現淋巴細胞減少,出現低鈉血癥等情況[17-20]。鸚鵡熱衣原體肺炎感染胸部CT主要表現為實變或磨玻璃改變,病變好發于下葉,可伴有肺門淋巴結腫大和胸腔積液,部分可出現支氣管充氣征或樹芽征的影像學特征[21-23]。
鸚鵡熱表現復雜且缺乏特異性,檢查方法對臨床診斷具有重要意義。主要包括微生物培養、微量免疫熒光法(microimmunofluorescence,MIF)、補體結合試驗(complement fixation test,CFT)、聚合酶鏈反應(polymerase chain reaction,PCR)、mNGS等。常規微生物培養對于衣原體培養分離難度較高,且耗時長、敏感性低[24]。通過CFT或MIF檢測到針對鸚鵡熱的抗體滴度在急性和恢復期血清樣本中高于4倍或以上,或通過MIF檢測鸚鵡熱衣原體IgM抗體滴度高于1∶16[25]。PCR可利用咽拭子標本進行檢測,在感染急性發作期具有特異性,而在疾病發作后期敏感性較低[13,20]。mNGS技術作為新型快速微生物檢測技術因其敏感性高,可以對多個微生物的核酸同時進行檢測,在診斷病原菌和指導用藥有很高的臨床價值[26-27]。
目前,四環素類抗生素是治療鸚鵡熱衣原體肺炎的首選藥物,輕至中度鸚鵡熱可以口服多西環素或米諾環素治療,而嚴重疾病則需要靜脈注射多西環素治療,大環內酯類抗生素被認為是四環素類禁忌證患者的最佳替代品[16,22,28]。喹諾酮類抗生素,如莫西沙星、左氧氟沙星等,也被證明對鸚鵡熱衣原體有效,但臨床一般不推薦作為一線藥物進行治療[29]。
本例患者入院后出現咯血,且肝功能及凝血功能提示轉氨酶及D-二聚體明顯升高,提示著鸚鵡熱衣原體肺炎的進展。相關研究表明感染鸚鵡熱后病程的進展可能與年齡、吸煙、營養、免疫功能和診療是否及時相關[30]。本例患者早期反復發熱并未及時就診,且入院后初始經驗性抗感染治療療效欠佳,導致病程進展。目前鸚鵡熱衣原體感染導致咯血病例報道較少,Yung等[31]回顧性研究135例鸚鵡熱感染患者,發現8%的患者會出現咯血的癥狀。而鸚鵡熱衣原體感染引起咯血機制仍不明,通過文獻回顧,考慮對于鸚鵡熱感染引起的咯血的機制可能以下:(1)炎癥因子上調:Chen等[32]研究發現鸚鵡熱衣原體質粒編碼蛋白CPSIT_P7能引發炎癥反應核轉錄因子κB信號通路,并能誘導人單核細胞白血病細胞中白細胞介素(interleukin,IL)-6、IL-8和單核細胞趨化蛋白1的表達。Zhang等[33]研究發現鸚鵡熱合并肺炎患者白細胞介素和趨化因子顯著升高。Wu等[34]通過免疫熒光等檢測方法發現C型鸚鵡熱衣原體跨膜蛋白中的CPSIT_0844和CPSIT_0846均可誘導炎性細胞因子IL-β、IL-6和腫瘤壞死因子α的表達。Su等[35]通過臨床回顧性統計得到鸚鵡熱衣原體重癥感染患者IL-6、IL-8水平明顯高于非重癥感染患者,且差異有統計學意義。以上研究均表明,鸚鵡熱感染會使炎癥因子上調,炎癥因子可直接激活免疫炎癥反應,促進白細胞等炎癥細胞聚集和遷移至肺泡內,損傷肺毛細血管內皮細胞及導致毛細血管通透性增加,而血管內膜損傷也可導致血小板的聚集及微血栓形成,使血管堵塞及出血風險增加,可能為咯血形成的重要原因[36-38]。(2)凝血功能障礙:徐歡等[39]通過對11例鸚鵡熱感染患者報道分析,發現所有患者均出現凝血功能異常,主要是纖維蛋白原、D-二聚體升高。Ni等[17]通過回顧性研究發現90.5%的鸚鵡熱衣原體感染患者出現D-二聚體升高,且重癥感染患者較非重癥患者明顯升高。此外,研究發現頭孢哌酮中N-甲基硫代四唑基團體會消耗維生素K,進而導致凝血因子的缺乏,可能會加劇患者體內出血風險[40]。本例患者治療時考慮患者病情進展,感染控制不理想且藥物可能引起出血風險增加,因此改方案為美羅培南聯合莫西沙星抗感染治療。
回顧國內外的文獻,臨床案例報道相關鸚鵡熱衣原體感染出現咯血多數為對癥藥物治療。這也符合現我國對于咯血處理的普遍共識為選擇以垂體后葉素、催產素及血管舒張劑為主,并結合咯血發生機制及合并癥進行綜合診治。支氣管動脈栓塞或支氣管鏡等非藥物治療已逐步廣泛運用于臨床,有利于采取更精細化的診治手段[37]。本例為國內外首例針對鸚鵡熱衣原體感染引起咯血而采用支氣管鏡冷凍技術治療的報道。研究證實支氣管鏡下冷凍取栓治療有著效果明確、安全、操作簡便、并發癥少等特點[41],有利于判斷是否為肺部感染性疾病及氣道局部病變引起的咯血,能較好地規避藥物止血引起的風險。支氣管鏡冷凍取栓存在著一定設備條件及技術要求,所以現在臨床上仍未廣泛應用。但根據現有文獻數據支撐,支氣管鏡下冷凍取栓在不同年齡階段都顯現出一定的療效,也為本例冷凍取栓治療提供了理論支撐。陳慶等[42]報道14例經支氣管鏡檢查后明確血栓形成患者,并采用氣管鏡冷凍技術取栓,證實通過該技術治療血栓清除成功率高。Gatt等[43]報道了1例年幼兒童左主支氣管阻塞合并大量血塊,通過使用柔性支氣管鏡和冷凍療法成功進行治療。該技術的優勢在于通過非侵入性的方法,有效地取出氣道內的血栓,且通過氣道時對氣管黏膜的損傷較小,還有局部止血并促進局部損傷黏膜組織再生修復的作用[41]。這對于解除氣道梗阻、恢復正常呼吸功能非常重要。隨著技術的進步和設備的改進,冷凍技術在咯血患者中的應用前景將更加廣闊。目前關于支氣管鏡冷凍取血栓的安全性還存在一些爭議,一些研究顯示支氣管鏡冷凍取血栓可能存在一定的風險和并發癥[44]。在決定是否使用支氣管鏡冷凍取血栓治療時,醫生需要綜合考慮患者的具體情況、病情嚴重程度以及其他治療選擇的可行性[45]。
綜上所述,鸚鵡熱感染臨床表現復雜且缺乏特異性,主要以發熱、咳嗽為主,實驗室和影像學檢查對疾病診斷有重要意義。mNGS作為新型檢測手段具有很高的臨床應用價值。感染后通常選擇四環素類、大環內酯類或喹諾酮類抗生素治療。本例患者鸚鵡熱感染后出現咯血的癥狀,通過支氣管鏡冷凍技術治療后病情好轉,為臨床治療提供經驗參考。
利益沖突:本研究不涉及任何利益沖突。