引用本文: 陳曉燕, 葉銓秋, 梁本禧, 池銳彬. 體外膜氧合成功救治惠普爾養障體重癥肺炎并多器官功能障礙綜合征一例. 中國呼吸與危重監護雜志, 2025, 24(1): 54-57. doi: 10.7507/1671-6205.202405106 復制
版權信息: ?四川大學華西醫院華西期刊社《中國呼吸與危重監護雜志》版權所有,未經授權不得轉載、改編
惠普爾養障體(Tropheryma Whipplei)急性感染導致的重癥肺炎在臨床上甚為罕見,臨床表現不具特異性,傳統微生物學方法難以檢出,極易被臨床漏診、誤診,影響預后。中山市小欖人民醫院應用宏基因測序技術,快速、準確地診斷了1例惠普爾養障體感染致重癥肺炎并多器官功能障礙綜合征(multiple organ dysfunction syndrome,MODS)病例,并應用體外膜氧合(extracorporeal membrane oxygenation,ECMO)聯合俯臥位通氣及血液凈化等綜合措施成功救治該患者(病例資料已獲得患者知情同意),現結合文獻報道如下。
臨床資料 患者女,48歲,因“頭暈2天”于2023年4月26日至中山市小欖人民醫院就診。患者于入院前2天無明顯誘因出現頭暈,伴視物旋轉,有惡心、胸悶,間有咳嗽,無咳痰,無嘔吐,無頭痛、抽搐,無發熱,不伴耳鳴及聽力下降,無言語含糊,無飲水嗆咳。遂到急診科就診,擬“頭暈”收入神經內科住院。既往有高血壓病、甲狀腺手術病史(具體不詳),規律服用降壓藥治療。
入院查體:體溫36.6℃,脈搏86次/min,呼吸20次/min,血壓150/96 mm Hg(1 mm Hg=0.133 kPa),血氧飽和度95%。神志清,言語流利,雙側瞳孔等圓等大,直徑約3.5 mm,對光反射靈敏,眼震陰性,鼻唇溝對稱,口角無歪斜,伸舌居中。雙肺呼吸音粗,可聞少量啰音。心率86次/min,律齊,未聞及病理性雜音。腹平軟,無壓痛及反跳痛,腸鳴音4次/min。四肢肌力、肌張力正常,生理反射存在,病理征陰性,閉目難立征(–)。
入院后行頭頸部CT血管造影示頭顱CT未見明顯異常;雙側頸內動脈虹吸部小鈣斑,右側管腔輕度狹窄;雙側椎動脈起始部輕度狹窄;雙大腦中動脈M2段局部輕-中度狹窄;基底動脈輕中度狹窄。顱腦MRI平掃未見明顯異常。血常規:白細胞計數10.89×109/L,中心粒細胞百分比79.5%,血紅蛋白136 g/L,血小板285×109/L。降鈣素原0.068 ng/mL,白細胞介素687.3 pg/mL。肝腎功能、凝血等未見明顯異常。入院后予改善循環、控制血壓及血糖等治療,患者頭暈癥狀改善,但咳嗽加重,出現氣促并進行加重。4月28日行胸部CT(圖1a)示雙肺多發滲出改變。請呼吸科及感染科會診考慮“重癥肺炎”,于4月28日15∶30轉入感染科診治。轉入感染科后予高流量氧療(流量50 L/min,氧濃度75%)及對癥支持治療,患者氣促未緩解,血氧飽和度85%,病情繼續加重。4月28日19∶35轉入重癥監護病房(intensive care unit,ICU)搶救治療,轉入診斷為:重癥肺炎、I型呼吸衰竭、高血壓病、糖尿病、甲狀腺術后、多發腦動脈狹窄。
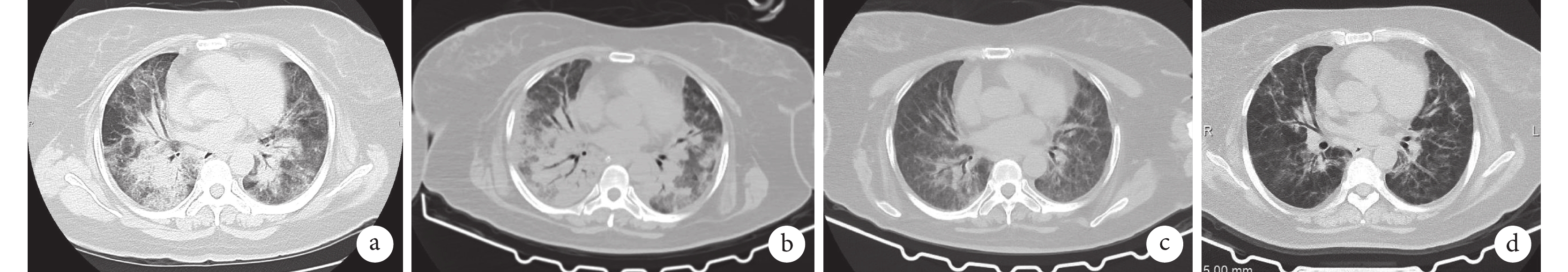 圖1
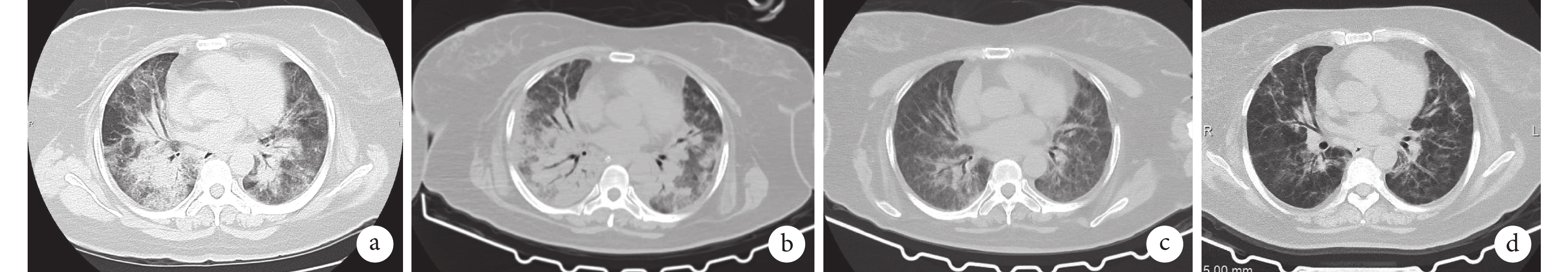
患者胸部CT檢查像
圖1
患者胸部CT檢查像
a. 2023-04-28:雙肺多發滲出改變;b. 2023-05-10 ECMO后:雙肺多發滲出加重,部分實變;c. 2023-06-12轉出ICU前:雙肺滲出改變明顯吸收;d. 2023-09-25出院后隨訪:雙肺滲出基本吸收。
轉入ICU后即監測生命征,予高流量氧療、頭孢哌酮鈉舒巴坦鈉聯合左氧氟沙星積極抗感染、奧司他韋抗病毒及對癥支持治療。協助患者行俯臥位改善肺泡通氣,患者呼吸及氧合狀態好轉,行纖維支氣管鏡檢查并留取痰標本送病原學檢查。4月30日肺泡灌洗液二代基因測序(深圳華大基因科技有限公司,廣東深圳)結果提示:惠普爾養障體,序列數405,相對豐度9.55%;蒼白普雷沃菌,序列數218,相對豐度1.72%。綜合考慮患者為惠普爾養障體重癥肺炎,予調整抗感染方案:頭孢曲松鈉(2 g,qd)聯合復方磺胺甲噁唑(2片,q8h)。經重癥監護綜合治療后,患者氧合及呼吸狀態明顯好轉,氧合指數>200 mm Hg,于5月3日轉感染科繼續治療。
5月9日患者再次出現發熱,體溫38.5℃,氣促加重,呼吸困難,呼吸52次/min,心率148次/min,SpO2 76%,高流量氧療下未能緩解,即轉入ICU搶救治療。轉入ICU緊急行氣管插管機械通氣、肺復張等處理,患者氧合依然難以維持。床邊血氣分析(FiO2 100%):pH 7.28,PCO2 48 mm Hg,PO2 37 mm Hg,乳酸2.9 mmol/L,SaO2 62%。經家屬簽字同意后啟動靜脈-靜脈體外膜氧合(venous-venous extracorporeal membrane oxygenation,VV-ECMO)治療(左股靜脈置入引血管,左頸內靜脈置入灌注管)。VV-ECMO治療后半小時復查血氣分析(FiO2 60%):pH 7.3,PCO2 31 mm Hg,PO2 88 mm Hg,乳酸1.6 mmol/L,SaO2 96%。床邊胸片(圖2a)提示雙肺呈“大白肺”改變。患者為重癥肺炎(惠普爾養障體),合并膿毒癥休克、MODS(呼吸、循環、肝臟、腎臟、血液),于ECMO管路引血行持續性血液凈化治療,嚴格監測下液體管理治療,予甲強龍抗炎、制酸護胃及穩定內環境等治療。
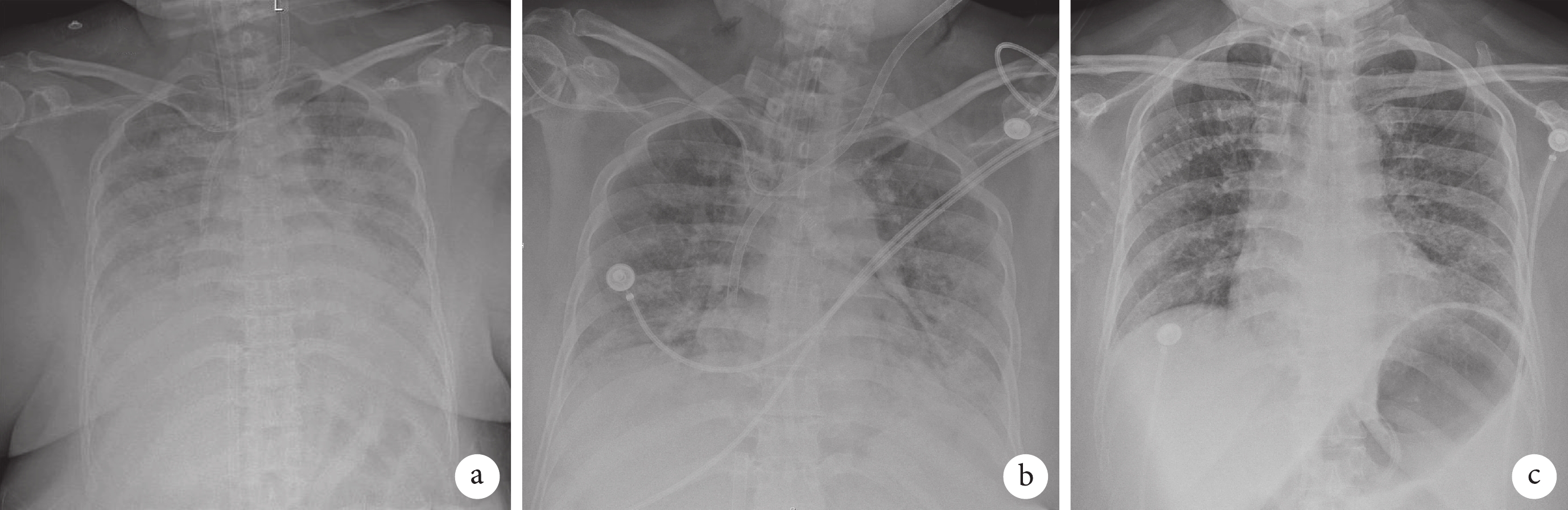 圖2
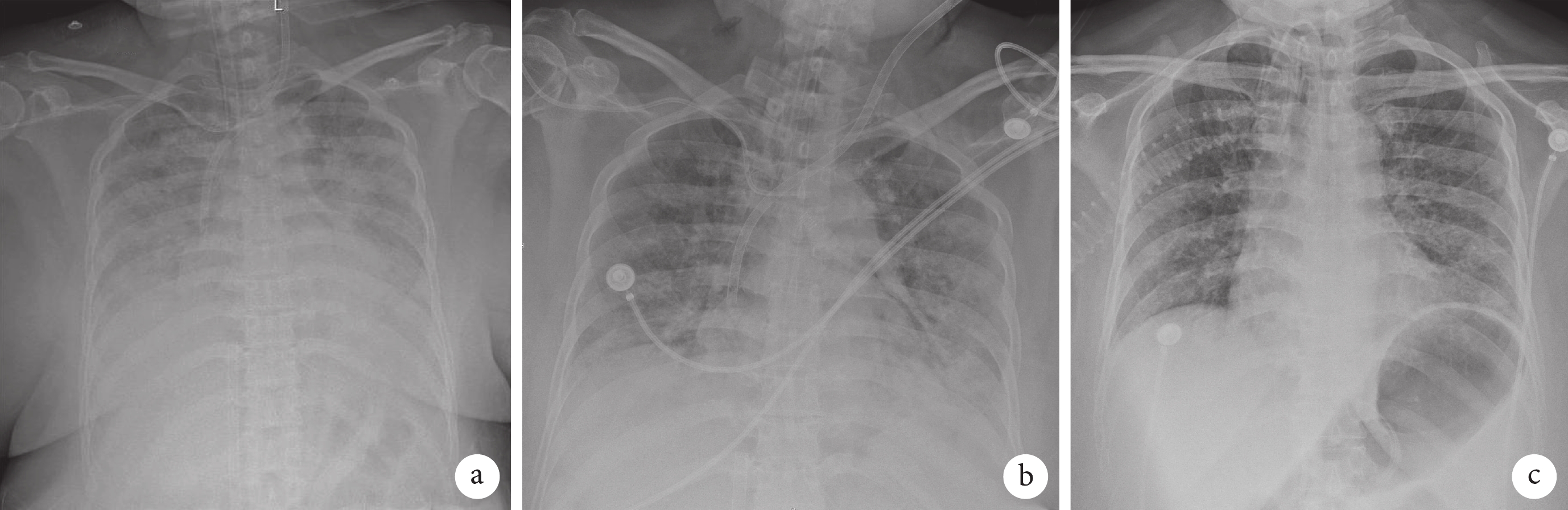
胸部X線檢查像
圖2
胸部X線檢查像
a. 2024-05-09 VV-ECMO上機時:雙肺“大白肺”改變;b. 2023-05-19撤ECMO前:雙肺滲出改變較前吸收;c. 2023-06-04 拔氣管切開套管前:雙肺滲出明顯吸收。
5月10日在VV-ECMO支持下行胸部CT檢查(圖1b):雙肺多發滲出加重,部分實變。5月9日經多學科會診討論后調整抗感染方案:美羅培南(1 g,q8h)+復方磺胺甲噁唑(2片,q8h)。采取保護性通氣策略聯合俯臥位通氣,每日纖維支氣管鏡清理氣道分泌物。5月19日患者氧合狀態明顯改善,肺部順應性逐步好轉,復查胸片(圖2b):雙肺滲出改變較前吸收。5月20日患者通過ECMO自主氧合試驗評估,順利撤離VV-ECMO,序貫為氣管插管接呼吸機輔助(氧濃度40%~50%),氧合指數>200 mm Hg。5月21日予行床旁氣管切開術,逐步減停鎮靜鎮痛藥物,配合呼吸康復鍛煉,逐步降低呼吸機支持力度。5月23日,抗感染方案調整為頭孢曲松鈉(2 g,qd)+復方磺胺甲噁唑(2片,q8h)及羥氯喹片(0.2 g,q12h)。6月2日,抗感染調整為復方磺胺甲噁唑(2片,q12h)聯合羥氯喹片(0.2 g,q12h)方案。6月4日復查胸片(圖2c):雙肺滲出明顯吸收。6月10日,患者呼吸狀態穩定,氣道保護能力好,撤離呼吸機并拔除氣管切開套管,序貫高流量氧療并間斷無創輔助通氣。6月12日復查胸部CT(圖1c):雙肺滲出改變明顯吸收。6月13日,患者病情穩定,轉入呼吸內科繼續專科康復治療,于6月18日康復出院。出院后隨訪,患者接受復方磺胺甲噁唑(2片,2次/d)長期治療,肺功能恢復良好,2023年9月25日復查胸部CT(圖1d)提示雙肺滲出基本吸收。
討論 惠普爾養障體為條件致病菌,引起的惠普爾病,是臨床罕見的多器官感染性疾病,發生率極低[1-2],臨床診斷和治療相對困難。惠普爾病以慢性感染為主,可累及消化道、中樞系統、骨關節、心臟及呼吸系統膚等[3],急性感染者極為少見。惠普爾養障體重癥肺炎甚為罕見,經查閱文獻,本病例為首例應用VV-ECMO成功救治的惠普爾養障體重癥肺炎并MODS的病例報道。
本例患者以“頭暈”為主要癥狀入院,迅速出現發熱、咳嗽、氣促、低氧等表現,影像學呈進展性雙肺滲出改變,與臨床上常見的重癥肺炎相比并無特異性[4]。入院后血常規、降鈣素原及傳統微生物學檢測(痰涂片及培養)亦無特異性指向,導致臨床初期陷入經驗抗感染處境。惠普爾養障體是革蘭陽性桿菌,生長緩慢,遠超過常規培養觀察周期,所以傳統生物學培養難以檢出,而且該菌體外培養困難、易污染、敏感性低[5-7]。本例患者住院期間多次痰培養及肺泡灌洗液培養均未能培養出惠普爾養障體病原體,也證實了這一點。所幸患者第一次入住ICU時,重癥團隊及時采集肺泡灌洗液進行二代基因測序,結果提示惠普爾養障體感染,為臨床診斷、精準抗菌及長期治療方案提供重要依據。二代基因測序技術作為一種新型微生物診斷技術[8-9],能快速識別臨床上新型、罕見、難以檢測的病原體,如奴卡菌、鸚鵡熱衣原體等[10-11],且能精準地鑒定出微生物種屬,指導臨床精準化抗菌治療。值得注意的是,二代基因測序技術并不能區分定植、污染與感染,需結合臨床綜合評估才能準確判斷,針對呼吸道檢出惠普爾養障體的華西建議[12]對臨床有一定借鑒意義。
目前國內外尚無針對惠普爾病的統一治療標準,頭孢曲松或美羅培南靜脈治療后序貫口服復方磺胺甲噁唑被認為是經典、有效的方案[13-14],且能有效覆蓋惠普爾養障體所致的中樞神經系統感染[15]。此外,可根據細菌培養及藥敏結果選擇藥物,包括青霉素、鏈霉素、四環素、強力霉素和羥氯喹等[14-16]。本例患者初期采用美羅培南(后降階梯為頭孢曲松鈉)聯合復方磺胺甲噁唑治療3周,然后序貫復方磺胺甲噁唑聯合羥氯喹長期口服的維持方案,取得良好效果,隨訪近1年未復發。值得注意的是,復方磺胺甲噁唑、四環素及青霉素等治療惠普爾病耐藥的報道日漸涌現[17-18]。國外基因測序研究發現惠普爾養障體缺少甲氧芐啶作用位點,導致對復方磺胺甲噁唑耐藥[19]。隨著基因技術的迅猛發展和費用降低,耐藥基因測序技術對病原體耐藥性的預測將為臨床合理選擇抗菌藥物提供重要指導作用,對降低感染性疾病的死亡率具有重大意義。
本例患者為惠普爾養障體感染導致急性肺部炎癥、致命性低氧血癥,機械通氣后采取肺復張等優化策略,氧合指數仍低于60 mm Hg,符合VV-ECMO適應證[20-21]。VV-ECMO上機后患者迅速改善氧合,高碳酸血癥得以糾正,通過實施“肺休息”的保護性通氣策略及俯臥位通氣改善氣血分布,配合血液凈化治療基礎上的多器官功能支持和精準液體管理,為肺部感染控制、炎癥吸收及肺功能恢復提供了恢復的時間窗,為全身臟器功能恢復創造了有利條件。
期望通過本病例報道,提高臨床對惠普爾養障體重癥肺炎的認識,也警醒臨床醫師對不明原因肺炎要多層次思考,重視背后隱藏不典型菌或罕見致病菌可能,利用好基因測序等新型檢測技術,多手段聯合盡快明確致病菌,及早啟動靶向精準抗菌治療,強力有效得生命支持為感染控制和肺功能恢復創造時間窗,改善患者預后。
利益沖突:本研究不涉及任何利益沖突。
惠普爾養障體(Tropheryma Whipplei)急性感染導致的重癥肺炎在臨床上甚為罕見,臨床表現不具特異性,傳統微生物學方法難以檢出,極易被臨床漏診、誤診,影響預后。中山市小欖人民醫院應用宏基因測序技術,快速、準確地診斷了1例惠普爾養障體感染致重癥肺炎并多器官功能障礙綜合征(multiple organ dysfunction syndrome,MODS)病例,并應用體外膜氧合(extracorporeal membrane oxygenation,ECMO)聯合俯臥位通氣及血液凈化等綜合措施成功救治該患者(病例資料已獲得患者知情同意),現結合文獻報道如下。
臨床資料 患者女,48歲,因“頭暈2天”于2023年4月26日至中山市小欖人民醫院就診。患者于入院前2天無明顯誘因出現頭暈,伴視物旋轉,有惡心、胸悶,間有咳嗽,無咳痰,無嘔吐,無頭痛、抽搐,無發熱,不伴耳鳴及聽力下降,無言語含糊,無飲水嗆咳。遂到急診科就診,擬“頭暈”收入神經內科住院。既往有高血壓病、甲狀腺手術病史(具體不詳),規律服用降壓藥治療。
入院查體:體溫36.6℃,脈搏86次/min,呼吸20次/min,血壓150/96 mm Hg(1 mm Hg=0.133 kPa),血氧飽和度95%。神志清,言語流利,雙側瞳孔等圓等大,直徑約3.5 mm,對光反射靈敏,眼震陰性,鼻唇溝對稱,口角無歪斜,伸舌居中。雙肺呼吸音粗,可聞少量啰音。心率86次/min,律齊,未聞及病理性雜音。腹平軟,無壓痛及反跳痛,腸鳴音4次/min。四肢肌力、肌張力正常,生理反射存在,病理征陰性,閉目難立征(–)。
入院后行頭頸部CT血管造影示頭顱CT未見明顯異常;雙側頸內動脈虹吸部小鈣斑,右側管腔輕度狹窄;雙側椎動脈起始部輕度狹窄;雙大腦中動脈M2段局部輕-中度狹窄;基底動脈輕中度狹窄。顱腦MRI平掃未見明顯異常。血常規:白細胞計數10.89×109/L,中心粒細胞百分比79.5%,血紅蛋白136 g/L,血小板285×109/L。降鈣素原0.068 ng/mL,白細胞介素687.3 pg/mL。肝腎功能、凝血等未見明顯異常。入院后予改善循環、控制血壓及血糖等治療,患者頭暈癥狀改善,但咳嗽加重,出現氣促并進行加重。4月28日行胸部CT(圖1a)示雙肺多發滲出改變。請呼吸科及感染科會診考慮“重癥肺炎”,于4月28日15∶30轉入感染科診治。轉入感染科后予高流量氧療(流量50 L/min,氧濃度75%)及對癥支持治療,患者氣促未緩解,血氧飽和度85%,病情繼續加重。4月28日19∶35轉入重癥監護病房(intensive care unit,ICU)搶救治療,轉入診斷為:重癥肺炎、I型呼吸衰竭、高血壓病、糖尿病、甲狀腺術后、多發腦動脈狹窄。
 圖1
患者胸部CT檢查像
圖1
患者胸部CT檢查像
a. 2023-04-28:雙肺多發滲出改變;b. 2023-05-10 ECMO后:雙肺多發滲出加重,部分實變;c. 2023-06-12轉出ICU前:雙肺滲出改變明顯吸收;d. 2023-09-25出院后隨訪:雙肺滲出基本吸收。
轉入ICU后即監測生命征,予高流量氧療、頭孢哌酮鈉舒巴坦鈉聯合左氧氟沙星積極抗感染、奧司他韋抗病毒及對癥支持治療。協助患者行俯臥位改善肺泡通氣,患者呼吸及氧合狀態好轉,行纖維支氣管鏡檢查并留取痰標本送病原學檢查。4月30日肺泡灌洗液二代基因測序(深圳華大基因科技有限公司,廣東深圳)結果提示:惠普爾養障體,序列數405,相對豐度9.55%;蒼白普雷沃菌,序列數218,相對豐度1.72%。綜合考慮患者為惠普爾養障體重癥肺炎,予調整抗感染方案:頭孢曲松鈉(2 g,qd)聯合復方磺胺甲噁唑(2片,q8h)。經重癥監護綜合治療后,患者氧合及呼吸狀態明顯好轉,氧合指數>200 mm Hg,于5月3日轉感染科繼續治療。
5月9日患者再次出現發熱,體溫38.5℃,氣促加重,呼吸困難,呼吸52次/min,心率148次/min,SpO2 76%,高流量氧療下未能緩解,即轉入ICU搶救治療。轉入ICU緊急行氣管插管機械通氣、肺復張等處理,患者氧合依然難以維持。床邊血氣分析(FiO2 100%):pH 7.28,PCO2 48 mm Hg,PO2 37 mm Hg,乳酸2.9 mmol/L,SaO2 62%。經家屬簽字同意后啟動靜脈-靜脈體外膜氧合(venous-venous extracorporeal membrane oxygenation,VV-ECMO)治療(左股靜脈置入引血管,左頸內靜脈置入灌注管)。VV-ECMO治療后半小時復查血氣分析(FiO2 60%):pH 7.3,PCO2 31 mm Hg,PO2 88 mm Hg,乳酸1.6 mmol/L,SaO2 96%。床邊胸片(圖2a)提示雙肺呈“大白肺”改變。患者為重癥肺炎(惠普爾養障體),合并膿毒癥休克、MODS(呼吸、循環、肝臟、腎臟、血液),于ECMO管路引血行持續性血液凈化治療,嚴格監測下液體管理治療,予甲強龍抗炎、制酸護胃及穩定內環境等治療。
 圖2
胸部X線檢查像
圖2
胸部X線檢查像
a. 2024-05-09 VV-ECMO上機時:雙肺“大白肺”改變;b. 2023-05-19撤ECMO前:雙肺滲出改變較前吸收;c. 2023-06-04 拔氣管切開套管前:雙肺滲出明顯吸收。
5月10日在VV-ECMO支持下行胸部CT檢查(圖1b):雙肺多發滲出加重,部分實變。5月9日經多學科會診討論后調整抗感染方案:美羅培南(1 g,q8h)+復方磺胺甲噁唑(2片,q8h)。采取保護性通氣策略聯合俯臥位通氣,每日纖維支氣管鏡清理氣道分泌物。5月19日患者氧合狀態明顯改善,肺部順應性逐步好轉,復查胸片(圖2b):雙肺滲出改變較前吸收。5月20日患者通過ECMO自主氧合試驗評估,順利撤離VV-ECMO,序貫為氣管插管接呼吸機輔助(氧濃度40%~50%),氧合指數>200 mm Hg。5月21日予行床旁氣管切開術,逐步減停鎮靜鎮痛藥物,配合呼吸康復鍛煉,逐步降低呼吸機支持力度。5月23日,抗感染方案調整為頭孢曲松鈉(2 g,qd)+復方磺胺甲噁唑(2片,q8h)及羥氯喹片(0.2 g,q12h)。6月2日,抗感染調整為復方磺胺甲噁唑(2片,q12h)聯合羥氯喹片(0.2 g,q12h)方案。6月4日復查胸片(圖2c):雙肺滲出明顯吸收。6月10日,患者呼吸狀態穩定,氣道保護能力好,撤離呼吸機并拔除氣管切開套管,序貫高流量氧療并間斷無創輔助通氣。6月12日復查胸部CT(圖1c):雙肺滲出改變明顯吸收。6月13日,患者病情穩定,轉入呼吸內科繼續專科康復治療,于6月18日康復出院。出院后隨訪,患者接受復方磺胺甲噁唑(2片,2次/d)長期治療,肺功能恢復良好,2023年9月25日復查胸部CT(圖1d)提示雙肺滲出基本吸收。
討論 惠普爾養障體為條件致病菌,引起的惠普爾病,是臨床罕見的多器官感染性疾病,發生率極低[1-2],臨床診斷和治療相對困難。惠普爾病以慢性感染為主,可累及消化道、中樞系統、骨關節、心臟及呼吸系統膚等[3],急性感染者極為少見。惠普爾養障體重癥肺炎甚為罕見,經查閱文獻,本病例為首例應用VV-ECMO成功救治的惠普爾養障體重癥肺炎并MODS的病例報道。
本例患者以“頭暈”為主要癥狀入院,迅速出現發熱、咳嗽、氣促、低氧等表現,影像學呈進展性雙肺滲出改變,與臨床上常見的重癥肺炎相比并無特異性[4]。入院后血常規、降鈣素原及傳統微生物學檢測(痰涂片及培養)亦無特異性指向,導致臨床初期陷入經驗抗感染處境。惠普爾養障體是革蘭陽性桿菌,生長緩慢,遠超過常規培養觀察周期,所以傳統生物學培養難以檢出,而且該菌體外培養困難、易污染、敏感性低[5-7]。本例患者住院期間多次痰培養及肺泡灌洗液培養均未能培養出惠普爾養障體病原體,也證實了這一點。所幸患者第一次入住ICU時,重癥團隊及時采集肺泡灌洗液進行二代基因測序,結果提示惠普爾養障體感染,為臨床診斷、精準抗菌及長期治療方案提供重要依據。二代基因測序技術作為一種新型微生物診斷技術[8-9],能快速識別臨床上新型、罕見、難以檢測的病原體,如奴卡菌、鸚鵡熱衣原體等[10-11],且能精準地鑒定出微生物種屬,指導臨床精準化抗菌治療。值得注意的是,二代基因測序技術并不能區分定植、污染與感染,需結合臨床綜合評估才能準確判斷,針對呼吸道檢出惠普爾養障體的華西建議[12]對臨床有一定借鑒意義。
目前國內外尚無針對惠普爾病的統一治療標準,頭孢曲松或美羅培南靜脈治療后序貫口服復方磺胺甲噁唑被認為是經典、有效的方案[13-14],且能有效覆蓋惠普爾養障體所致的中樞神經系統感染[15]。此外,可根據細菌培養及藥敏結果選擇藥物,包括青霉素、鏈霉素、四環素、強力霉素和羥氯喹等[14-16]。本例患者初期采用美羅培南(后降階梯為頭孢曲松鈉)聯合復方磺胺甲噁唑治療3周,然后序貫復方磺胺甲噁唑聯合羥氯喹長期口服的維持方案,取得良好效果,隨訪近1年未復發。值得注意的是,復方磺胺甲噁唑、四環素及青霉素等治療惠普爾病耐藥的報道日漸涌現[17-18]。國外基因測序研究發現惠普爾養障體缺少甲氧芐啶作用位點,導致對復方磺胺甲噁唑耐藥[19]。隨著基因技術的迅猛發展和費用降低,耐藥基因測序技術對病原體耐藥性的預測將為臨床合理選擇抗菌藥物提供重要指導作用,對降低感染性疾病的死亡率具有重大意義。
本例患者為惠普爾養障體感染導致急性肺部炎癥、致命性低氧血癥,機械通氣后采取肺復張等優化策略,氧合指數仍低于60 mm Hg,符合VV-ECMO適應證[20-21]。VV-ECMO上機后患者迅速改善氧合,高碳酸血癥得以糾正,通過實施“肺休息”的保護性通氣策略及俯臥位通氣改善氣血分布,配合血液凈化治療基礎上的多器官功能支持和精準液體管理,為肺部感染控制、炎癥吸收及肺功能恢復提供了恢復的時間窗,為全身臟器功能恢復創造了有利條件。
期望通過本病例報道,提高臨床對惠普爾養障體重癥肺炎的認識,也警醒臨床醫師對不明原因肺炎要多層次思考,重視背后隱藏不典型菌或罕見致病菌可能,利用好基因測序等新型檢測技術,多手段聯合盡快明確致病菌,及早啟動靶向精準抗菌治療,強力有效得生命支持為感染控制和肺功能恢復創造時間窗,改善患者預后。
利益沖突:本研究不涉及任何利益沖突。