引用本文: 李小讓, 張家興, 趙華葉, 張瑞, 胡鱗方, 王家雪, 藍俊杰, 孫水梅, 譚松松, 曹金永. 抗菌藥物預防經陰道分娩產后感染效果的系統評價再評價. 中國循證醫學雜志, 2024, 24(3): 303-311. doi: 10.7507/1672-2531.202308023 復制
版權信息: ?四川大學華西醫院華西期刊社《中國循證醫學雜志》版權所有,未經授權不得轉載、改編
感染是分娩后嚴重的并發癥,是全球產婦死亡的主要原因之一[1,2]。流行病學數據顯示5.5%的經陰道分娩的產婦可能會出現產后感染,各種感染的部位特定感染率為乳腺炎3.0%、尿路感染2.0%、會陰傷口感染0.3%、子宮內膜炎0.2%[3],此外,經陰道分娩也存在發生膿毒癥風險[4],而產后感染的婦女更容易發生慢性盆腔炎、異位妊娠和不孕癥等繼發疾病[5]。研究證實陰道助產、會陰側切是導致產婦產后感染的危險因素[6,7]。目前在全球范圍內,減少產后感染風險最常見的干預措施是使用抗菌藥物進行預防,但經陰道分娩是否都需要抗菌藥物預防感染仍存在爭議。2015年世界衛生組織(World Health Organization,WHO)制定的《WHO關于預防和治療孕產婦圍產期感染的建議》指南[8]指出,手取胎盤或Ⅲ~Ⅳ度會陰裂傷的女性,推薦給予抗菌藥物預防感染,但是自然分娩(無并發癥)或會陰側切術(無并發癥)的女性,不建議給予抗菌藥物預防感染;2021年《WHO關于陰道助產婦女常規抗生素預防的建議》[9]推薦陰道助產的女性給予抗菌藥物預防產后感染。由于該指南[8]的推薦意見所基于的證據是極低質量的系統評價(systematic review,SR)或專家共識,且近年來關于抗菌藥物預防經陰道分娩產后感染已有一些新的SR和Meta分析(meta-analysis,MA)發表,因此本研究采用SR再評價的方法,對抗菌藥物預防經陰道分娩產后感染的SR/MA進行質量評價和證據梳理,旨在為產科合理使用抗菌藥物提供證據支持;同時本研究基于納入的SR/MA構建評價抗菌藥物預防經陰道分娩產后感染的結局指標條目池,為相關核心指標集(core outcome set,COS)[10]的建立奠定基礎。
1 資料與方法
本研究根據PRISMA(preferred reporting items for systematic reviews and meta-analyses)[11]開展系統評價再評價。
1.1 納入與排除標準
1.1.1 研究類型
SR和/或MA。
1.1.2 研究對象
經陰道分娩的女性,包括自然分娩(無并發癥)、陰道助產、會陰側切術、手取胎盤、Ⅲ~Ⅳ度會陰裂傷。其種族、年齡、國籍不限。
1.1.3 干預措施
試驗組使用抗菌藥物預防;對照組采用安慰劑或不給予抗菌藥物預防。
1.1.4 排除標準
重復發表的文獻;數據不全或數據無法提取的文獻;非中、英文文獻。
1.2 文獻檢索策略
計算機檢索CNKI、WanFang Data、VIP、PubMed、Embase和Cochrane Library數據庫,采用主題詞結合自由詞檢索,檢索時限均為建庫至2023年6月25日。中文檢索詞包括:陰道分娩、自然分娩、順產、會陰側切、陰道助產、手取胎盤、胎盤滯留、Ⅲ~Ⅳ度會陰裂傷、系統評價、Meta分析、系統綜述、薈萃分析等;英文檢索詞包括:vaginal delivery、natural childbirth、delivery, obstetric、spontaneous vaginal delivery、episiotomy、operative vaginal delivery、placenta、retained、third-and fourth-degree、meta-analysis、systematic review等。以PubMed為例,其具體檢索策略見附件框1。
1.3 文獻篩選與資料提取
由2位研究者獨立進行文獻篩選和資料提取,如遇分歧,先討論解決,如不能解決則需要第三位研究者判定,同時對納入研究的參考文獻進行檢索以補充獲取相關文獻。采用Excel數據表進行資料的提取,包括:發表時間、作者、研究方案注冊號、目標人群、原始研究數量、樣本量、干預措施、結局指標、偏倚風險評估工具、結局指標的定義及測量方法和時間、統計分析結果、GRADE[12]分級等。
1.4 納入研究的質量評價
1.4.1 方法學質量評價
采用AMSTAR(assessment of multiple systematic reviews)2.0[13]評價納入SR/MA的方法學質量,共包含16個條目,條目2、4、7、9、11、13、15為關鍵條目,各條目可通過是、否或部分是回答,質量等級根據評價標準可評為高、中、低、極低4個等級[14]。
1.4.2 偏倚風險評價
采用ROBIS(risk of bias in systematic review)工具[15,16]評價納入SR/MA的偏倚風險,包括3個階段,標志性問題回答分為是、可能是、否、可能否和無信息,最終SR/MA的偏倚風險可被判斷為低風險、高風險或不清楚。
1.4.3 報告質量評價
采用PRISMA 2020[11]清單評價納入SR/MA的報告質量,共包含27個條目,各條目評價為是、部分是、否。
1.5 構建結局指標集的條目池
對納入SR/MA的結局指標進行梳理,合并表述相近的結局指標,形成結局指標集的條目池。
1.6 統計分析
采用定性描述性方法,匯總和分析納入SR/MA的結論并構建結局指標條目池。
2 結果
2.1 文獻檢索流程及結果
共檢獲7 905篇文獻,經逐層篩選后最終納入7項SR/MA[17-23],文獻篩選流程及結果見附件圖1。
2.2 納入研究的基本特征
納入SR/MA的基本特征見表1。6項SR/MA[17-19,21-23]為英文,1項[20]為中文,發表年份從2014至2020年;研究人群包括自然分娩、陰道助產、會陰側切術、手取胎盤、Ⅲ~Ⅳ度會陰裂傷等經陰道分娩的女性;5項研究[17,18,20,21,23]運用Cochrane偏倚風險評估工具評價納入研究的質量,1項[22]運用NOS評估工具評價納入研究的質量,1項[19]運用Cochrane偏倚風險評估工具、STROBS評估工具評價納入研究的質量,7項研究[17-23]共報告14個不同的主要結局指標。
2.3 方法學質量評價結果
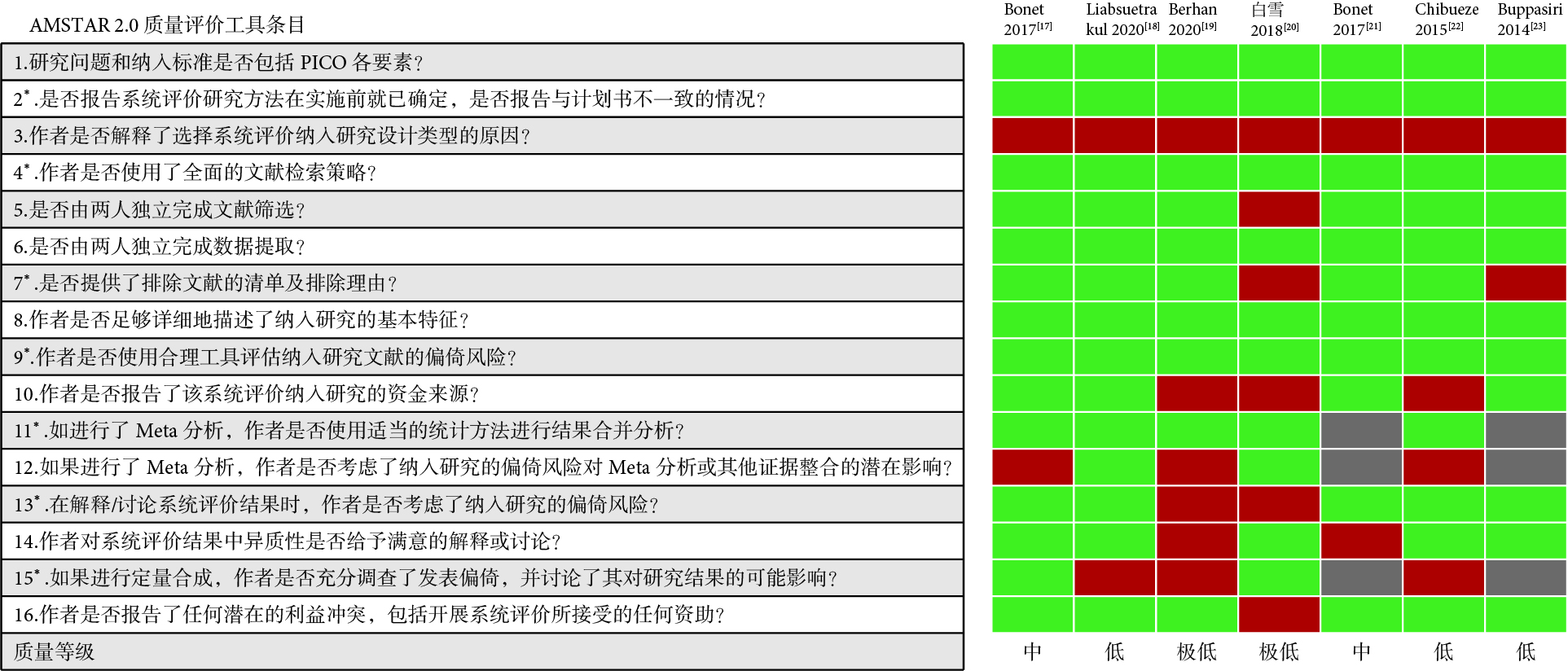
納入的SR/MA方法學質量結果見圖1。2項研究[17,21]為中質量,3項[18,22,23]為低質量,2項[19,20]為極低質量,納入文獻的整體方法學質量較低。
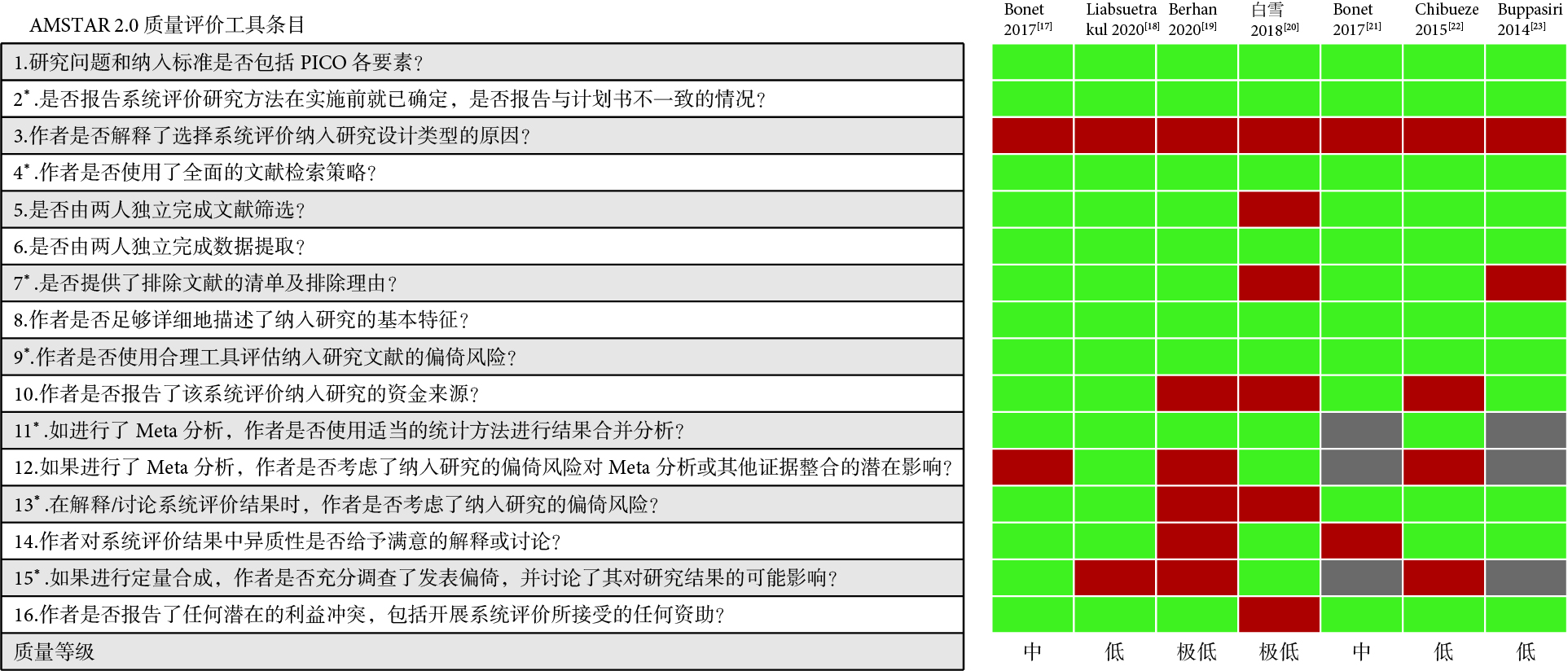 圖1
納入研究的方法學質量評價結果(AMSTAR 2.0)
圖1
納入研究的方法學質量評價結果(AMSTAR 2.0)
綠色:是或部分是;紅色:否;灰色:因僅納入一項原始研究,未作Meta分析,故不適用該條目評價;*:關鍵條目。
2.4 偏倚風險評價結果
納入的SR/MA偏倚風險結果見表2。有3項研究[17,18,21]評價為低偏倚風險,1項[23]為不確定,3項[19,20,22]為高偏倚風險。
2.5 報告質量評價結果
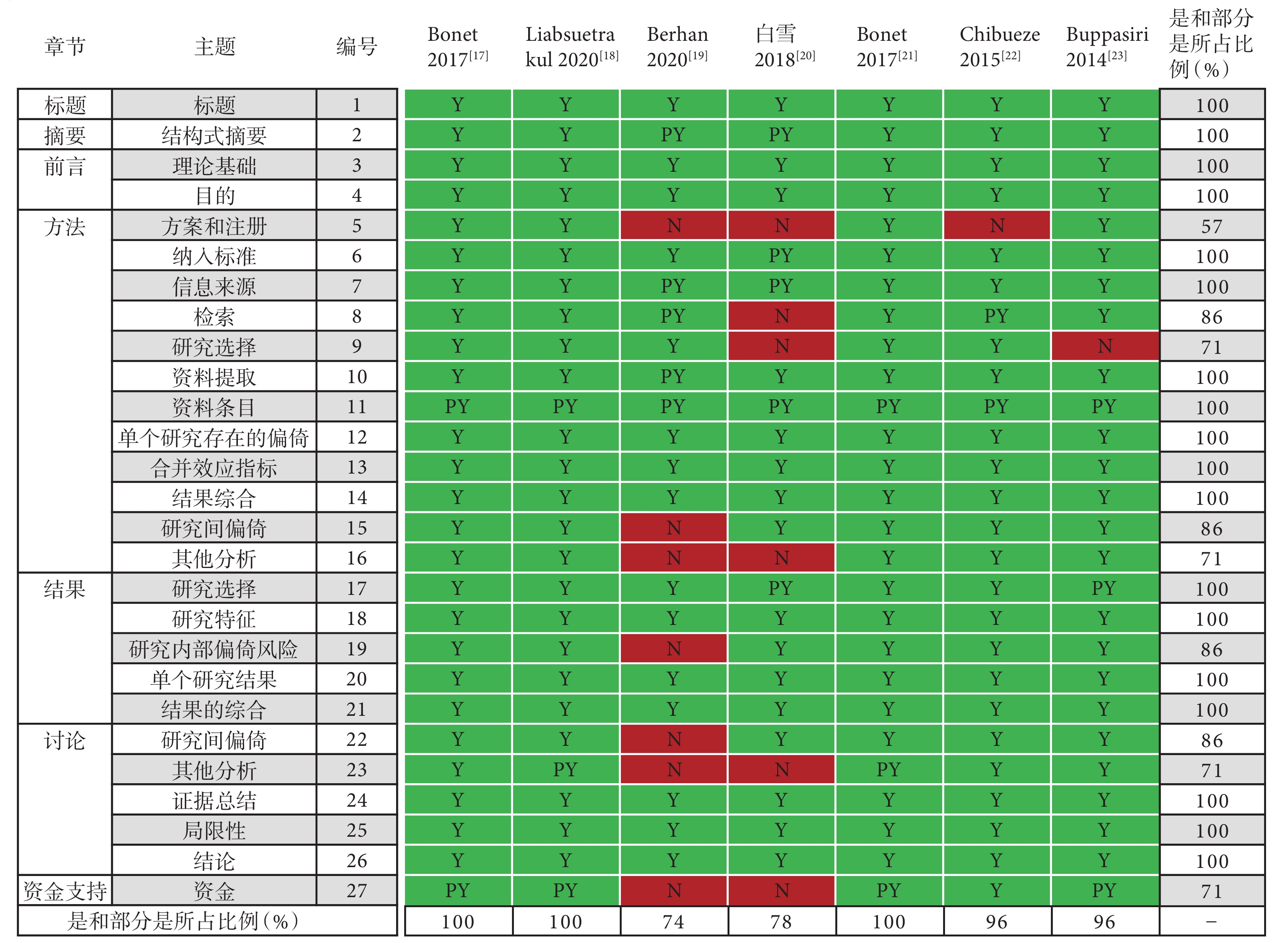
納入的SR/MA報告質量評價結果見圖2。有3項研究[17,18,21]的條目報告相對完整,27個條目“是或部分是”的占比為100%;2項[22,23]“是或部分是”的占比是96%;1項[20] “是或部分是”的占比是78%;1項[19] “是或部分是”的占比是74%。出現報告缺陷的主要條目包括:方法:方案和注冊、研究選擇、其他分析;討論:其他分析;資金支持。
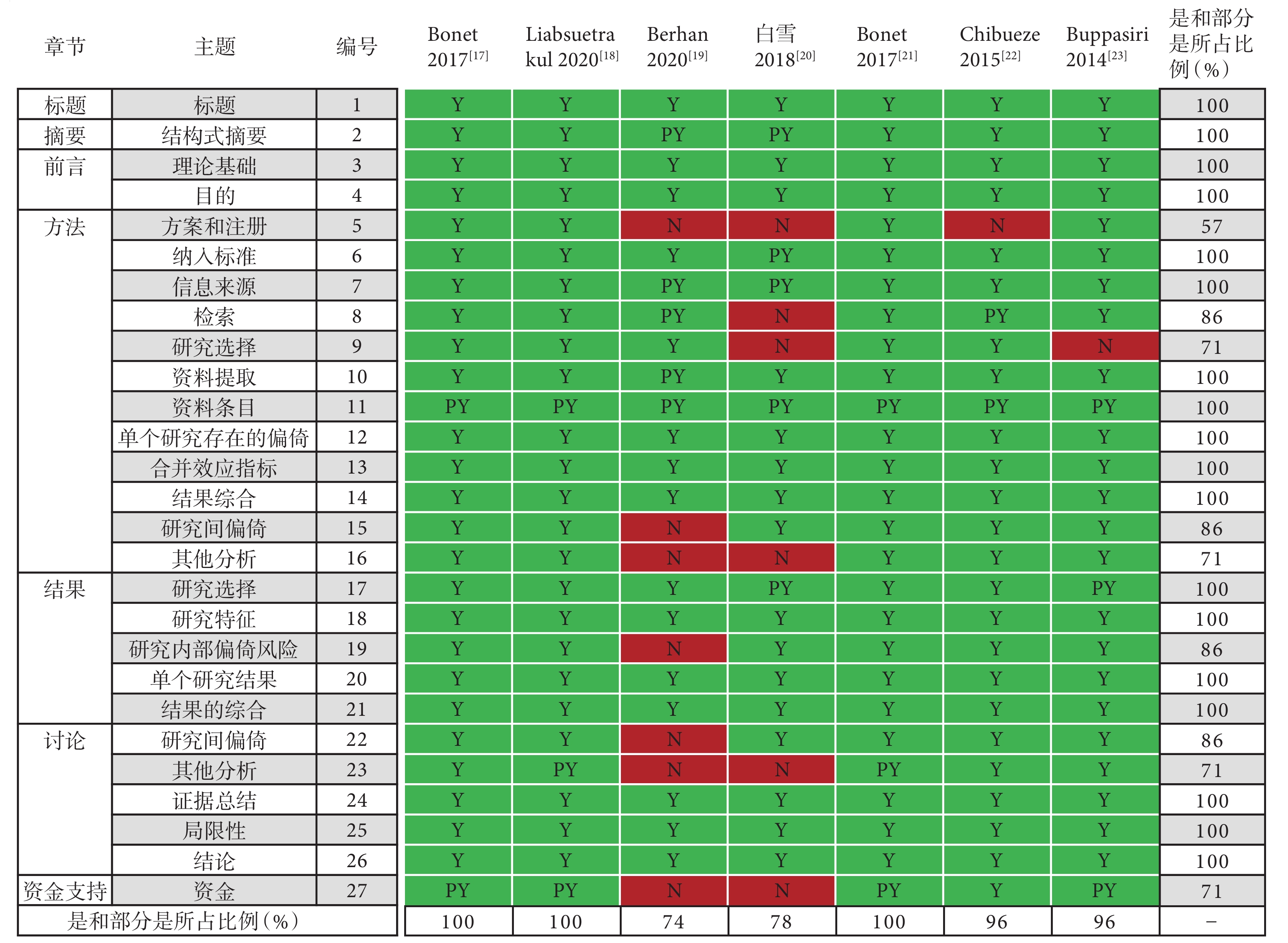 圖2
納入研究的報告質量評價結果(PRISMA)
圖2
納入研究的報告質量評價結果(PRISMA)
Y:是;PY:部分是;N:否;−:不涉及。
2.6 抗菌藥物預防經陰道分娩產后感染的證據總結
如表3所示,1項研究[17]評估抗菌藥物預防自然分娩(無并發癥)的產后感染效果;2項[18,19]評估抗菌藥物預防陰道助產的產后感染效果;1項[22]評估抗菌藥物預防手取胎盤的產后感染效果;2項[20,21]評估抗菌藥物預防會陰側切術的產后感染效果;1項[23]評估抗菌藥物預防Ⅲ~Ⅳ度會陰裂傷的產后感染效果。有5項研究[17,18,21-23]采用了GRADE對結局指標的證據質量進行評級,結果顯示大部分研究結論基于極低或低質量證據得出。
2.6.1 自然分娩(無并發癥)
1項研究[17]結果顯示自然分娩(無并發癥)后預防使用抗菌藥物,可降低產后子宮內膜炎的發生率,但并不能降低尿路感染發生率或縮短住院時間。
2.6.2 陰道助產
2項研究[18,19]評估陰道助產使用抗菌藥物預防產后感染效果,1項研究[18]結果顯示可有效降低會陰傷口感染和嚴重感染的并發癥發生率,還能改善會陰疼痛,降低成本,但在產后子宮內膜炎發生率和住院時間等方面無明顯獲益。但另1項研究[19]結果顯示陰道助產與產后感染呈弱相關性,未能找到陰道助產應給予抗菌藥物預防感染的證據。
2.6.3 手取胎盤
1項研究[22]結果顯示手取胎盤后預防使用抗菌藥物,不能降低產褥熱及產后子宮內膜炎的發生率。
2.6.4 會陰側切術
2項研究[20,21]評估會陰側切術使用抗菌藥物預防產后感染效果,1項[21]結果顯示不能降低會陰傷口感染和產后子宮內膜炎的發生率,而另1項[20]結果則顯示可能會降低會陰切口感染率,尤其在局部沖洗應用時效果更為明顯。
2.6.5 Ⅲ~Ⅳ度會陰裂傷
1項研究[23]結果顯示Ⅲ~Ⅳ度會陰裂傷后預防使用抗菌藥物,可降低產后2周的會陰傷口感染率,但并不能降低產后6周的會陰傷口感染率。
2.7 抗菌藥物預防經陰道分娩產后感染的安全性
僅2項研究[17,18]報告了不良反應發生率。結果均顯示陰道助產或自然分娩(無并發癥)后預防使用抗菌藥物不會增加不良反應的發生率。
2.8 結局指標集的條目池
6項SR/MA[17-19,21-23]所報告的結局指標均區分了主要和次要結局指標,1項[20]未區分,共計28個結局指標,合并表述相近的結局指標得到12個類別,分別提取這些結局指標的定義、測量方法、測量時間,見表1和附件表1。結果顯示關于經陰道分娩的結局評價中存在的問題有:指標數量差異性大,報告的指標數量最多則20個,少則1個;主要指標涉及過多;同一指標有不同的測量時間;忽視安全性相關的結局指標,僅2項研究[17,18]報告不良反應;所有的SR均未報告結局指標的測量方法。由此可見,關于抗菌藥物預防經陰道分娩產后感染的結局指標尚不統一,存在結局指標單一、不一致及不規范等問題,缺乏對效果與安全性評價的統一評價標準。
3 討論
本研究通過對抗菌藥物預防經陰道分娩產后感染的SR/MA進行再評價和證據梳理,結果顯示對Ⅲ~Ⅳ度會陰裂傷的女性,預防使用抗菌藥物是有益的;對手取胎盤的女性無明顯獲益;對陰道助產、會陰側切術、自然分娩(無并發癥)的女性預防使用抗菌藥物可能會降低產后感染的風險,但是對于這些人群是否該使用抗菌藥物是存在爭議的。而目前尚缺乏統一的結局指標用于評價抗菌藥物預防經陰道分娩產后感染的效果。
對于Ⅲ~Ⅳ度會陰裂傷的女性,當前SR[23]顯示預防使用抗菌藥物可降低產后2周會陰傷口的感染率,2015年WHO制訂的指南[8]是基于該SR/MA推薦該類人群使用抗菌藥預防產后感染。對于該類傷口應選用針對腸道革蘭陰性桿菌及脆弱擬桿菌等厭氧菌的抗菌藥物,常用第一、二代頭孢菌素和/或甲硝唑,或頭霉素類,對于有頭孢菌素過敏史患者,針對革蘭陽性菌可選用克林霉素,必要時選擇萬古霉素、去甲萬古霉素;針對革蘭陰性桿菌可選用氨基糖苷類或磷霉素[24]。對于手取胎盤的女性,當前SR/MA[22]顯示使用抗菌藥物預防產后感染無明顯獲益,被作為2015年WHO指南[8]的證據,但考慮到手取胎盤宮內操作的侵入性可能導致產后感染的風險增加,故指南中仍然推薦該類人群預防使用抗菌藥物。對于會陰側切術的女性,2015年WHO指南[8]基于專家共識不推薦預防使用抗菌藥物,沒有循證醫學證據的支撐。當前一項SR/MA[21]顯示使用抗菌藥物預防產后感染無明顯獲益,而另一項SR/MA[20]則顯示可能會降低會陰切口感染率,這2項SR/MA結論不一致的主要原因是納入的原始研究不一致,但考慮到這兩項SR/MA質量都較低,因此對于該類人群是否推薦使用抗菌藥物預防仍存在爭議,尚需進一步的研究。對于自然分娩(無并發癥)的女性,2015年WHO指南中不推薦預防使用抗菌藥物,當時納入一項未發表的研究證據[25],雖然其結果提示預防使用抗菌藥物可能會有獲益,但指南制定時考慮其診斷存在主觀性,且缺乏盲法具有較高的偏倚風險,因此給出了不推薦的意見;而當前的SR/MA[17]顯示預防使用抗菌藥物可能會降低產后子宮內膜炎的發生率,因此對于該類人群是否推薦使用抗菌藥物預防仍存在爭議,尚需進一步的研究。對于陰道助產的女性,當前SR/MA[18]顯示預防使用抗菌藥物可有效降低會陰傷口感染和嚴重感染的并發癥發生率,而基于該SR/MA的結論,2021年WHO指南[9]也進行了更新,推薦該類人群預防使用抗菌藥物,但本研究納入的另一項SR/MA[19]則表明陰道助產與產后感染呈弱相關性,未能找到陰道助產應給予抗菌藥物預防感染的證據,因此陰道助產的女性是否推薦使用抗菌藥物預防還需進一步的研究。雖然抗菌藥物在降低感染方面可能會帶來巨大的臨床效益,但感染最常見的大腸桿菌對阿莫西林克拉維酸的不敏感性逐漸增加[26],母親與哺乳嬰兒都會面臨抗菌藥物副作用的風險[27]。因此鑒于其耐藥性,應在有明確的醫學指征且預期益處大于潛在危害的情況下使用抗菌藥物。
本研究同時采用了AMSTAR 2.0和ROBIS進行評價,結果顯示AMSTAR 2.0的評價結果更為保守,而相比于ROBIS,AMSTAR 2.0可進一步區別低質量和極低質量的研究;AMSTAR 2.0和ROBIS是評價SR/MA的方法學質量和偏倚風險的有效工具[28],在內容上存在大部分的重疊,但AMSTAR 2.0在解釋納入研究設計的選擇、納排的研究清單、資金來源和利益沖突等方面具有獨特性,而且較ROBIS更容易使用和解釋。通過兩者評價結果顯示目前該領域的SR/MA可從以下幾個方面進行改良和優化:① 研究者應描述選擇前瞻性隊列研究、回顧性隊列研究及隨機對照試驗等作為納入原始研究類型的理由。② 除了檢索數據庫外,研究者應檢索會議報告或臨床試驗注冊平臺或除數據庫檢索以外的其他方法;且檢索策略應能保證盡可能多地檢索到符合的研究,并說明是否進行了主題檢索和自由檢索或是否使用過濾器。③ 研究者應評估單個研究的偏倚風險對MA或其他證據綜合潛在影響,即使沒有進行數據合并,研究者也應該詳細描述偏倚的情況,并給出自己的見解[29];應對發表偏倚的情況進行描述,增強研究結果可信度;在研究中出現的偏倚風險,應在結果部分解釋。PRISMA評價結果顯示可通過進行方案的注冊、描述篩選人員、評估結局指標的證據質量、聲明有無資金支持來提高SR/MA的報告質量。
本研究發現目前尚缺乏統一的結局指標用于評價抗菌藥物預防經陰道分娩產后感染的效果:本研究納入的7項SR/MA[17-23]共報告3個類別的主要結局指標,這種結局指標的異質性和缺乏關鍵指標為提高臨床研究質量和規范證據整合帶來了巨大的挑戰,而COS[10]的構建能夠有效解決上述問題。COS是指特定健康領域的臨床研究中應當報告的最小指標集合,即業界公認的臨床結局、結局指標及其測量方法和測量時間點等的最小集合。2010年,國際知名的循證醫學領域專家成立“有效性試驗核心結局指標測量”(core outcome measures in effectiveness trials,COMET)工作組,致力于COS的構建、實施、傳播和更新,并為信息共享和學術交流創建了一個免費、公開和可檢索的平臺[30]。經檢索COMET數據庫,尚未建立評價抗菌藥物預防經陰道分娩產后感染的COS。本研究對納入SR/MA的結局指標進行梳理后發現該領域存在以下問題:① 主要結局指標數量過多。應選定1~2個結局作為主要結局指標,以反映主要的研究問題[31]。經陰道分娩后可能出現會陰傷口感染、子宮內膜炎、尿路感染、膿毒癥、乳腺炎、尿路感染等感染[1,3],因此可將產婦分娩后確診的總感染發生率作為主要結局指標。② 同一指標有不同的測量時間。據報道圍產期中61.3%的產婦在產后8~42天因感染導致的死亡率可能性更高,其次是2~7天(30.6%),這些感染中約94%是在出院后發生的[32]。因此,除了記錄住院期間發生的感染,隨訪期應該到產后42天。③ 大部分的SR/MA都忽視了安全性指標。安全性指標的報告可為正確使用抗菌藥物提供指導。④ 所有研究均未報告結局指標的測量方法。未報告結局指標的測量方法可能會夸大干預措施效果,給患者和決策者帶來錯誤的決定。
本研究存在的局限性:僅納入了中、英文文獻,可能遺漏灰色文獻,存在發表偏倚;納入研究整體方法學質量偏低,偏倚風險偏高,因此結論有待開展高質量的研究來進一步驗證;本研究僅對納入的SR/MA的報告質量、方法學質量和偏倚風險進行評價,證據質量是直接引用SR/MA報告的結果;由于本研究納入的SR/MA結局指標差異性較大,未能對所有結局指標進行定量分析,僅進行匯總描述,可能降低了某些結局指標結果的檢驗效能而造成假陰性的結果。
綜上所述,當前證據顯示對Ⅲ~Ⅳ度會陰裂傷的女性預防使用抗菌藥物是有益的和被指南推薦的;雖然對手取胎盤的女性無明顯獲益,但考慮其侵入性操作而被指南推薦預防使用抗菌藥物;對陰道助產、會陰側切術、自然分娩(無并發癥)的女性預防使用抗菌藥物可能會降低產后感染的風險,但是對于這些人群是否該推薦使用抗菌藥物存在爭議。因抗菌藥物預防經陰道分娩產后感染的結局指標不一致,方法學質量整體較低,偏倚風險總體偏高。因此,該結果還有待開展高質量的研究來進一步驗證。未來,本課題組將致力于構建評價抗菌藥物預防經陰道分娩產后感染的COS,為今后開展相關研究提供高質量整合證據,解決同類研究結果不能合并與比較,導致研究浪費等問題[33,34]。
感染是分娩后嚴重的并發癥,是全球產婦死亡的主要原因之一[1,2]。流行病學數據顯示5.5%的經陰道分娩的產婦可能會出現產后感染,各種感染的部位特定感染率為乳腺炎3.0%、尿路感染2.0%、會陰傷口感染0.3%、子宮內膜炎0.2%[3],此外,經陰道分娩也存在發生膿毒癥風險[4],而產后感染的婦女更容易發生慢性盆腔炎、異位妊娠和不孕癥等繼發疾病[5]。研究證實陰道助產、會陰側切是導致產婦產后感染的危險因素[6,7]。目前在全球范圍內,減少產后感染風險最常見的干預措施是使用抗菌藥物進行預防,但經陰道分娩是否都需要抗菌藥物預防感染仍存在爭議。2015年世界衛生組織(World Health Organization,WHO)制定的《WHO關于預防和治療孕產婦圍產期感染的建議》指南[8]指出,手取胎盤或Ⅲ~Ⅳ度會陰裂傷的女性,推薦給予抗菌藥物預防感染,但是自然分娩(無并發癥)或會陰側切術(無并發癥)的女性,不建議給予抗菌藥物預防感染;2021年《WHO關于陰道助產婦女常規抗生素預防的建議》[9]推薦陰道助產的女性給予抗菌藥物預防產后感染。由于該指南[8]的推薦意見所基于的證據是極低質量的系統評價(systematic review,SR)或專家共識,且近年來關于抗菌藥物預防經陰道分娩產后感染已有一些新的SR和Meta分析(meta-analysis,MA)發表,因此本研究采用SR再評價的方法,對抗菌藥物預防經陰道分娩產后感染的SR/MA進行質量評價和證據梳理,旨在為產科合理使用抗菌藥物提供證據支持;同時本研究基于納入的SR/MA構建評價抗菌藥物預防經陰道分娩產后感染的結局指標條目池,為相關核心指標集(core outcome set,COS)[10]的建立奠定基礎。
1 資料與方法
本研究根據PRISMA(preferred reporting items for systematic reviews and meta-analyses)[11]開展系統評價再評價。
1.1 納入與排除標準
1.1.1 研究類型
SR和/或MA。
1.1.2 研究對象
經陰道分娩的女性,包括自然分娩(無并發癥)、陰道助產、會陰側切術、手取胎盤、Ⅲ~Ⅳ度會陰裂傷。其種族、年齡、國籍不限。
1.1.3 干預措施
試驗組使用抗菌藥物預防;對照組采用安慰劑或不給予抗菌藥物預防。
1.1.4 排除標準
重復發表的文獻;數據不全或數據無法提取的文獻;非中、英文文獻。
1.2 文獻檢索策略
計算機檢索CNKI、WanFang Data、VIP、PubMed、Embase和Cochrane Library數據庫,采用主題詞結合自由詞檢索,檢索時限均為建庫至2023年6月25日。中文檢索詞包括:陰道分娩、自然分娩、順產、會陰側切、陰道助產、手取胎盤、胎盤滯留、Ⅲ~Ⅳ度會陰裂傷、系統評價、Meta分析、系統綜述、薈萃分析等;英文檢索詞包括:vaginal delivery、natural childbirth、delivery, obstetric、spontaneous vaginal delivery、episiotomy、operative vaginal delivery、placenta、retained、third-and fourth-degree、meta-analysis、systematic review等。以PubMed為例,其具體檢索策略見附件框1。
1.3 文獻篩選與資料提取
由2位研究者獨立進行文獻篩選和資料提取,如遇分歧,先討論解決,如不能解決則需要第三位研究者判定,同時對納入研究的參考文獻進行檢索以補充獲取相關文獻。采用Excel數據表進行資料的提取,包括:發表時間、作者、研究方案注冊號、目標人群、原始研究數量、樣本量、干預措施、結局指標、偏倚風險評估工具、結局指標的定義及測量方法和時間、統計分析結果、GRADE[12]分級等。
1.4 納入研究的質量評價
1.4.1 方法學質量評價
采用AMSTAR(assessment of multiple systematic reviews)2.0[13]評價納入SR/MA的方法學質量,共包含16個條目,條目2、4、7、9、11、13、15為關鍵條目,各條目可通過是、否或部分是回答,質量等級根據評價標準可評為高、中、低、極低4個等級[14]。
1.4.2 偏倚風險評價
采用ROBIS(risk of bias in systematic review)工具[15,16]評價納入SR/MA的偏倚風險,包括3個階段,標志性問題回答分為是、可能是、否、可能否和無信息,最終SR/MA的偏倚風險可被判斷為低風險、高風險或不清楚。
1.4.3 報告質量評價
采用PRISMA 2020[11]清單評價納入SR/MA的報告質量,共包含27個條目,各條目評價為是、部分是、否。
1.5 構建結局指標集的條目池
對納入SR/MA的結局指標進行梳理,合并表述相近的結局指標,形成結局指標集的條目池。
1.6 統計分析
采用定性描述性方法,匯總和分析納入SR/MA的結論并構建結局指標條目池。
2 結果
2.1 文獻檢索流程及結果
共檢獲7 905篇文獻,經逐層篩選后最終納入7項SR/MA[17-23],文獻篩選流程及結果見附件圖1。
2.2 納入研究的基本特征
納入SR/MA的基本特征見表1。6項SR/MA[17-19,21-23]為英文,1項[20]為中文,發表年份從2014至2020年;研究人群包括自然分娩、陰道助產、會陰側切術、手取胎盤、Ⅲ~Ⅳ度會陰裂傷等經陰道分娩的女性;5項研究[17,18,20,21,23]運用Cochrane偏倚風險評估工具評價納入研究的質量,1項[22]運用NOS評估工具評價納入研究的質量,1項[19]運用Cochrane偏倚風險評估工具、STROBS評估工具評價納入研究的質量,7項研究[17-23]共報告14個不同的主要結局指標。
2.3 方法學質量評價結果
納入的SR/MA方法學質量結果見圖1。2項研究[17,21]為中質量,3項[18,22,23]為低質量,2項[19,20]為極低質量,納入文獻的整體方法學質量較低。
 圖1
納入研究的方法學質量評價結果(AMSTAR 2.0)
圖1
納入研究的方法學質量評價結果(AMSTAR 2.0)
綠色:是或部分是;紅色:否;灰色:因僅納入一項原始研究,未作Meta分析,故不適用該條目評價;*:關鍵條目。
2.4 偏倚風險評價結果
納入的SR/MA偏倚風險結果見表2。有3項研究[17,18,21]評價為低偏倚風險,1項[23]為不確定,3項[19,20,22]為高偏倚風險。
2.5 報告質量評價結果
納入的SR/MA報告質量評價結果見圖2。有3項研究[17,18,21]的條目報告相對完整,27個條目“是或部分是”的占比為100%;2項[22,23]“是或部分是”的占比是96%;1項[20] “是或部分是”的占比是78%;1項[19] “是或部分是”的占比是74%。出現報告缺陷的主要條目包括:方法:方案和注冊、研究選擇、其他分析;討論:其他分析;資金支持。
 圖2
納入研究的報告質量評價結果(PRISMA)
圖2
納入研究的報告質量評價結果(PRISMA)
Y:是;PY:部分是;N:否;−:不涉及。
2.6 抗菌藥物預防經陰道分娩產后感染的證據總結
如表3所示,1項研究[17]評估抗菌藥物預防自然分娩(無并發癥)的產后感染效果;2項[18,19]評估抗菌藥物預防陰道助產的產后感染效果;1項[22]評估抗菌藥物預防手取胎盤的產后感染效果;2項[20,21]評估抗菌藥物預防會陰側切術的產后感染效果;1項[23]評估抗菌藥物預防Ⅲ~Ⅳ度會陰裂傷的產后感染效果。有5項研究[17,18,21-23]采用了GRADE對結局指標的證據質量進行評級,結果顯示大部分研究結論基于極低或低質量證據得出。
2.6.1 自然分娩(無并發癥)
1項研究[17]結果顯示自然分娩(無并發癥)后預防使用抗菌藥物,可降低產后子宮內膜炎的發生率,但并不能降低尿路感染發生率或縮短住院時間。
2.6.2 陰道助產
2項研究[18,19]評估陰道助產使用抗菌藥物預防產后感染效果,1項研究[18]結果顯示可有效降低會陰傷口感染和嚴重感染的并發癥發生率,還能改善會陰疼痛,降低成本,但在產后子宮內膜炎發生率和住院時間等方面無明顯獲益。但另1項研究[19]結果顯示陰道助產與產后感染呈弱相關性,未能找到陰道助產應給予抗菌藥物預防感染的證據。
2.6.3 手取胎盤
1項研究[22]結果顯示手取胎盤后預防使用抗菌藥物,不能降低產褥熱及產后子宮內膜炎的發生率。
2.6.4 會陰側切術
2項研究[20,21]評估會陰側切術使用抗菌藥物預防產后感染效果,1項[21]結果顯示不能降低會陰傷口感染和產后子宮內膜炎的發生率,而另1項[20]結果則顯示可能會降低會陰切口感染率,尤其在局部沖洗應用時效果更為明顯。
2.6.5 Ⅲ~Ⅳ度會陰裂傷
1項研究[23]結果顯示Ⅲ~Ⅳ度會陰裂傷后預防使用抗菌藥物,可降低產后2周的會陰傷口感染率,但并不能降低產后6周的會陰傷口感染率。
2.7 抗菌藥物預防經陰道分娩產后感染的安全性
僅2項研究[17,18]報告了不良反應發生率。結果均顯示陰道助產或自然分娩(無并發癥)后預防使用抗菌藥物不會增加不良反應的發生率。
2.8 結局指標集的條目池
6項SR/MA[17-19,21-23]所報告的結局指標均區分了主要和次要結局指標,1項[20]未區分,共計28個結局指標,合并表述相近的結局指標得到12個類別,分別提取這些結局指標的定義、測量方法、測量時間,見表1和附件表1。結果顯示關于經陰道分娩的結局評價中存在的問題有:指標數量差異性大,報告的指標數量最多則20個,少則1個;主要指標涉及過多;同一指標有不同的測量時間;忽視安全性相關的結局指標,僅2項研究[17,18]報告不良反應;所有的SR均未報告結局指標的測量方法。由此可見,關于抗菌藥物預防經陰道分娩產后感染的結局指標尚不統一,存在結局指標單一、不一致及不規范等問題,缺乏對效果與安全性評價的統一評價標準。
3 討論
本研究通過對抗菌藥物預防經陰道分娩產后感染的SR/MA進行再評價和證據梳理,結果顯示對Ⅲ~Ⅳ度會陰裂傷的女性,預防使用抗菌藥物是有益的;對手取胎盤的女性無明顯獲益;對陰道助產、會陰側切術、自然分娩(無并發癥)的女性預防使用抗菌藥物可能會降低產后感染的風險,但是對于這些人群是否該使用抗菌藥物是存在爭議的。而目前尚缺乏統一的結局指標用于評價抗菌藥物預防經陰道分娩產后感染的效果。
對于Ⅲ~Ⅳ度會陰裂傷的女性,當前SR[23]顯示預防使用抗菌藥物可降低產后2周會陰傷口的感染率,2015年WHO制訂的指南[8]是基于該SR/MA推薦該類人群使用抗菌藥預防產后感染。對于該類傷口應選用針對腸道革蘭陰性桿菌及脆弱擬桿菌等厭氧菌的抗菌藥物,常用第一、二代頭孢菌素和/或甲硝唑,或頭霉素類,對于有頭孢菌素過敏史患者,針對革蘭陽性菌可選用克林霉素,必要時選擇萬古霉素、去甲萬古霉素;針對革蘭陰性桿菌可選用氨基糖苷類或磷霉素[24]。對于手取胎盤的女性,當前SR/MA[22]顯示使用抗菌藥物預防產后感染無明顯獲益,被作為2015年WHO指南[8]的證據,但考慮到手取胎盤宮內操作的侵入性可能導致產后感染的風險增加,故指南中仍然推薦該類人群預防使用抗菌藥物。對于會陰側切術的女性,2015年WHO指南[8]基于專家共識不推薦預防使用抗菌藥物,沒有循證醫學證據的支撐。當前一項SR/MA[21]顯示使用抗菌藥物預防產后感染無明顯獲益,而另一項SR/MA[20]則顯示可能會降低會陰切口感染率,這2項SR/MA結論不一致的主要原因是納入的原始研究不一致,但考慮到這兩項SR/MA質量都較低,因此對于該類人群是否推薦使用抗菌藥物預防仍存在爭議,尚需進一步的研究。對于自然分娩(無并發癥)的女性,2015年WHO指南中不推薦預防使用抗菌藥物,當時納入一項未發表的研究證據[25],雖然其結果提示預防使用抗菌藥物可能會有獲益,但指南制定時考慮其診斷存在主觀性,且缺乏盲法具有較高的偏倚風險,因此給出了不推薦的意見;而當前的SR/MA[17]顯示預防使用抗菌藥物可能會降低產后子宮內膜炎的發生率,因此對于該類人群是否推薦使用抗菌藥物預防仍存在爭議,尚需進一步的研究。對于陰道助產的女性,當前SR/MA[18]顯示預防使用抗菌藥物可有效降低會陰傷口感染和嚴重感染的并發癥發生率,而基于該SR/MA的結論,2021年WHO指南[9]也進行了更新,推薦該類人群預防使用抗菌藥物,但本研究納入的另一項SR/MA[19]則表明陰道助產與產后感染呈弱相關性,未能找到陰道助產應給予抗菌藥物預防感染的證據,因此陰道助產的女性是否推薦使用抗菌藥物預防還需進一步的研究。雖然抗菌藥物在降低感染方面可能會帶來巨大的臨床效益,但感染最常見的大腸桿菌對阿莫西林克拉維酸的不敏感性逐漸增加[26],母親與哺乳嬰兒都會面臨抗菌藥物副作用的風險[27]。因此鑒于其耐藥性,應在有明確的醫學指征且預期益處大于潛在危害的情況下使用抗菌藥物。
本研究同時采用了AMSTAR 2.0和ROBIS進行評價,結果顯示AMSTAR 2.0的評價結果更為保守,而相比于ROBIS,AMSTAR 2.0可進一步區別低質量和極低質量的研究;AMSTAR 2.0和ROBIS是評價SR/MA的方法學質量和偏倚風險的有效工具[28],在內容上存在大部分的重疊,但AMSTAR 2.0在解釋納入研究設計的選擇、納排的研究清單、資金來源和利益沖突等方面具有獨特性,而且較ROBIS更容易使用和解釋。通過兩者評價結果顯示目前該領域的SR/MA可從以下幾個方面進行改良和優化:① 研究者應描述選擇前瞻性隊列研究、回顧性隊列研究及隨機對照試驗等作為納入原始研究類型的理由。② 除了檢索數據庫外,研究者應檢索會議報告或臨床試驗注冊平臺或除數據庫檢索以外的其他方法;且檢索策略應能保證盡可能多地檢索到符合的研究,并說明是否進行了主題檢索和自由檢索或是否使用過濾器。③ 研究者應評估單個研究的偏倚風險對MA或其他證據綜合潛在影響,即使沒有進行數據合并,研究者也應該詳細描述偏倚的情況,并給出自己的見解[29];應對發表偏倚的情況進行描述,增強研究結果可信度;在研究中出現的偏倚風險,應在結果部分解釋。PRISMA評價結果顯示可通過進行方案的注冊、描述篩選人員、評估結局指標的證據質量、聲明有無資金支持來提高SR/MA的報告質量。
本研究發現目前尚缺乏統一的結局指標用于評價抗菌藥物預防經陰道分娩產后感染的效果:本研究納入的7項SR/MA[17-23]共報告3個類別的主要結局指標,這種結局指標的異質性和缺乏關鍵指標為提高臨床研究質量和規范證據整合帶來了巨大的挑戰,而COS[10]的構建能夠有效解決上述問題。COS是指特定健康領域的臨床研究中應當報告的最小指標集合,即業界公認的臨床結局、結局指標及其測量方法和測量時間點等的最小集合。2010年,國際知名的循證醫學領域專家成立“有效性試驗核心結局指標測量”(core outcome measures in effectiveness trials,COMET)工作組,致力于COS的構建、實施、傳播和更新,并為信息共享和學術交流創建了一個免費、公開和可檢索的平臺[30]。經檢索COMET數據庫,尚未建立評價抗菌藥物預防經陰道分娩產后感染的COS。本研究對納入SR/MA的結局指標進行梳理后發現該領域存在以下問題:① 主要結局指標數量過多。應選定1~2個結局作為主要結局指標,以反映主要的研究問題[31]。經陰道分娩后可能出現會陰傷口感染、子宮內膜炎、尿路感染、膿毒癥、乳腺炎、尿路感染等感染[1,3],因此可將產婦分娩后確診的總感染發生率作為主要結局指標。② 同一指標有不同的測量時間。據報道圍產期中61.3%的產婦在產后8~42天因感染導致的死亡率可能性更高,其次是2~7天(30.6%),這些感染中約94%是在出院后發生的[32]。因此,除了記錄住院期間發生的感染,隨訪期應該到產后42天。③ 大部分的SR/MA都忽視了安全性指標。安全性指標的報告可為正確使用抗菌藥物提供指導。④ 所有研究均未報告結局指標的測量方法。未報告結局指標的測量方法可能會夸大干預措施效果,給患者和決策者帶來錯誤的決定。
本研究存在的局限性:僅納入了中、英文文獻,可能遺漏灰色文獻,存在發表偏倚;納入研究整體方法學質量偏低,偏倚風險偏高,因此結論有待開展高質量的研究來進一步驗證;本研究僅對納入的SR/MA的報告質量、方法學質量和偏倚風險進行評價,證據質量是直接引用SR/MA報告的結果;由于本研究納入的SR/MA結局指標差異性較大,未能對所有結局指標進行定量分析,僅進行匯總描述,可能降低了某些結局指標結果的檢驗效能而造成假陰性的結果。
綜上所述,當前證據顯示對Ⅲ~Ⅳ度會陰裂傷的女性預防使用抗菌藥物是有益的和被指南推薦的;雖然對手取胎盤的女性無明顯獲益,但考慮其侵入性操作而被指南推薦預防使用抗菌藥物;對陰道助產、會陰側切術、自然分娩(無并發癥)的女性預防使用抗菌藥物可能會降低產后感染的風險,但是對于這些人群是否該推薦使用抗菌藥物存在爭議。因抗菌藥物預防經陰道分娩產后感染的結局指標不一致,方法學質量整體較低,偏倚風險總體偏高。因此,該結果還有待開展高質量的研究來進一步驗證。未來,本課題組將致力于構建評價抗菌藥物預防經陰道分娩產后感染的COS,為今后開展相關研究提供高質量整合證據,解決同類研究結果不能合并與比較,導致研究浪費等問題[33,34]。