引用本文: 陶雍, 毛靜玉, 薛嵋, 王麗英, 李顏霞, 聞萍, 管振方, 徐佩, 周林珊. 腫瘤患者PICC非計劃拔管的危險因素及風險列線圖模型的建立. 中國循證醫學雜志, 2025, 25(1): 57-63. doi: 10.7507/1672-2531.202406180 復制
版權信息: ?四川大學華西醫院華西期刊社《中國循證醫學雜志》版權所有,未經授權不得轉載、改編
經外周靜脈置入中心靜脈導管(PICC)是目前臨床上惡性腫瘤患者靜脈用藥常用的一種靜脈輸液通道,但在導管留置期間可能會出現并發癥,從而導致非計劃拔管的發生。非計劃拔管是指各種原因導致的導管功能喪失,但治療尚未結束不得已而拔除導管[1]。文獻報道PICC的非計劃性拔管的發生率在4.24%~27.8%[2,3],一旦發生,不但會增加患者的經濟損失,延長治療時間,嚴重時會威脅到患者的生命。然而,目前對于如何精準地預測非計劃拔管發生的報道比較少見,臨床上亟需準確性高的相關預測方法。因此,通過上海某專科腫瘤三甲醫院信息管理系統的血管通路管理軟件,回顧性分析門診27 998例PICC置管腫瘤患者的資料,分析非計劃拔管發生的相關危險因素,建立風險列線圖模型,幫助臨床客觀評估非計劃拔管的發生風險,為預測非計劃拔管風險提供真實世界證據。
1 資料與方法
1.1 納入與排除標準
回顧性收集2016年1月到2023年6月,在上海某專科腫瘤三甲醫院血管通路護理中心進行PICC置管且資料完整的惡性腫瘤患者資料。納入標準:所有的患者均為本院置管患者,病理證實為惡性腫瘤,在本院化療、實施導管維護并拔管的患者。排除標準:外院置管的患者;本院置管,但在PICC留置期間不在本院維護及拔管的患者。
1.2 PICC置管和留置期間的維護方法
PICC置管的方法:由取得PICC置管資格認證的專科護士操作置管,選擇4Fr單腔PowerPICC導管、4Fr單腔SOLOPICC導管、5Fr雙腔PICC導管(美國BD公司);按首選貴要靜脈的原則,在嚴格無菌操作下按置管程序進行PICC置管,術后行拍片PICC定位,最后導管尖端位于上腔靜脈。
PICC維護方法:PICC導管留置期間的導管維護由專業護士維護,常規每周1次,當貼膜松動、卷邊等異常情況時,及時維護。采用2%葡萄糖酸氯己定醇或聚維酮碘消毒劑按照規范進行皮膚消毒,更換敷料;更換輸液接頭;對導管功能進行評估。
1.3 結局指標
主要結局指標:PICC留置期間非計劃拔管的危險因素分析及構建風險列線圖模型。次要結局指標:PICC留置期間非計劃拔管的發生率。
1.4 非計劃拔管的定義和指征
非計劃拔管的定義:各種原因導致導管的功能喪失,但治療尚未結束不得已而拔除導管。非計劃拔管的指征:導管堵塞無法再通,臨床懷疑導管相關性感染,經抗生素治療后無好轉,導管尖端堵塞,導管滑脫及其他并發癥等[1]。
1.5 統計分析
用SPSS 23.0統計軟件進行分析,計數資料采用頻次和百分數表示,計量資料采用平均數和標準差表示。單因素采用卡方檢驗,多因素分析采用二分類非條件logistic回歸法,P<0.05為有統計學意義。應用R軟件將入組患者按照7∶3的比例隨機分為建模組(19 598人)和內部驗證集(8 400人),建立列線圖預測模型,應用caret程序包采用Bootstrap法進行內部驗證,構建ROC曲線和校準曲線對模型進行驗證。
2 結果
2.1 納入患者的基本特征
共收集27 998例患者的資料,計劃拔管27 214例,非計劃拔管784例,非計劃拔管率為2.80%。納入患者的基本特征見表1。
2.2 非計劃拔管的單、多因素分析(訓練集)
訓練集單因素分析顯示:年齡、性別、診斷、導管留置時間、導管脫出(專指拍片示導管尖端已不在上腔靜脈)、導管相關感染、導管相關性血栓、繼發性異位、皮炎、堵管對非計劃拔管有影響(P<0.05),見表2。
多因素分析結果顯示:年齡、診斷、導管留置時間、導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管為非計劃拔管的獨立危險因素(P<0.05),見表2。
2.3 預測腫瘤患者在PICC導管留置期間非計劃拔管發生風險的列線圖模型的建立
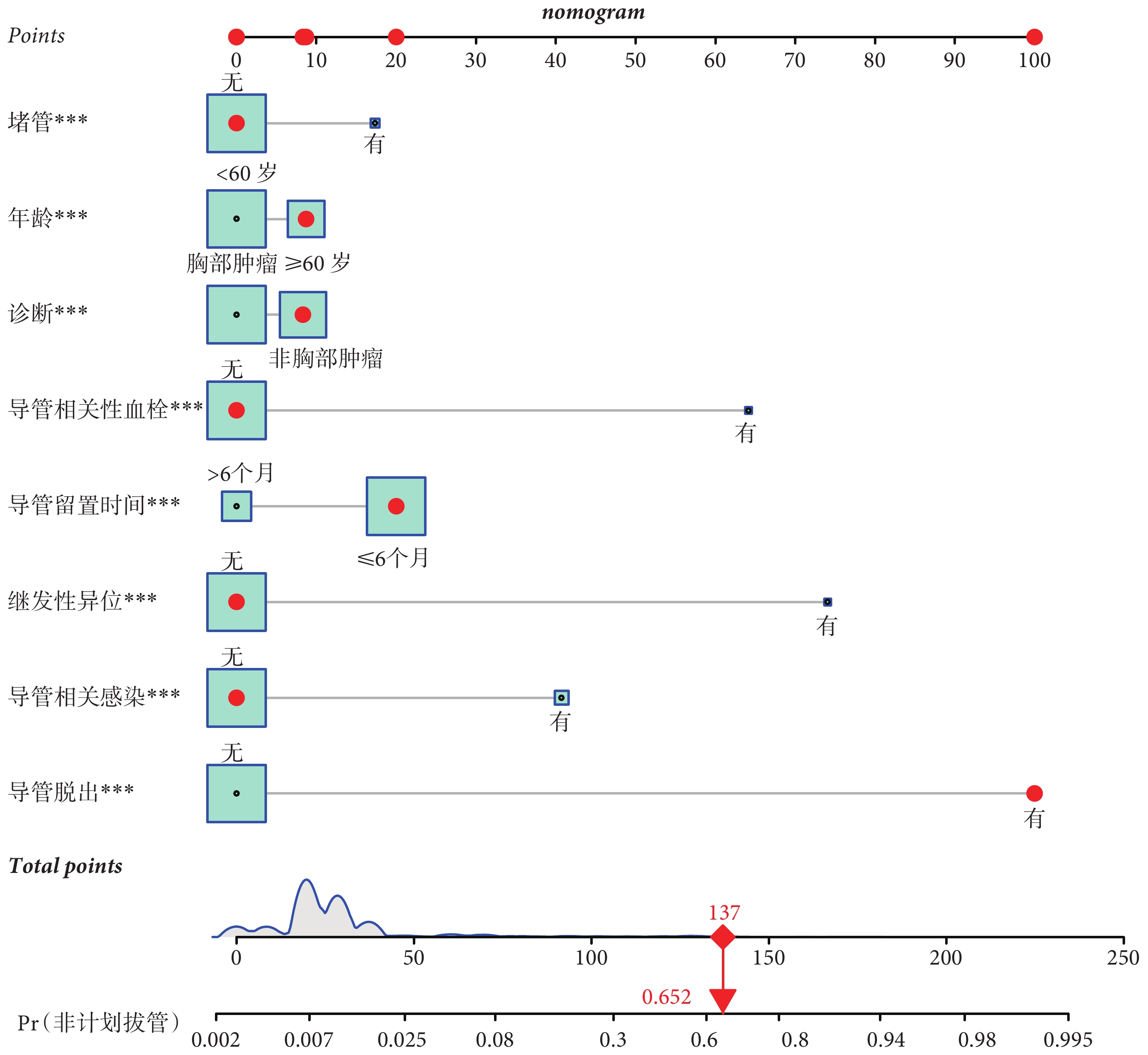
基于logistic回歸模型篩選出的8個獨立危險因素(年齡、診斷、導管留置時間、導管脫出、導管相關感染、導管相關性血栓、繼發性導管異位、堵管)進行整合,繪制列線圖。在建模組構建列線圖預測模型,各危險因素對應的Points線上的分數,即為該因素對非計劃拔管發生的影響權重,非計劃拔管發生的風險即為各影響因素之后對應的預測概率值。根據列線圖預測模型的結果,得到單項評分:年齡≥60歲為9分,有導管堵塞為17分,繼發性異位74分,導管相關性血栓64分,導管相關感染41分,導管脫出100分,導管留置時間≤6個月20分,非胸部腫瘤8分,再將得到的單項評分求和得出總分,在總分軸上找到對應值,再向下與非計劃拔管發生的風險預測軸做垂線,即可得出腫瘤患者PICC留置期間發生非計劃拔管風險的預測概率。圖示為第1 513例非胸部腫瘤患者,該患者既往有導管脫出病史,同時導管留置時間≤6個月,年齡≥60歲,該患者的評分為137分,對應發生非計劃性拔管風險為65.2%,見圖1。
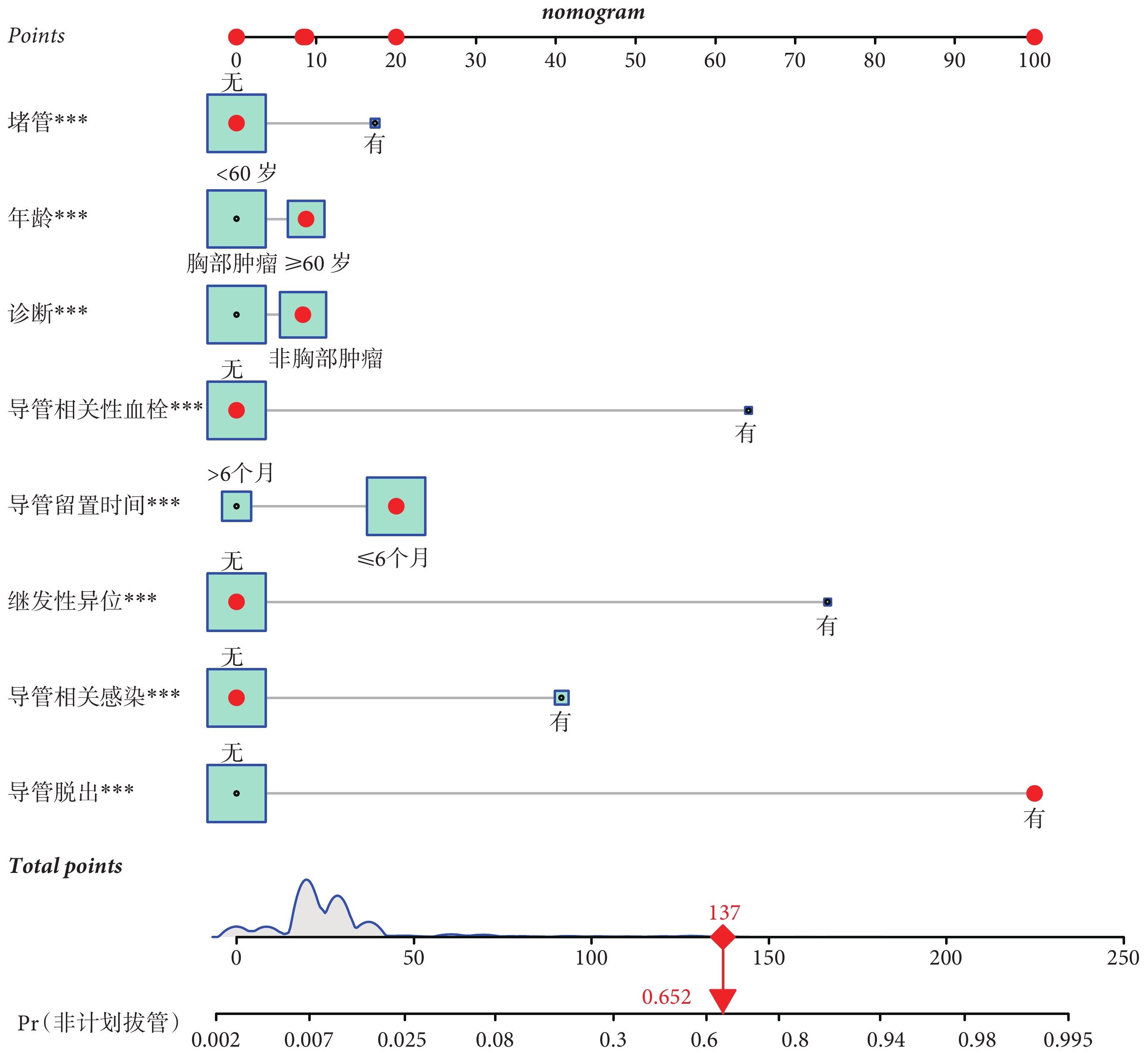 圖1
預測腫瘤患者PICC留置期間發生非計劃拔管的列線圖風險模型
圖1
預測腫瘤患者PICC留置期間發生非計劃拔管的列線圖風險模型
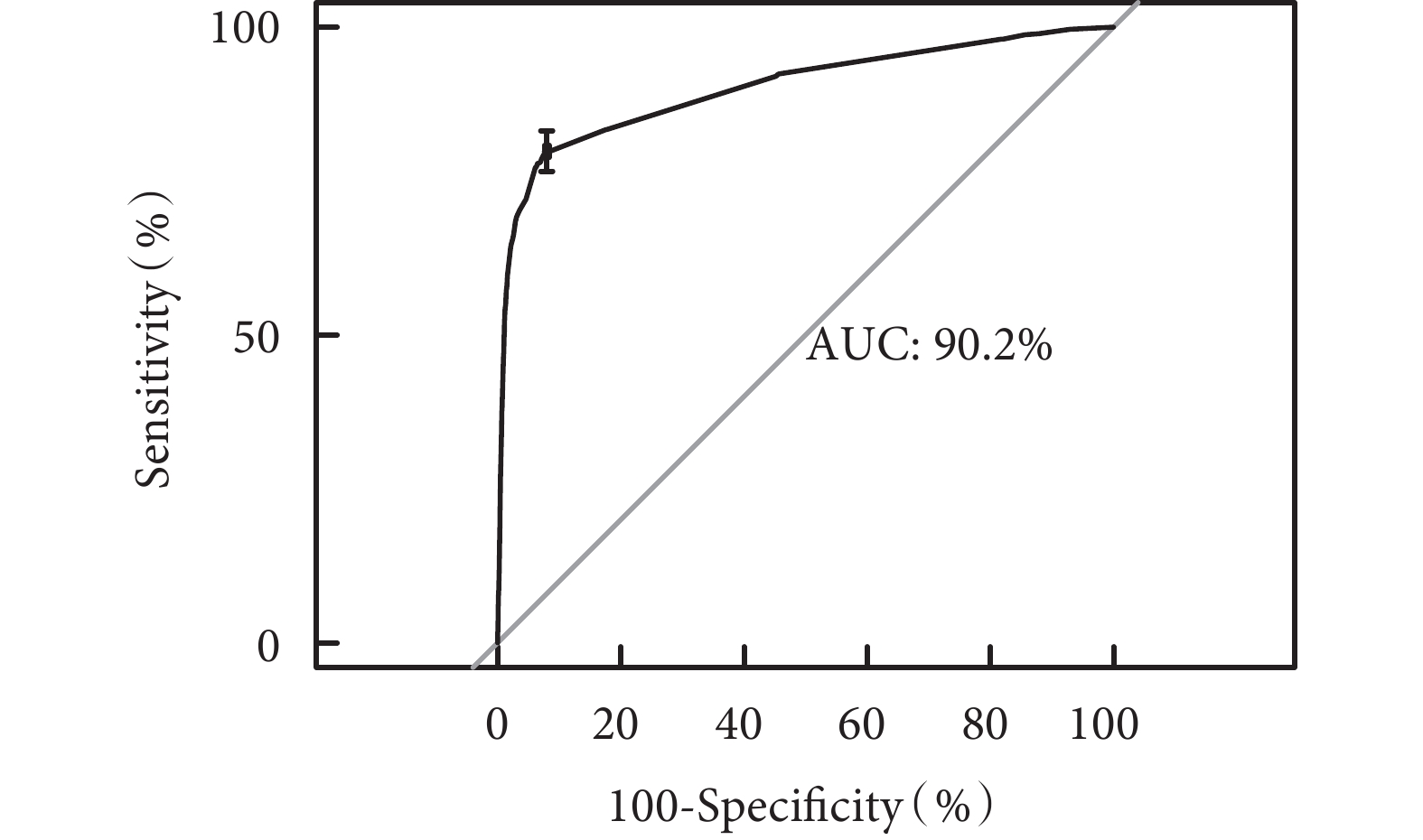
對原始數據進行重復抽樣1 000次后采用校準曲線評估,預測曲線趨勢,接近于標準曲線。同時本研究建立的列線圖模型的AUC為0.90[95%CI(0.89,0.94)],見圖2,提示該模型具有良好的精準度和區分度。
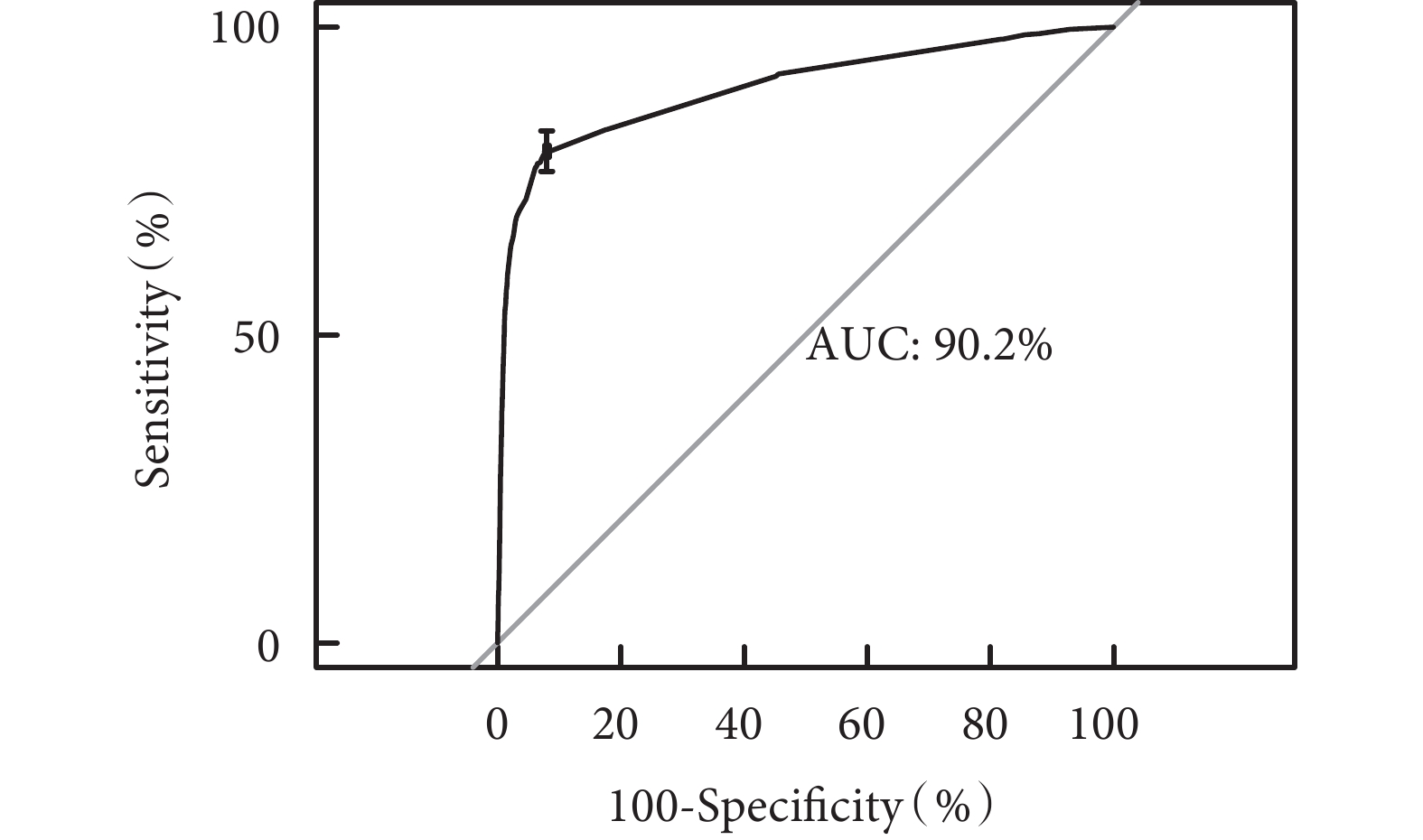 圖2
腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
圖2
腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
2.4 列線圖預測模型的內部人群驗證
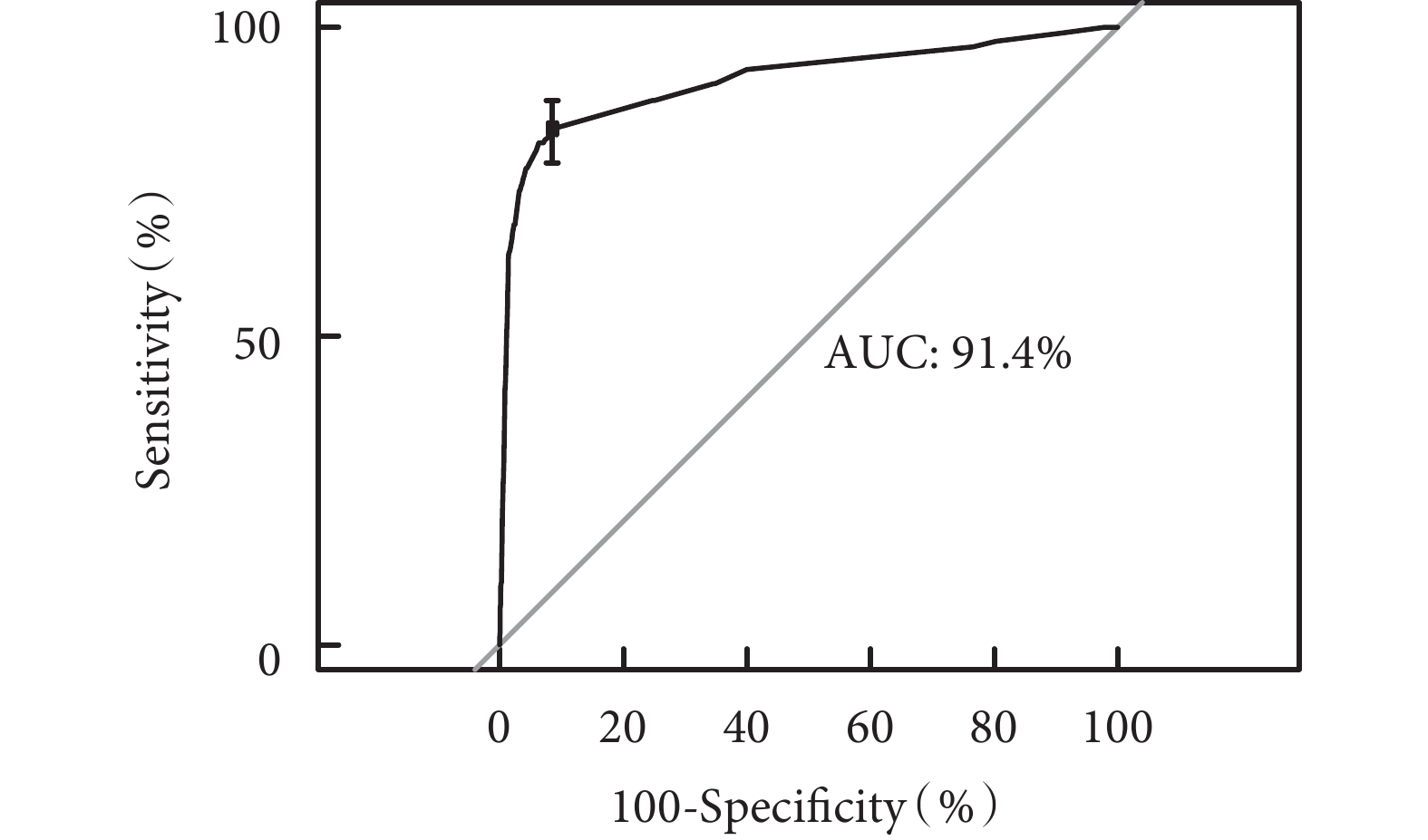
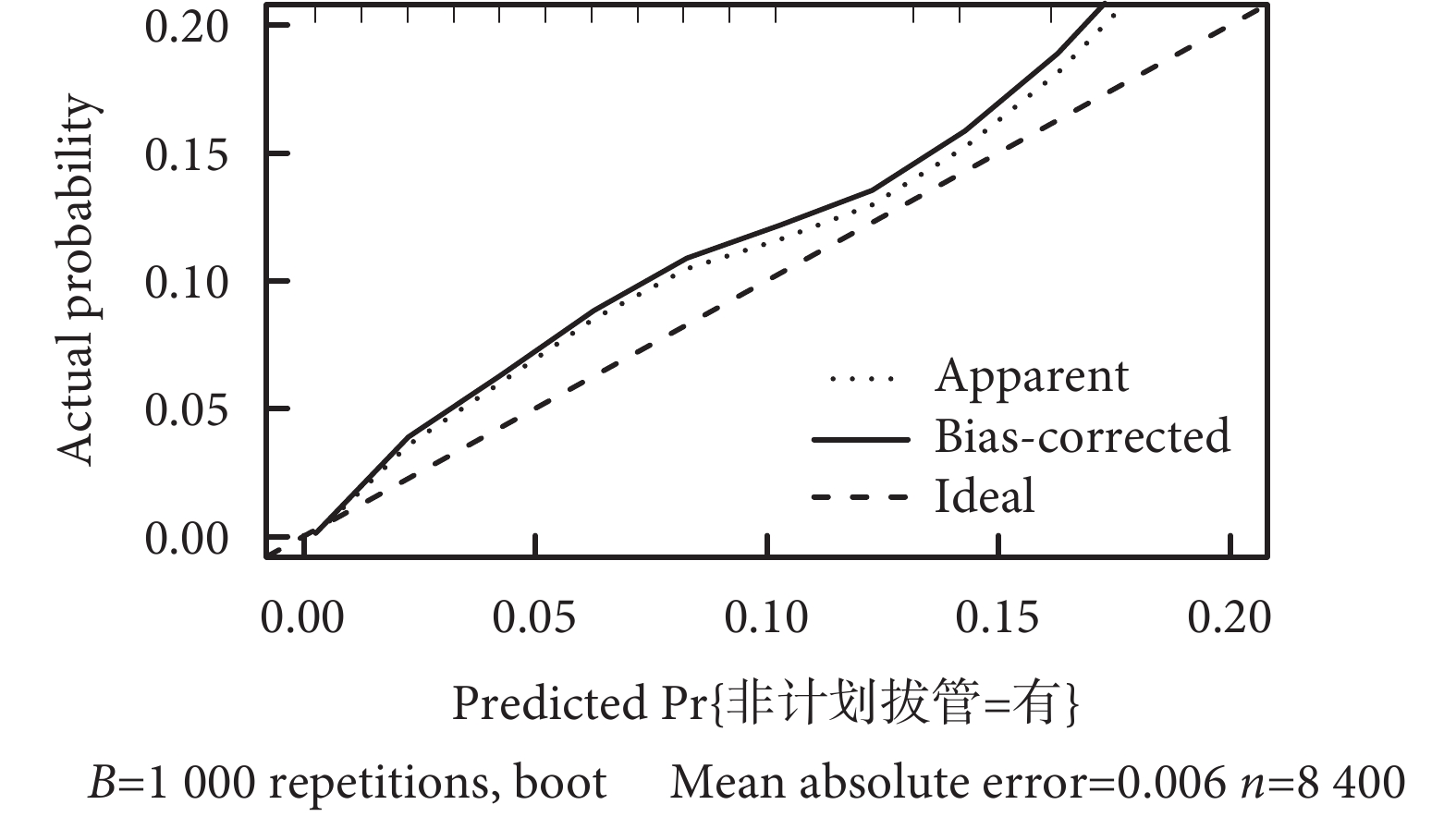
以內部驗證組列線圖預測非計劃拔管發生風險的ROC曲線見圖2。ROC曲線下面積為0.91[95%CI(0.89,0.94)],見圖3。同時應用通過對原始數據進行重復抽樣1 000次后采用校準曲線進行評估,預測曲線的趨勢接近于標準曲線(圖4)。
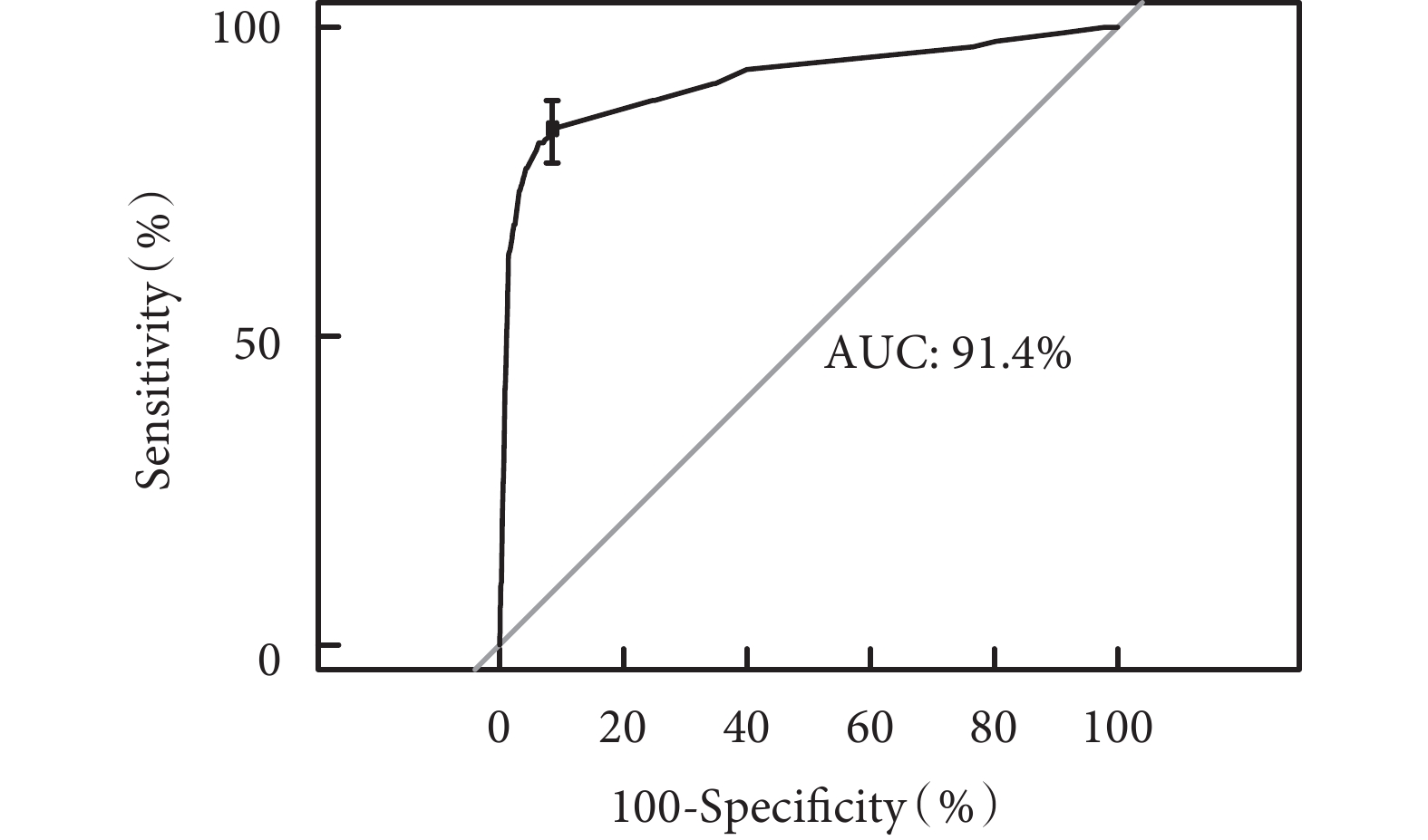 圖3
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
圖3
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
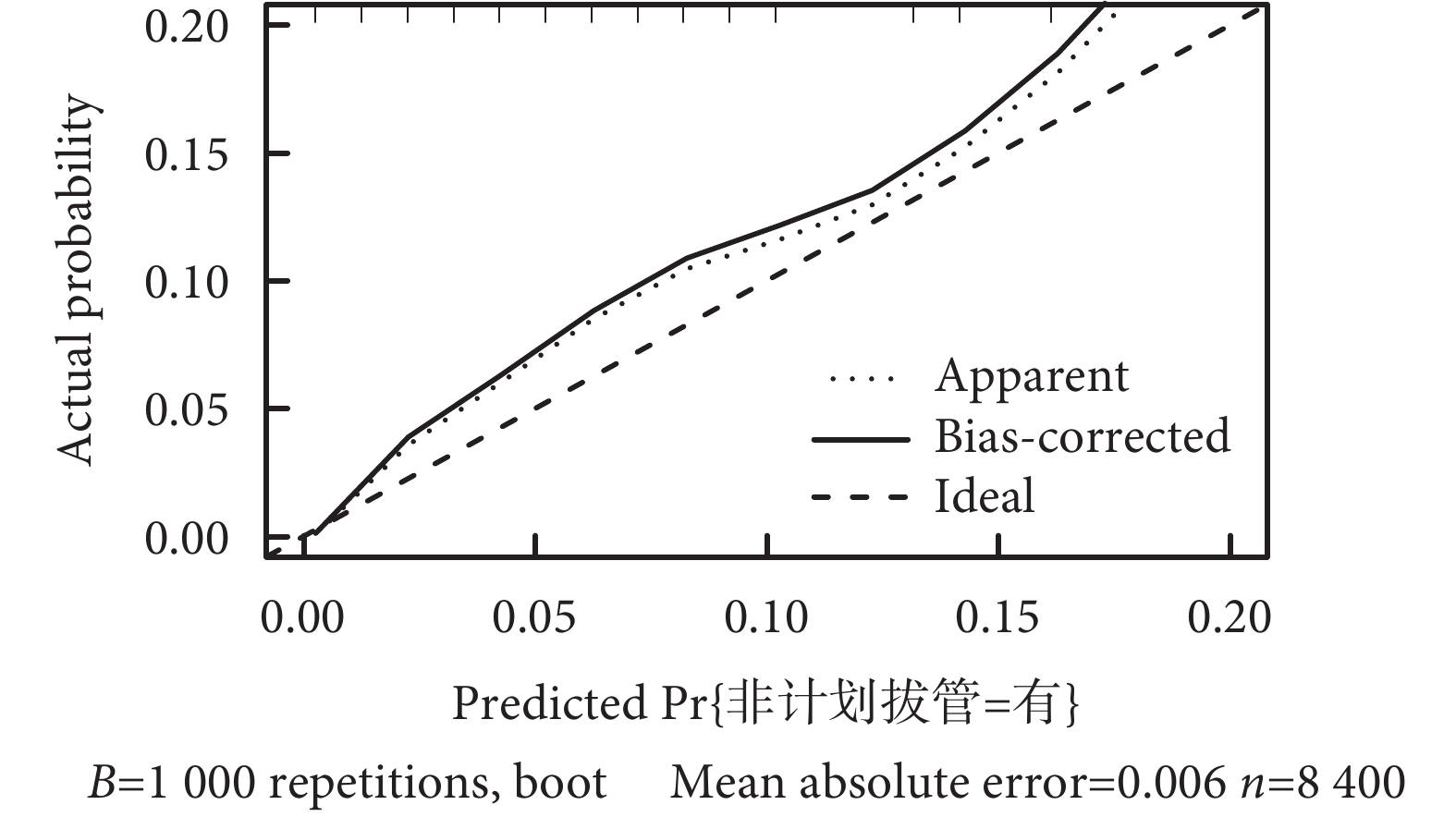 圖4
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管校準曲線
圖4
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管校準曲線
3 討論
本研究發現,PICC留置期間非計劃拔管發生率為2.80%,雖然發生率低,但由于PICC置管人數較多,發生非計劃拔管的患者絕對人數并不少,這會給患者造成極大的痛苦和負擔,影響腫瘤患者治療的順利進行,延誤抗腫瘤治療,從而影響其療效。因此,臨床上高度關注其危險因素,及時做好預防、預測顯得極其重要。雖然既往文獻報道了多個相關危險因素,然而這些危險因素無法高效精準地預測非計劃拔管的發生,因此在臨床上亟需準確性高的相關預測指標。最終降低腫瘤患者非計劃拔管的發生,以減輕其痛苦和經濟負擔。
本研究多因素分析結果顯示,年齡≥60歲、非胸部腫瘤患者、導管留置時間(≤6個月)、導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管是非計劃拔管的獨立危險因素。腫瘤患者PICC留置期間發生非計劃拔管的危險因素包括患者相關因素(如:年齡、性別、疾病、化療藥物、基礎疾病等)、PICC導管相關因素(如:穿刺部位、留置時間等)、醫護人員及管理(如:PICC護士維護經驗、健康宣教等)[4-9]。高齡老年患者器官功能不佳、行動能力減弱、長期服用化療藥物等致使機體各項功能下降,自身免疫力及機體抗力均降低,導致PICC導管留置期間非計劃拔管的風險增高。徐雪蕾等[10]分析了1 011例PICC置管的消化系統腫瘤患者,非計劃拔管發生率為7.02%,多因素結果發現,年齡≥60歲的老年患者為非計劃拔管的危險因素。非胸部腫瘤患者非計劃拔管風險高的可能原因是,本中心PICC留置的胸部腫瘤患者中,乳腺癌術后輔助化療患者占多數,乳腺癌術后患者通常一般情況好,對健康宣教依從性好,會更多地關注PICC留置期間的注意事項,并及時做出反饋,因此非計劃拔管發生率低;反之,非胸部腫瘤患者中,帶瘤者多,患者一般情況欠佳,往往無法很好地關注PICC留置期間的健康宣教,導致非計劃拔管的風險增加。通常情況下,腫瘤患者的化療時間一般在6個月以內,每次化療的周期為1~3周,如果患者在6個月內不發生非計劃拔管的話,通常超過6個月發生非計劃拔管的可能性就會減小。對于導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管等等PICC相關的并發癥,一旦發生,往往預示著非計劃拔管的可能性會增加。
列線圖是一種建立在多因素回歸模型基礎上,通過將不同風險程度的指標進行整合而形成的一種可視化圖形。既往本中心已構建了腫瘤患者PICC導管相關血流感染的風險預測模型,在臨床上應用該模型,取得了一定價值[11]。
目前,國內外學者對腫瘤PICC非計劃拔管風險預測模型的研究極少,且多為PICC相關并發癥的風險預測模型研究,如沈萍等[12]編制的住院患者非計劃拔管風險評估量表,但研究的導管為住院患者所有導管,包括氣管插管、深靜脈、引流管及胃管、尿管等。Govindan等[13]構建了PICC相關并發癥的風險預測模型,但適用于ICU患者,并非腫瘤患者。最有價值的研究是馬貴媛等[14]學者收集了3 391例PICC置管的腫瘤患者,其中,非計劃拔管組284例,得到了10項獨立預測指標,并構建了腫瘤患者PICC非計劃拔管的三種風險預測模型,基于logistic、支持向量機、隨機森林構建的三種預測模型,AUC分別為0.759、0.904、0.847,還進行了外部驗證,其研究結果顯示基于支持向量機構建的預測模型最好。
本研究中所建立的是基于logistic回歸模型的列線圖,收集了27 998例大樣本的PICC留置的腫瘤患者,預測曲線接近于標準曲線,該模型的AUC為0.90[95%CI(0.89,0.92)],提示該模型具有良好的精準度和區分度。臨床醫務人員在臨床上可以根據患者在圖中的各項臨床指標情況得到單項評分,再將各個單項評分求和得出總分,并在總分軸找到所對應的值,向下與非計劃拔管發生的風險預測軸做垂線,即可以得出腫瘤患者PICC導管留置期間發生非計劃拔管的預測概率。建立此風險列線圖模型的意義在于,基于該列線圖,臨床護理人員可以篩選出高風險患者,預測發生非計劃拔管的概率,并做好針對性的防范措施:① 護理人員在腫瘤患者PICC留置期間,應密切監測發生非計劃拔管的高危因素;② 嚴密關注年齡≥60歲、非胸部腫瘤、導管留置時間(≤6個月)的高危患者,并預防PICC留置期間相關并發癥的發生,特別是預防導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管等并發癥的發生,針對已經出現的相關并發癥,應予以及時、安全、有效的積極治療。本中心的多學科團隊針對篩選出的高風險患者,會依據患者具體情況進行綜合評估,做好各項防范措施,以期降低非計劃拔管的發生。
綜上所述,本研究結果發現,年齡、診斷、導管留置時間、導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管為非計劃拔管的獨立危險因素。本研究建立的列線圖模型具有準確的預測能力和區分度,有利于在臨床上篩查高風險患者并采用有效的預防措施,降低非計劃拔管的風險。總之,有效控制原因,更多地關注有高危因素的患者,降低非計劃拔管的發生,才能更好地減輕患者的痛苦和經濟負擔。
經外周靜脈置入中心靜脈導管(PICC)是目前臨床上惡性腫瘤患者靜脈用藥常用的一種靜脈輸液通道,但在導管留置期間可能會出現并發癥,從而導致非計劃拔管的發生。非計劃拔管是指各種原因導致的導管功能喪失,但治療尚未結束不得已而拔除導管[1]。文獻報道PICC的非計劃性拔管的發生率在4.24%~27.8%[2,3],一旦發生,不但會增加患者的經濟損失,延長治療時間,嚴重時會威脅到患者的生命。然而,目前對于如何精準地預測非計劃拔管發生的報道比較少見,臨床上亟需準確性高的相關預測方法。因此,通過上海某專科腫瘤三甲醫院信息管理系統的血管通路管理軟件,回顧性分析門診27 998例PICC置管腫瘤患者的資料,分析非計劃拔管發生的相關危險因素,建立風險列線圖模型,幫助臨床客觀評估非計劃拔管的發生風險,為預測非計劃拔管風險提供真實世界證據。
1 資料與方法
1.1 納入與排除標準
回顧性收集2016年1月到2023年6月,在上海某專科腫瘤三甲醫院血管通路護理中心進行PICC置管且資料完整的惡性腫瘤患者資料。納入標準:所有的患者均為本院置管患者,病理證實為惡性腫瘤,在本院化療、實施導管維護并拔管的患者。排除標準:外院置管的患者;本院置管,但在PICC留置期間不在本院維護及拔管的患者。
1.2 PICC置管和留置期間的維護方法
PICC置管的方法:由取得PICC置管資格認證的專科護士操作置管,選擇4Fr單腔PowerPICC導管、4Fr單腔SOLOPICC導管、5Fr雙腔PICC導管(美國BD公司);按首選貴要靜脈的原則,在嚴格無菌操作下按置管程序進行PICC置管,術后行拍片PICC定位,最后導管尖端位于上腔靜脈。
PICC維護方法:PICC導管留置期間的導管維護由專業護士維護,常規每周1次,當貼膜松動、卷邊等異常情況時,及時維護。采用2%葡萄糖酸氯己定醇或聚維酮碘消毒劑按照規范進行皮膚消毒,更換敷料;更換輸液接頭;對導管功能進行評估。
1.3 結局指標
主要結局指標:PICC留置期間非計劃拔管的危險因素分析及構建風險列線圖模型。次要結局指標:PICC留置期間非計劃拔管的發生率。
1.4 非計劃拔管的定義和指征
非計劃拔管的定義:各種原因導致導管的功能喪失,但治療尚未結束不得已而拔除導管。非計劃拔管的指征:導管堵塞無法再通,臨床懷疑導管相關性感染,經抗生素治療后無好轉,導管尖端堵塞,導管滑脫及其他并發癥等[1]。
1.5 統計分析
用SPSS 23.0統計軟件進行分析,計數資料采用頻次和百分數表示,計量資料采用平均數和標準差表示。單因素采用卡方檢驗,多因素分析采用二分類非條件logistic回歸法,P<0.05為有統計學意義。應用R軟件將入組患者按照7∶3的比例隨機分為建模組(19 598人)和內部驗證集(8 400人),建立列線圖預測模型,應用caret程序包采用Bootstrap法進行內部驗證,構建ROC曲線和校準曲線對模型進行驗證。
2 結果
2.1 納入患者的基本特征
共收集27 998例患者的資料,計劃拔管27 214例,非計劃拔管784例,非計劃拔管率為2.80%。納入患者的基本特征見表1。
2.2 非計劃拔管的單、多因素分析(訓練集)
訓練集單因素分析顯示:年齡、性別、診斷、導管留置時間、導管脫出(專指拍片示導管尖端已不在上腔靜脈)、導管相關感染、導管相關性血栓、繼發性異位、皮炎、堵管對非計劃拔管有影響(P<0.05),見表2。
多因素分析結果顯示:年齡、診斷、導管留置時間、導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管為非計劃拔管的獨立危險因素(P<0.05),見表2。
2.3 預測腫瘤患者在PICC導管留置期間非計劃拔管發生風險的列線圖模型的建立
基于logistic回歸模型篩選出的8個獨立危險因素(年齡、診斷、導管留置時間、導管脫出、導管相關感染、導管相關性血栓、繼發性導管異位、堵管)進行整合,繪制列線圖。在建模組構建列線圖預測模型,各危險因素對應的Points線上的分數,即為該因素對非計劃拔管發生的影響權重,非計劃拔管發生的風險即為各影響因素之后對應的預測概率值。根據列線圖預測模型的結果,得到單項評分:年齡≥60歲為9分,有導管堵塞為17分,繼發性異位74分,導管相關性血栓64分,導管相關感染41分,導管脫出100分,導管留置時間≤6個月20分,非胸部腫瘤8分,再將得到的單項評分求和得出總分,在總分軸上找到對應值,再向下與非計劃拔管發生的風險預測軸做垂線,即可得出腫瘤患者PICC留置期間發生非計劃拔管風險的預測概率。圖示為第1 513例非胸部腫瘤患者,該患者既往有導管脫出病史,同時導管留置時間≤6個月,年齡≥60歲,該患者的評分為137分,對應發生非計劃性拔管風險為65.2%,見圖1。
 圖1
預測腫瘤患者PICC留置期間發生非計劃拔管的列線圖風險模型
圖1
預測腫瘤患者PICC留置期間發生非計劃拔管的列線圖風險模型
對原始數據進行重復抽樣1 000次后采用校準曲線評估,預測曲線趨勢,接近于標準曲線。同時本研究建立的列線圖模型的AUC為0.90[95%CI(0.89,0.94)],見圖2,提示該模型具有良好的精準度和區分度。
 圖2
腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
圖2
腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
2.4 列線圖預測模型的內部人群驗證
以內部驗證組列線圖預測非計劃拔管發生風險的ROC曲線見圖2。ROC曲線下面積為0.91[95%CI(0.89,0.94)],見圖3。同時應用通過對原始數據進行重復抽樣1 000次后采用校準曲線進行評估,預測曲線的趨勢接近于標準曲線(圖4)。
 圖3
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
圖3
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管ROC曲線
 圖4
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管校準曲線
圖4
內部驗證集腫瘤患者PICC留置期間發生非計劃拔管校準曲線
3 討論
本研究發現,PICC留置期間非計劃拔管發生率為2.80%,雖然發生率低,但由于PICC置管人數較多,發生非計劃拔管的患者絕對人數并不少,這會給患者造成極大的痛苦和負擔,影響腫瘤患者治療的順利進行,延誤抗腫瘤治療,從而影響其療效。因此,臨床上高度關注其危險因素,及時做好預防、預測顯得極其重要。雖然既往文獻報道了多個相關危險因素,然而這些危險因素無法高效精準地預測非計劃拔管的發生,因此在臨床上亟需準確性高的相關預測指標。最終降低腫瘤患者非計劃拔管的發生,以減輕其痛苦和經濟負擔。
本研究多因素分析結果顯示,年齡≥60歲、非胸部腫瘤患者、導管留置時間(≤6個月)、導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管是非計劃拔管的獨立危險因素。腫瘤患者PICC留置期間發生非計劃拔管的危險因素包括患者相關因素(如:年齡、性別、疾病、化療藥物、基礎疾病等)、PICC導管相關因素(如:穿刺部位、留置時間等)、醫護人員及管理(如:PICC護士維護經驗、健康宣教等)[4-9]。高齡老年患者器官功能不佳、行動能力減弱、長期服用化療藥物等致使機體各項功能下降,自身免疫力及機體抗力均降低,導致PICC導管留置期間非計劃拔管的風險增高。徐雪蕾等[10]分析了1 011例PICC置管的消化系統腫瘤患者,非計劃拔管發生率為7.02%,多因素結果發現,年齡≥60歲的老年患者為非計劃拔管的危險因素。非胸部腫瘤患者非計劃拔管風險高的可能原因是,本中心PICC留置的胸部腫瘤患者中,乳腺癌術后輔助化療患者占多數,乳腺癌術后患者通常一般情況好,對健康宣教依從性好,會更多地關注PICC留置期間的注意事項,并及時做出反饋,因此非計劃拔管發生率低;反之,非胸部腫瘤患者中,帶瘤者多,患者一般情況欠佳,往往無法很好地關注PICC留置期間的健康宣教,導致非計劃拔管的風險增加。通常情況下,腫瘤患者的化療時間一般在6個月以內,每次化療的周期為1~3周,如果患者在6個月內不發生非計劃拔管的話,通常超過6個月發生非計劃拔管的可能性就會減小。對于導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管等等PICC相關的并發癥,一旦發生,往往預示著非計劃拔管的可能性會增加。
列線圖是一種建立在多因素回歸模型基礎上,通過將不同風險程度的指標進行整合而形成的一種可視化圖形。既往本中心已構建了腫瘤患者PICC導管相關血流感染的風險預測模型,在臨床上應用該模型,取得了一定價值[11]。
目前,國內外學者對腫瘤PICC非計劃拔管風險預測模型的研究極少,且多為PICC相關并發癥的風險預測模型研究,如沈萍等[12]編制的住院患者非計劃拔管風險評估量表,但研究的導管為住院患者所有導管,包括氣管插管、深靜脈、引流管及胃管、尿管等。Govindan等[13]構建了PICC相關并發癥的風險預測模型,但適用于ICU患者,并非腫瘤患者。最有價值的研究是馬貴媛等[14]學者收集了3 391例PICC置管的腫瘤患者,其中,非計劃拔管組284例,得到了10項獨立預測指標,并構建了腫瘤患者PICC非計劃拔管的三種風險預測模型,基于logistic、支持向量機、隨機森林構建的三種預測模型,AUC分別為0.759、0.904、0.847,還進行了外部驗證,其研究結果顯示基于支持向量機構建的預測模型最好。
本研究中所建立的是基于logistic回歸模型的列線圖,收集了27 998例大樣本的PICC留置的腫瘤患者,預測曲線接近于標準曲線,該模型的AUC為0.90[95%CI(0.89,0.92)],提示該模型具有良好的精準度和區分度。臨床醫務人員在臨床上可以根據患者在圖中的各項臨床指標情況得到單項評分,再將各個單項評分求和得出總分,并在總分軸找到所對應的值,向下與非計劃拔管發生的風險預測軸做垂線,即可以得出腫瘤患者PICC導管留置期間發生非計劃拔管的預測概率。建立此風險列線圖模型的意義在于,基于該列線圖,臨床護理人員可以篩選出高風險患者,預測發生非計劃拔管的概率,并做好針對性的防范措施:① 護理人員在腫瘤患者PICC留置期間,應密切監測發生非計劃拔管的高危因素;② 嚴密關注年齡≥60歲、非胸部腫瘤、導管留置時間(≤6個月)的高危患者,并預防PICC留置期間相關并發癥的發生,特別是預防導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管等并發癥的發生,針對已經出現的相關并發癥,應予以及時、安全、有效的積極治療。本中心的多學科團隊針對篩選出的高風險患者,會依據患者具體情況進行綜合評估,做好各項防范措施,以期降低非計劃拔管的發生。
綜上所述,本研究結果發現,年齡、診斷、導管留置時間、導管脫出、導管相關感染、導管相關性血栓、繼發性異位、堵管為非計劃拔管的獨立危險因素。本研究建立的列線圖模型具有準確的預測能力和區分度,有利于在臨床上篩查高風險患者并采用有效的預防措施,降低非計劃拔管的風險。總之,有效控制原因,更多地關注有高危因素的患者,降低非計劃拔管的發生,才能更好地減輕患者的痛苦和經濟負擔。